成年女性乳腺癌發病的危險誘因分析
劉仕紅
[摘 要] 目的:探討乳腺癌發病的危險因素,為乳腺癌預防提供一定的參考依據。方法:采用病例對照研究法,選取2010年3月至2014年4月我院收治的經病理學確診的乳腺癌患者180例作為觀察組,以良性乳腺疾病的患者180例作為對照組。由調查員采用問卷調查形式完成調查,采用單因素進和多因素 Logistic 回歸分析,探討與乳腺癌發病有關的危險因素。結果:單因素分析結果顯示11個乳腺癌發病的危險因素,包括:流產次數多、絕經年齡大、有腫瘤家族史、乳腺癌家族史、乳腺增生、被動的吸煙、工作壓力大、睡眠質量差、生活滿意度差、不正確佩戴文胸、煙熏食物較多攝入。相反,母乳喂養及長時間母乳喂養、足夠的體育鍛煉、初潮年齡晚、較多生育史、蔬菜攝入較多則是乳腺癌的保護因素。多因素分析結果顯示乳腺癌的獨立危險因素有:家族惡性腫瘤發病史、家族乳腺癌疾病史、乳腺增生、吸煙、工作壓力大、睡眠質量差、生活滿意度差、煙熏食物攝入。保護因素為:母乳喂養持續時間長、蔬菜攝入多。結論:乳腺癌發生是體內外各方面綜合作用結果,探究其發病的危險因素有利于預防和降低其發病率。
[關鍵詞] 乳腺癌;危險因素;臨床分析
中圖分類號:R737.9 文獻標識碼: A 文章編號:2095-5200(2015)03-110-03
流行病學調查顯示乳腺癌作為當今嚴重威脅女性健康最常見惡性腫瘤之一,其發病率不斷上升,且呈年輕化趨勢,尤其在一些發達國家,乳腺癌發病率已居女性惡性腫瘤之首[1-2]。因此綜合評價乳腺癌發病的危險因素,分析高危人群特點,可以為乳腺癌防治贏得先機,提高治愈率。本研究通過對比分析乳腺癌患者與良性乳腺疾病患者的各項指標,篩選乳腺癌發病的危險因素,現報道如下。
1 資料與方法
1.1 調查對象
采用病例對照研究方法,選取2010年3月至2014年4月我院收治的經病理學確診的乳腺癌患者180例作為觀察組,年齡 25~58歲,平均年齡(41.36±5.78)歲,病程 2~18個月。同時選取同期已證實為良性乳腺疾病女性患者180例作為對照組,按照同居住地、同民族、年齡±4歲進行 1∶1 配比。兩組人群年齡等一般資料比較差異無統計學意義,具有可比性(P>0.05)。觀察組納入標準:在我院接受乳腺癌手術治療的原發性乳腺癌患者且有完整臨床資料,無既往惡性腫瘤史,高血壓、糖尿病等合并癥者。對照組納入標準:同期已證實為良性乳腺疾病且有完整臨床資料者,無生殖系統疾病及內分泌疾病。
1.2 調查方法
采用我院設計的統一調查表對兩組患者采用面對面問卷調查形式。為保證數據的可靠性,要提供安靜的環境,保證兩組測試時間和環境相同,調查員為經過培訓的專業醫師。測試前告訴患者研究意義,要求并鼓勵患者如實回答問題。最后對調查的內容進行20%抽樣復查,核對答案,避免胡亂答題現象。調查表內容包括:是否有家族惡性腫瘤發病史、家族乳腺癌疾病史、初潮年齡、絕經年齡及月經周期、生育史、是否流產及流產次數、是否乳腺增生、哺乳史、文化程度、吸煙情況、體育鍛煉時間、工作壓力情況、睡眠質量、生活滿意度、是否正確佩戴文胸、飲食習慣。其中飲食習慣為長期飲食習慣,在調查員提供的特定食物量化彩圖提示下,由患者及家屬共同完成調查。
1.3 統計學方法
所有數據采用 SPSS 15.0 統計學軟件進行統計分析,對每一危險因素首先采用單因素 Logistic 回歸分析,再采用多因素非條件逐步回歸分析,經配對條件Logistic 回歸模型篩選,模型中回歸系數的正、負號和OR 值的大小表示該因素對乳腺癌的影響是保護性因素還是危險性因素,以 P<0.05 為差異有統計學意義。
2 結果
2.1 乳腺癌危險因素的單因素分析
對家族惡性腫瘤發病史、家族乳腺癌疾病史、初潮年齡晚、絕經年齡晚、月經周期、生育次數、流產史、乳腺增生、母乳喂養、母乳喂養時間、文化程度、吸煙、體育鍛煉、工作壓力、睡眠質量、生活滿意度、不正確佩戴文胸、煙熏食物攝入、肉類食物攝入、蔬菜攝入指標進行單因素分析結果顯示,家族乳腺癌疾病史、流產次數多、睡眠質量差等11個因素均為導致乳腺癌的危險因素,且具有統計學意義(P<0.05)。生育次數多、體育鍛煉及蔬菜攝入等6個因素則為保護因素,且具有統計學意義(P<0.05)。
2.2 乳腺癌危險因素的多因素分析
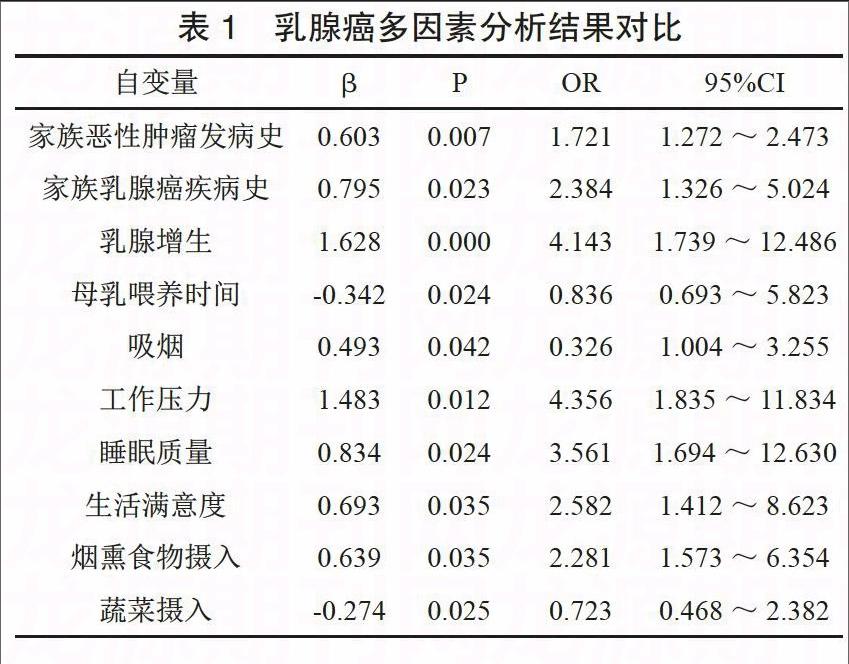
Logistic 回歸分析顯示乳腺癌的獨立危險因素為:家族惡性腫瘤發病史、家族乳腺癌疾病史、乳腺增生、吸煙、工作壓力大、睡眠質量差、生活滿意度差、煙熏食物攝入(P<0.05)。母乳喂養持續時間長、蔬菜攝入為保護因素,如表1。
3 討論
乳腺癌發病原因和機制尚不清楚。學界認為乳腺癌的發生與發展是體內外多種因素共同作用的結果,因此探究其發病的危險因素可以指導我們采取有效措施,降低乳腺癌發病率。本次研究Logistic 多因素回歸分析顯示乳腺癌的獨立危險因素為:家族惡性腫瘤發病史、家族乳腺癌疾病史、乳腺增生、吸煙、工作壓力大、睡眠質量差、生活滿意度差、煙熏食物的攝入(P<0.05),而母乳喂養持續時間長、蔬菜攝入為其保護因素。
有報道[3-5]稱遺傳因素是乳腺癌較為明確的危險因素,乳腺癌家族史尤其是一級親屬乳腺癌家族史對乳腺癌發病的影響最為直接。國內外已有大量研究證實,P53基因、BRCA-1和BRCA-2基因的突變均與乳腺癌的發病有關[6],有家族病史的人群的其乳腺癌發病率約為普通人群的1.8倍。Kilfoy等[7]在其研究中也表明,一級直系親屬有乳腺癌史的人群的乳腺癌發病率約是普通人群的1.74倍,與其它學者的結果基本保持一致。同時發現乳腺癌發病危險性與乳腺癌外腫瘤家族史具有相關性(P<0.05),其中食管癌、胃癌、肺癌較為常見。本次研究亦表示家族惡性腫瘤發病史和家族乳腺癌疾病史為乳腺癌發病的獨立危險因素,與以往的研究相符。乳腺癌的發生與多種生殖因素緊密相關。本次研究顯示絕經時間晚為乳腺癌發生的危險因素,有研究稱月經持續40年以上的女性發生乳腺癌的概率比30年以下的大1倍[8]。月經周期短、月經不規則也會增加乳腺癌的危險[9]。本次研究顯示初潮年齡晚、生育次數多、母乳喂養、母乳喂養持續時間長為乳腺癌的保護因素。初潮年齡越小乳腺癌發病率就越大,調查發現初潮年齡推遲1歲乳腺癌的概率少20%,初潮年齡在17歲以后的乳腺癌發病率就會明顯降低,但也有研究稱兩者間不具有相關性[10],鑒于月經初潮年齡與多種乳腺癌發病危險因素相互影響,故需要進一步深入探究月經情況與乳腺癌發病危險性的關系。母乳喂養可以降低乳腺癌的發病率,婦女對孩子超過半年以上的母乳喂養可以降低5%乳腺癌發病概率,這可能是因為在哺乳期卵巢會自動停止月經周期的組織學改變。流產對乳腺癌的影響尚存在爭議,國際癌癥預防和檢測大會上報告指出流產是乳腺癌的危險因素,但是國外有調查表明,無論是自然流產還是人工流產都與乳腺癌的發生無顯著關聯[11],說明流產與乳腺癌發生的機制相對復雜,有待于進一步研究。另外對于避孕藥的服用是否會增加乳腺癌發病的危險性,需要同時考慮服用避孕藥的時間、種類等潛在因素的影響,其相關性目前尚存在爭議。
隨著現代社會工作壓力的增大,女性的心理及生理壓力也不斷增加,這會引起一系列的神經應激反應,進而引起煩躁不安、精神抑郁、失眠多夢,產生多種負面情緒,造成家庭的不和諧,如此惡性循環使女性體內動態平衡被打亂,影響機體防御惡性腫瘤的能力。Oerlemans等[12]對荷蘭大規模流行病學調查研究發現,生存壓力大與罹患惡性腫瘤的總危險性相關,與乳腺癌的發病危險性更加密切。前期研究認為文化程度高的腦力勞動者乳腺癌的發病率較高[13],而本次研究發現相關性并不顯著,可能與研究人群范圍、地域差異有關。女性的一些日常生活習慣也與乳腺癌的發生息息相關,如適當的體育鍛煉,少食煙熏、肉類脂肪食物,多攝入蔬菜等可以大大降低乳腺癌的發生。女性文胸大小不合適或佩戴時間過長會造成組織液、淋巴液流通不暢,影響血液循環,增加乳腺癌的發病率,因此對于女性來說文胸的選擇及正確的佩戴很重要。吸煙或者被動吸二手煙是誘發乳腺癌的危險因素,為了減少肺癌及乳腺癌的發病率,大家應共同提倡戒煙運動。長期夜班族、飲食無規律亦是乳腺癌的危險因素,不規律的生活會使機體免疫力下降,內分泌失調,導致乳腺癌發病率增加。負性生活事件或長期的精神壓抑等極易導致機體內環境失衡,使淋巴細胞、巨噬細胞對體內突變細胞的監控能力和吞噬能力下降,導致人體各種疾病的發生,尤其是女性乳腺癌的發生。綜上所述女性保持良好的生活習慣及心態有助于降低乳腺癌的發生。
目前,基于乳腺癌發病相關危險因素建立的發病危險性預測模型常用的包括Gail及其改良模型、Claus調查表及模型、BOADICEA模型等[14],但這些模型是根據不同的研究結果建立起來的,適用于相應的研究人群。如廣泛應用的Gail模型是依據非遺傳性危險因素預測乳腺癌發病危險性,但僅適用于白種人。因此,當今急需建立一個適合于中國女性的乳腺癌發病危險性預測模型,為我國大范圍開展乳腺癌高危人群的篩查及早期診斷提供基礎。
參 考 文 獻
[1] 鄭瑩,吳春曉,吳凡.中國女性乳腺癌死亡現況和發展趨勢[J].中華預防醫學雜志,2011,45(2):150-154.
[2] 梁宏莉,姜鴻南,郝斌,等.乳腺癌的早期檢查及高危因素分析[J].當代醫學,2010,16(33):87-88.
[3] 王璟,蘆文麗,王媛,等.中國女性腫瘤家族史與乳腺癌發病風險關系的 meta 分析[J].中國婦幼保健,2012,27(7):1105-1109.
[4] 姚雪英,倪姍姍,周俊,等.浙江地區女性乳腺癌危險因素的病例對照研究[J].浙江大學學報(醫學版),2012,41(5):512-518.
[5] 胡曉風,姜勇,曲宸緒,等.中國女性乳腺癌人群歸因危險估計[J].中華腫瘤雜志,2013,35(10): 796-800.
[6] 戴瓊,杜玉開.女性乳腺癌發病危險因素探析[J].中國婦幼健康研究,2007,18(l):71-73.
[7] Kilfoy BA, Zhang Y, Shu XO, et al. Family history of malignancies and risk of breast cancer: prospective data from the Shanghai women health study[J].Cancer Causes Control,2008,19:1139-1145.
[8] 張松峰,田華,潘立新.老年乳腺癌患者復發類型及其危險因素[J].中國老年學雜志,2013,33(19):4722-4724.
[9] 曾艷,徐茂盛,譚世奇等.乳腺癌危險因素分析[J]. 南方醫科大學學報,2010,30(3):622-623.
[10] WuMH,ChouYC,ChouWY,etal.1Relationships between critical period of estrogen exposure and circulating levels of insulin-like growth factor-I(IGF-I)in breast cancer: Evidence from a case-control study[J].Int J Cancer,2010,126:508-514.
[11] Christine M,Bruce C, Steven MP, etal. Identification of patient sub-groups and risk factors for persistent breast pain following breast cancersurgery[J].The Journal of Pain,2012,13(12):1172-1187.
[12] OerlemansME, van denAkkerM, SchuurmanAG, et al. A metal analysis on depression and subsequent cancer risk [J].Clin Pract Epidemo, Mental Health, 2007,3(8):329.
[13] 戴瓊.乳腺癌危險因素的 meta 分析、調查及術后生命質量測評[D].武漢,華中科技大學,2010.
[14] Zhou J, Yu Q, Chen R,et al. Medroxyprogesterone acetate-driven increase in breast cancer risk might be mediated via cross-talk with growth factors in the presence of progesterone receptor membrane component-1[J].Maturitas, 2013,76(2): 129-133.

