我院2008~2013年病原菌耐藥變遷趨勢分析▲
趙 瑩 李玉英 張 獻
(廣西中醫藥大學第一附屬醫院1醫院感染管理科,2檢驗科微生物室,南寧市 530023,E-mail:623226069@qq.com)
近年來,抗菌藥物的廣泛使用導致細菌耐藥性增長迅速,多重耐藥問題成為困擾醫療機構的主要難題之一。開展細菌耐藥動態監測對指導臨床合理使用抗菌藥物,有效控制醫院感染,遏制和延緩細菌耐藥具有重要意義。為了解我院臨床常見病原菌分布和耐藥情況,筆者對我院2008~2013年臨床標本檢出病原菌分布和耐藥率進行回顧性分析,現報告如下。
1 資料與方法
1.1 菌株來源 2008年1月至2013年12月我院住院患者臨床送檢的標本89 635份,標本類型主要為痰液43 114 份(48.1%)、尿液 16 224 份(18.1%)、分泌物8 515份(9.5%)及血液 7 978 份(8.9%),其他標本13 804份(15.4%)。
1.2 質控菌株 質控菌株為大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853、肺炎克雷伯菌ATCC700603、金黃色葡萄球菌ATCC25923,均由衛生部臨床檢驗中心提供。
1.3 細菌鑒定及藥敏試驗 采用法國生物梅里埃公司生產的ATB-Expression細菌鑒定及藥敏測試儀進行細菌鑒定、藥敏分析。病原菌培養方法按照美國臨床實驗室標準化研究所當年最新標準;采用紙片擴散法(K-B)或最低抑菌濃度(MIC)法進行藥敏試驗和結果判讀;采用頭孢硝噻吩紙片法檢測β-內酰胺酶,用雙紙片協同試驗篩選法和酶抑制劑增強試驗篩選并確認產超廣譜β-內酰胺酶(ESBLs)菌株。所用培養基購自法國生物梅里埃公司,藥敏紙片購自英國Oxoid公司。
2 結果
2.1 病原菌分布 2008~2013年89 635份標本,共檢出26 552株病原菌,以革蘭陰性菌為主,18 502株占69.7%,革蘭陽性菌3 902株占14.7%,真菌4 148株占15.6%。2008~2013年檢出病原菌在分布上總體變化不大,但革蘭陽性菌檢出呈逐年下降趨勢,而真菌檢出比例2008~2012年逐年遞增,2011年已超過革蘭陽性菌居第二位。見表1。
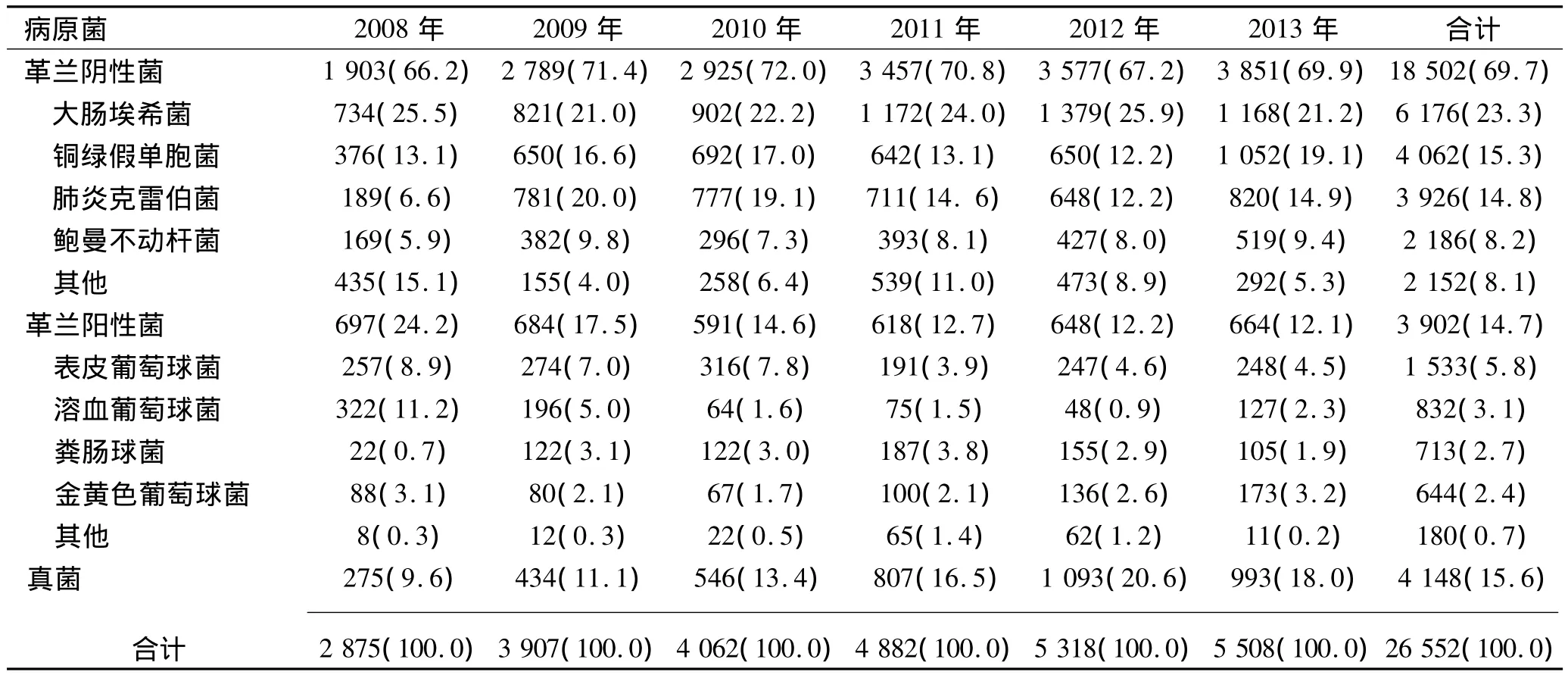
表1 2008~2013年26 552株病原菌分布及其構成比(n,%)
2.2 多重耐藥菌分離率及變遷趨勢 除鮑曼不動桿菌外,幾種常見病原菌的多重耐藥菌分離率均逐年增加。產ESBLs大腸埃希菌檢出數量最多,大腸埃希菌和肺炎克雷伯菌中產 ESBLs的平均分離率分別為22.3%和13.8%,而耐甲氧西林表皮葡萄球菌平均分離率最高,為59.2%,其中,多重耐藥鮑曼不動桿菌在2011~2012年的檢出數量最多,且主要在重癥監護病房檢出,見表2。

表2 2008~2013年多重耐藥菌分離率(%)
2.3 革蘭陰性菌的耐藥變遷趨勢 2008~2013年檢出革蘭陰性菌以大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌和鮑曼不動桿菌為主,腸桿菌科細菌對碳青霉烯類、加酶抑制劑的β-內酰胺類、阿米卡星耐藥率<30%,大腸埃希菌對多數常用抗菌藥物耐藥率均較高,未發現對碳青霉烯類耐藥大腸埃希菌;自2009年開始檢出耐碳青霉烯類肺炎克雷伯菌;非發酵菌對頭孢吡肟、碳青霉烯類、加酶抑制劑的β-內酰胺類、阿米卡星的耐藥率<30%;鮑曼不動桿菌對大多數抗菌藥物耐藥率>30%;銅綠假單胞菌對碳青霉烯類、頭孢吡肟保持較好敏感性,耐藥率<25%。見表3、表4。
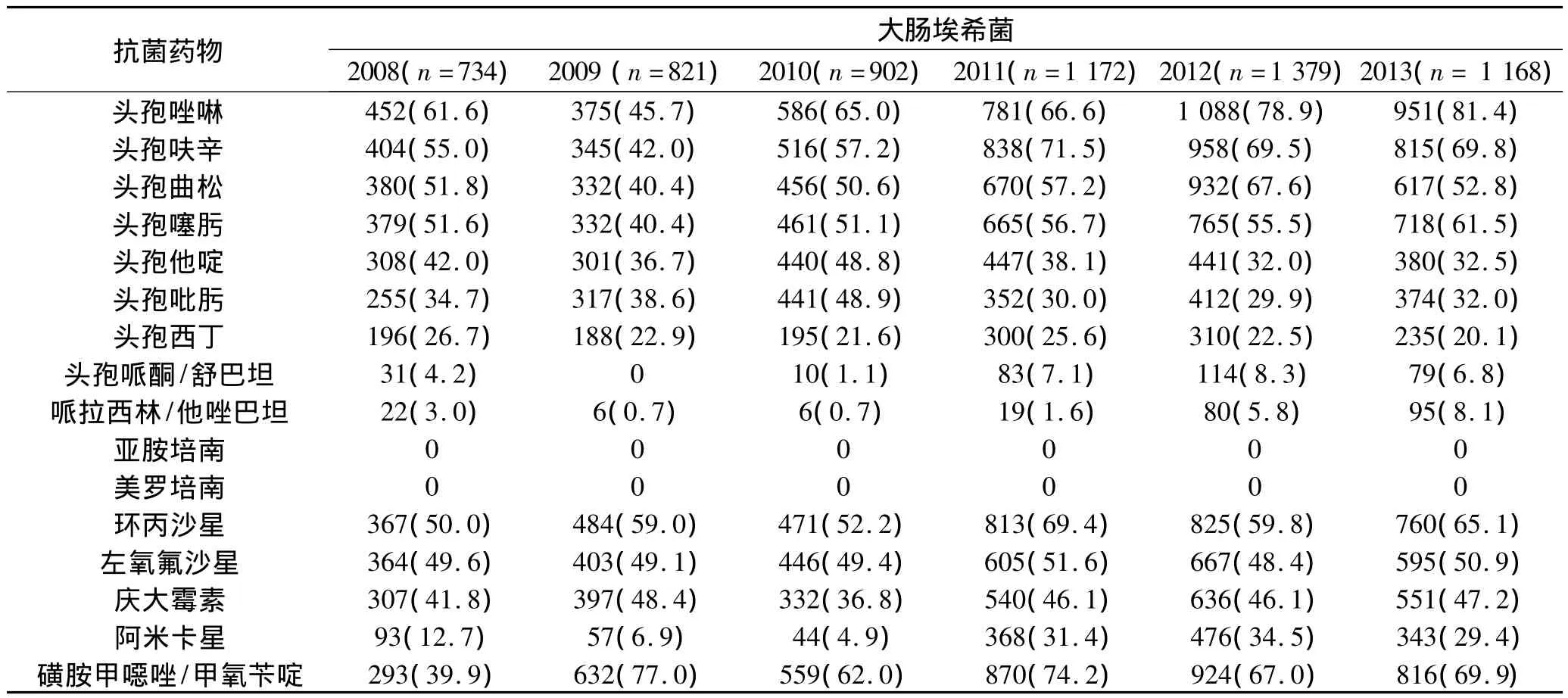
表3 2008~2013年腸桿菌科細菌對抗菌藥物的耐藥率(n,%)
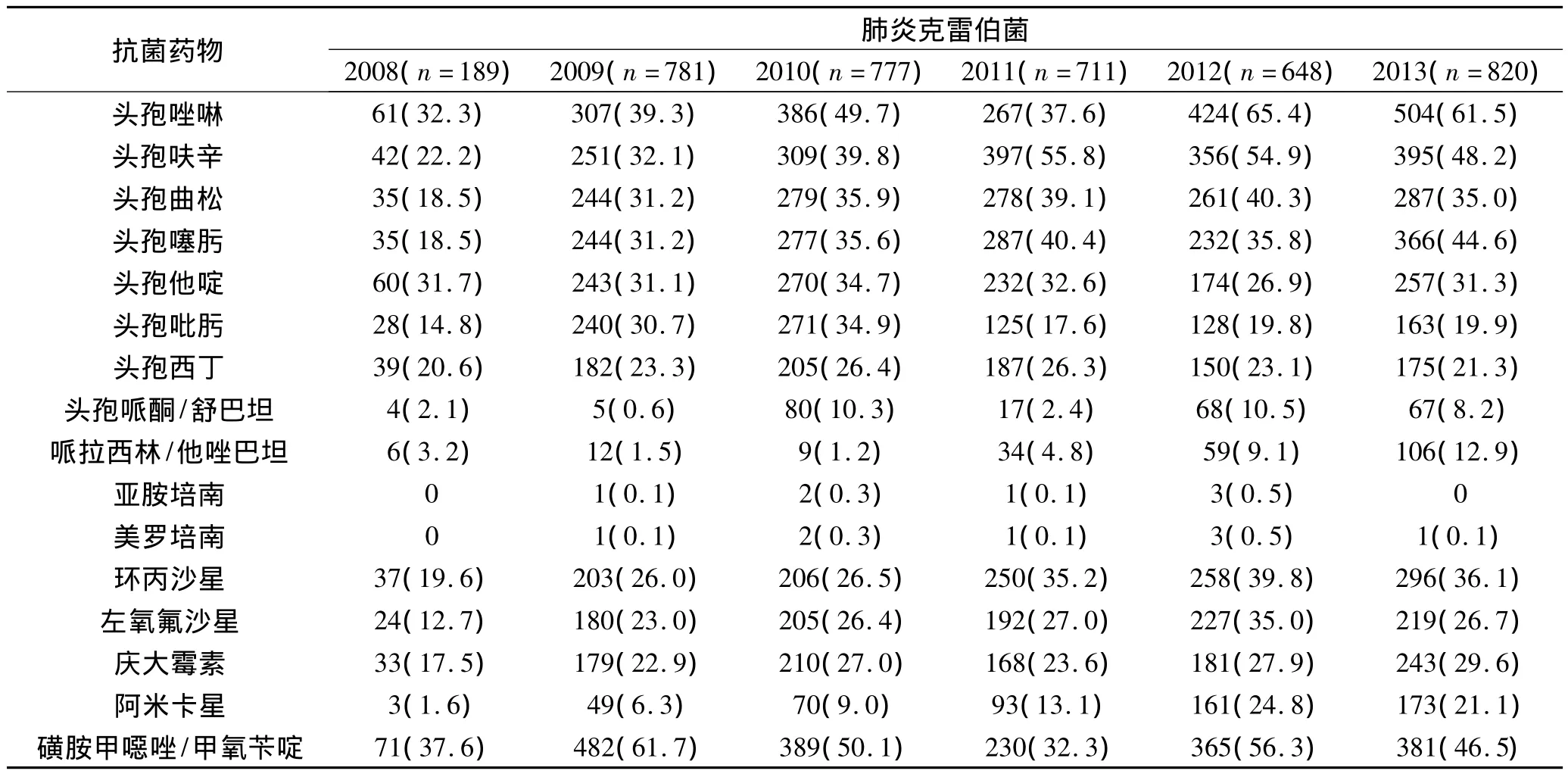
續表3
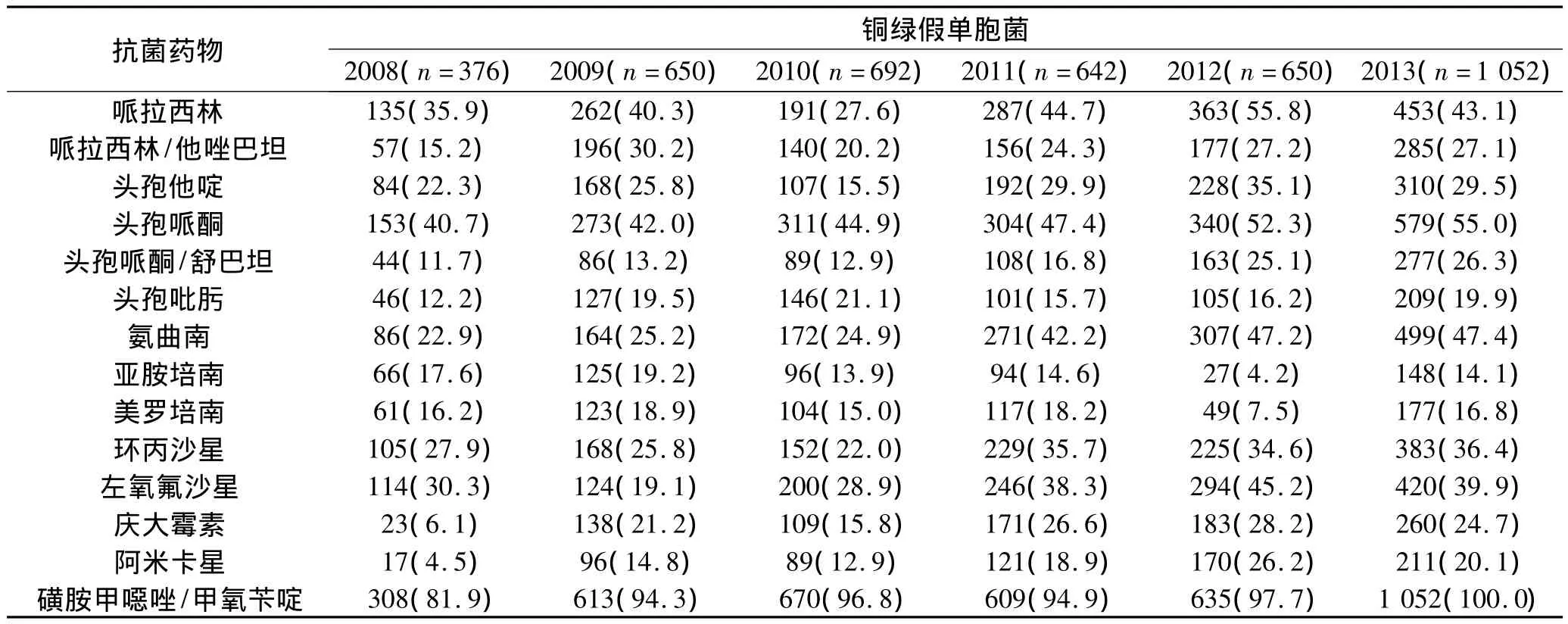
表4 2008~2013年非發酵菌對抗菌藥物的耐藥率(n,%)
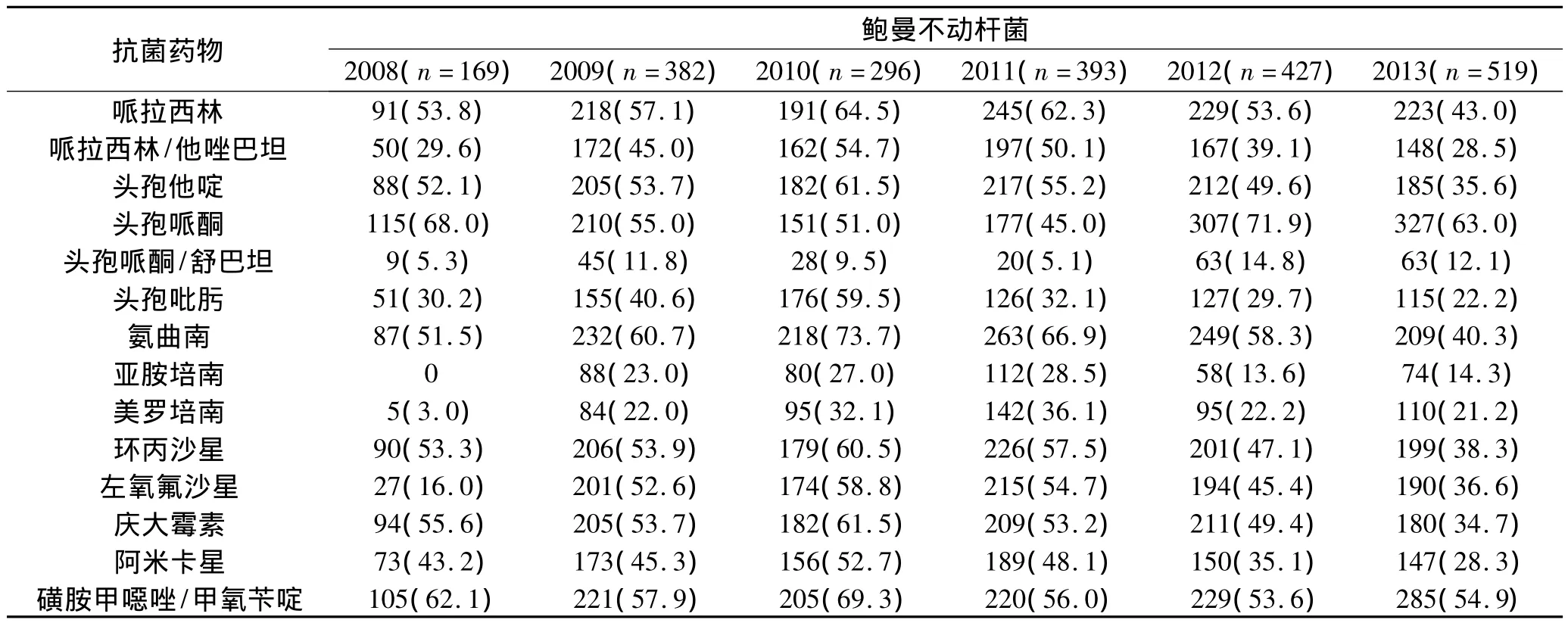
續表4
2.4 革蘭陽性菌的耐藥變遷趨勢 2008~2013年檢出革蘭陽性菌以表皮葡萄球菌和金黃色葡萄球菌為主,表皮葡萄球菌對頭孢呋辛、苯唑西林耐藥率分別由2008年的 44.4%、45.1% 升至 2013 年的 71.0%、69.8%;金黃色葡萄球菌在2008~2012年對常用抗菌藥物耐藥率變化不大,但2013年對氨芐西林/舒巴坦、頭孢唑林、環丙沙星、左氧氟沙星、克林霉素等耐藥率明顯增加,其中,對氨芐西林/舒巴坦、頭孢唑林、克林霉素耐藥率均>60%,但對慶大霉素、磺胺甲噁唑/甲氧芐啶保持較好敏感性,未發現對萬古霉素耐藥的葡萄球菌,見表5。
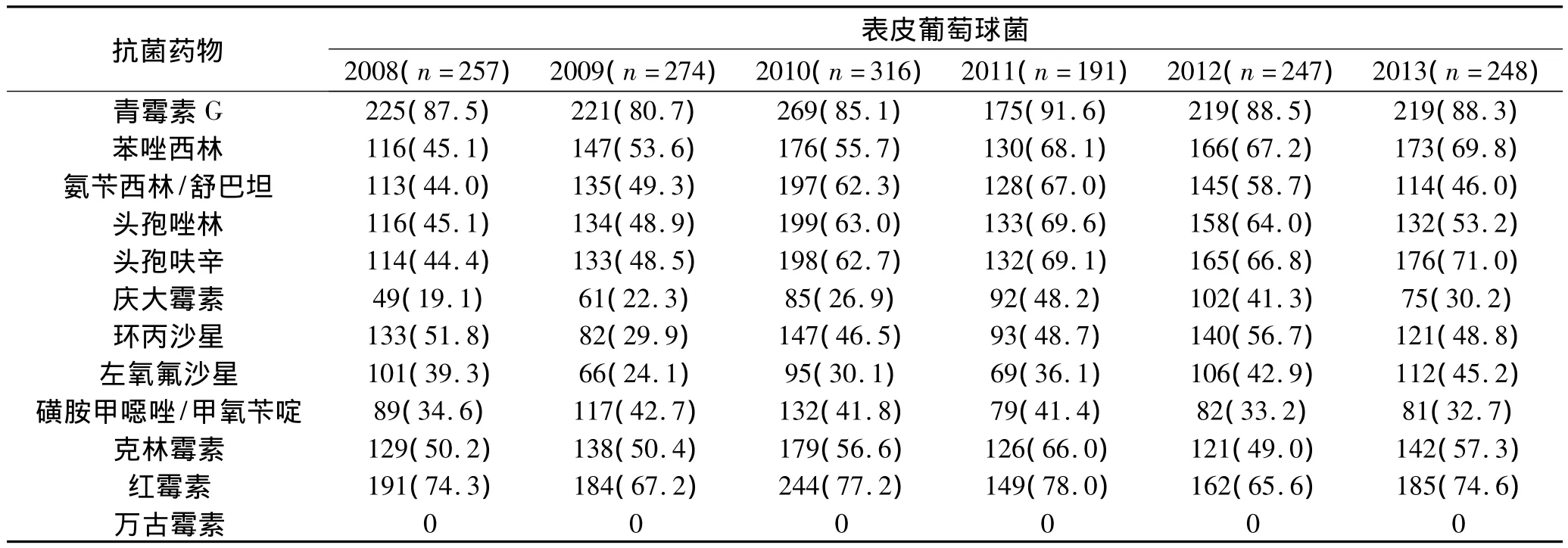
表5 2008~2013年革蘭陽性菌對抗菌藥物的耐藥率(n,%)

續表5
3 討論
本文結果顯示,我院2008~2013年臨床分離菌以革蘭陰性菌為主,最常見前5位細菌為大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌、鮑曼不動桿菌和表皮葡萄球菌,與我院2006~2007年監測結果[1]前5位病原菌為凝固酶陰性葡萄球菌、大腸埃希菌、銅綠假單胞菌、真菌和肺炎克雷伯菌相比,細菌分布種類變化不大,但革蘭陰性菌檢出率升高,革蘭陽性菌感染呈逐年下降趨勢,而真菌感染則逐年上升,2011年其檢出率已大于革蘭陽性菌,也與梁桂珍等[2]的報告一致。真菌感染增加原因可能與廣譜抗菌藥物大量使用,對抗菌藥物敏感細菌受到抑制或殺滅,真菌大量繁殖導致二重感染有關。
本文對多重耐藥菌分離結果顯示,除鮑曼不動桿菌外,肺炎克雷伯菌、銅綠假單胞菌、表皮葡萄球菌、金黃色葡萄球菌等常見菌的多重耐藥菌分離率總體呈逐年增加趨勢,與肖永紅等[3]報告一致。腸桿菌科細菌產ESBLs的耐藥機制與I類整合子、質粒介導等密切相關[4-5]。有學者報告2009年開始檢出對碳青霉烯類耐藥的腸桿菌科細菌,可能與細菌產肺炎克雷伯菌碳青霉烯酶有關[6]。隨著β-內酰胺類抗菌藥物的廣泛應用及醫院感染增加,ESBLs與 AmpCβ-內酰胺酶(頭孢菌素酶)已成為導致革蘭陰性桿菌對β-內酰胺類藥物耐藥的主要原因[7-8]。耐甲氧西林表皮葡萄球菌和耐甲氧西林金黃色葡萄球菌2008~2013年6年平均分離率分別為59.2%、27.2%,2013年耐甲氧西林表皮葡萄球菌的分離率為69.8%,較2008年上升了24.7%,但仍低于全國[3]和西南地區監測數據[9],考慮與我院收治的感染患者以輕中度感染和慢性病居多的特點有關。
本文結果顯示,大腸埃希菌對碳青霉烯類、頭孢哌酮/舒巴坦、哌拉西林/他唑巴坦、頭孢西丁、阿米卡星有高敏感率,而對其他藥物耐藥率較高,對頭孢噻肟、頭孢曲松、喹諾酮類耐藥率均大于40%。肺炎克雷伯菌對碳青霉烯類、頭孢哌酮/舒巴坦、哌拉西林/他唑巴坦、頭孢西丁、頭孢吡肟、氨基糖苷類保持較高敏感率。統計表明,由于產ESBLs的大腸埃希菌和肺炎克雷伯菌逐年增加,碳青霉烯類、加酶抑制劑的β-內酰胺類、頭孢霉素類仍然是治療腸桿菌科細菌的有效藥物。2013年腸桿菌科細菌對大多數常見抗菌藥物耐藥率下降,主要與衛生部開展抗菌藥物臨床應用專項整治活動后我院抗菌藥物使用合理性提高有關。因此,加強抗菌藥物的臨床合理應用管理,可有效遏制細菌耐藥。
本文結果發現,我院2008~2013年非發酵菌中銅綠假單胞菌和鮑曼不動桿菌的檢出數量增長迅速,兩者均為發生醫院感染的主要病原菌。銅綠假單胞菌對碳青霉烯類、頭孢吡肟耐藥率<25%,對阿米卡星、慶大霉素、頭孢他啶和加酶抑制劑的β-內酰胺類耐藥率<30%,保持較好的敏感性,可作為臨床治療銅綠假單胞菌感染的治療藥物,但銅綠假單胞菌對慶大霉素和阿米卡星耐藥率上升較快,6年間增長率為18.6%和15.6%,對氨曲南的耐藥率已>40%,高于全國監測數據[3],應引起重視。鮑曼不動桿菌對大多數抗菌藥物耐藥率>30%,僅對頭孢吡肟、阿米卡星、頭孢哌酮/舒巴坦和碳青霉烯類保持較高的敏感性。鮑曼不動桿菌在我院重癥監護病房檢出較多,通過監測發現,2011~2012年在我院外科重癥監護病房多重耐藥鮑曼不動桿菌的檢出數量增多,存在聚集現象,通過采取加強醫務人員手衛生、嚴格執行消毒隔離和規范抗菌藥物臨床應用等措施,有效防止了醫院感染發生。2013年鮑曼不動桿菌的耐藥率下降和多重耐藥菌株分離率減少可能與此相關。
本文結果發現,金黃色葡萄球菌、表皮葡萄球菌對青霉素的耐藥率均大于80%,由于葡萄球菌屬的大部分菌株可產青霉素酶,青霉素已不適用治療葡萄球菌屬感染。金黃色葡萄球菌、表皮葡萄球菌對苯唑西林耐藥率有逐年上升趨勢,即耐甲氧西林金黃色葡萄球菌(MRSA)或耐甲氧西林凝固酶陰性葡萄球菌(MRCNs)明顯增多,特別是MRCNs,從 2008 年的 45.1%上升到 2013 年的 69.8%,這也致使β-內酰胺類藥物及其復方制劑的耐藥率逐年升高,原因之一可能與我院近年大量使用頭孢西丁有關,其更易誘導產生MRSA和MRCNs。金黃色葡萄球菌、表皮葡萄球菌對喹諾酮類的耐藥率有所升高,與臨床近年廣泛大量使用喹諾酮類藥物有關,與葉滿[10]報告一致。表皮葡萄球菌對傳統的抗革蘭陽性菌藥物,如慶大霉素(2013年30.2%)、磺胺甲噁唑/甲氧芐啶(2013 年32.7%)仍有一定敏感性,可作為臨床輕中度感染患者的治療用藥。未發現對萬古霉素耐藥菌株,萬古霉素仍是治療MRSA感染的有效藥物。
綜上所述,我院2008~2013年檢出的主要病原菌有大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌、鮑曼不動桿菌和表皮葡萄球菌,這些細菌對常見抗菌藥物的耐藥率總體呈現升高趨勢,且多重耐藥菌的檢出數量逐年增多,這與抗菌藥物的大量使用和不規范應用有關,因此,應加強細菌耐藥性監測,并規范抗菌藥物合理使用,以有效控制細菌耐藥性和醫院感染的發生。
[1] 李玉英,趙 瑩,鄧 嫦,等.2006~2007年某中醫院細菌耐藥性動態監測分析[J].中國誤診學雜志,2009,9(10):2 314-2 315.
[2] 梁桂珍,龐貞蘭,王武琦.2007~2010年臨床標本常見病原菌構成及耐藥性分析[J].臨床和實驗醫學雜志,2011,10(11):876 -877,879.
[3] 肖永紅,沈 萍,魏澤慶,等.Mohnarin 2011年度全國細菌耐藥監測[J].中華醫院感染學雜志,2012,22(22):4 946-4 952.
[4] Frumerie C,Ducos-Galand M,Gopaul D,el al.The relaxed requirements of the integron cleavage site allow predictable changes in integron target specificity[J].Nucleic Acids Res,2010,38(2):559 -569.
[5] 徐 彬,曹弟勇,周岐新,等.大腸埃希菌臨床分離株I類整合子分布與耐藥相關性研究[J].中國抗生素雜志,2010,35(10):784 -787.
[6] Qi Y,Wei Z,Ji S,et al.ST11,the dominant clone of KPC-producing Klebsiella pneumoniae in China[J].J Antimicrob Chemother,2011,66(2):307 -312.
[7] Jacoby GA.AmpC beta-lactamases[J].Clin Microbiol Rev,2009,22(1):161 -182.
[8] 張曉梅,潘堅偉,吳建娟,等.產ESBLs大腸埃希菌 β-內酰胺酶基因檢測與耐藥性分析[J].中華醫院感染學雜志,2009,19(7):724 -726.
[9] 陳 曉,張偉麗,楊 青,等.Mohnarin 2011年報告:西南地區細菌耐藥監測[J].中華醫院感染學雜志,2012,22(22):4 983-4 988.
[10]葉 滿.2008年我院臨床常見病原菌分布及耐藥分析[J].廣西醫學,2010,32(4):478 -479.

