超大門診量醫院門診管理及優化淺探
■ 王留明 曾正航 廖家智
門診服務是我國醫院為患者服務的第一個環節,是為了不需要或尚未住院的患者防治疾病的一種方式[1]。作為大多數患者進入醫院的第一站,門診工作可以直接反映醫院的醫療服務質量和診療技術水平。近年來,隨著經濟的進一步發展以及醫保制度的完善,使患者具備了一定的支付能力。交通便利快捷方便了人口的迅速流動以及信息公開使得患者能及時獲得各類醫院和醫生的相關信息,這些因素使得患者趨向于技術先進、設備精良、歷史悠久的大型綜合醫院就診的現象日益明顯,并由此形成了一批年門診量接近甚至超過300萬人次的大型醫院。超大門診量(本文所指超大門診量系年門診量接近或超過300萬人次)已成為大型醫院的常見現況,是門診管理面臨的現實挑戰。如何不斷優化門診流程,提高效率,保證質量將是醫院管理者不得不面臨的問題。
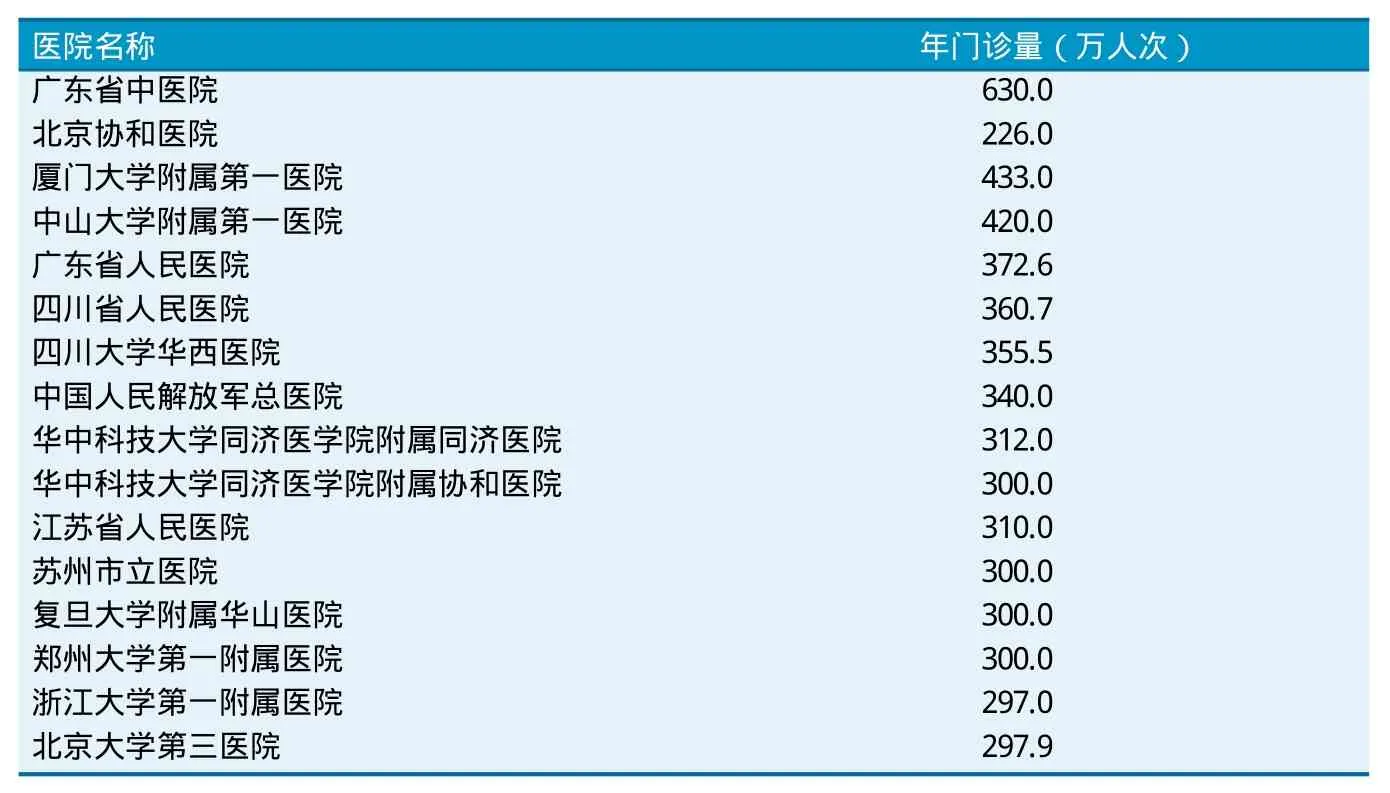
表1 部分超大門診量醫院年門診量概況
1 超大門診量醫院門診現狀
1.1 醫院分布
年門診量超300萬人次意味著醫院需在約260個工作日內每日為1萬人次患者提供服務,需在約100個休息日內每日為4000人次患者提供服務。根據各醫院網站主頁公布的信息,現收集到年門診量達到或超過300萬人次的醫院見表1所示。
由表1可以看出,超大門診量醫院分布特點主要是東南沿海地區多,經濟發達地區多,并且醫院范圍包括了部屬部管醫院、大學附屬醫院、省屬醫院、市屬醫院以及軍隊醫院等。這充分說明了超大門診量醫院在我國已經較為常見。
1.2 門診環節和流程現狀
目前,我國大部分醫院的門診流程主要有以下環節:抵達醫院門診部、咨詢導醫、排隊掛號、候診、就診、劃價繳費、侯檢、檢查、再就診、再劃價繳費、取藥、處置、離院或住院。然而,由于大部分醫院建造時間較早或者在對門診進行設計時未充分考慮到超大門診量的可能致使門診布局明顯不能滿足超大門診量的需要,如功能檢查場所分散、等候空間狹小[2],缺少對特殊人群如兒童、老人等的考慮,這給就診人群帶來了諸多不便。同時,其他普遍存在的問題還包括等候時間長、導醫專業素質缺乏或欠佳、就診時段分布不均衡、患者流量分布不均衡等。
2 超大門診量的原因分析
2.1 患者就醫行為對醫院門診的影響
患者就醫選擇對不同醫院的門診具有明顯的影響。根據已有研究[3],患者在選擇醫院時首先考慮選擇醫療水平高、設備先進、治療得當、安全有效的醫療機構。大型綜合醫院一般都是地區內首屈一指的醫療機構,在醫療水平、醫療設備、醫生資質、疑難雜癥處理等方面具有明顯的優勢。其次,患者對名醫普遍具有一種尊敬和崇拜的心理,大型醫院擁有更多的名醫,因此能夠吸引更多的患者。同時就醫方便與否也是影響患者就醫選擇的重要因素,患者普遍希望能獲得方便、快捷的服務,迅速得到診治,大型綜合醫院由于歷史原因普遍處于城市中心地帶,極大地方便了患者。這些都直接導致了超負荷門診工作量的產生。
傳統的就醫觀念也影響了患者的就醫行為,并間接給門診人流量帶來了影響。雖然自2009年衛生部就規定全國三甲醫院均必須推出預約掛號服務,但預約掛號在老百姓中并沒有得到很好的反響。患者還不能充分接受預約的理念,認為預約掛號不如到醫院排隊掛號“踏實”,同時,預約之后隨意毀約也制約了預約掛號的進一步發展。另外,患者就醫時喜歡有家人或者朋友陪同,尤其是兒科門診,由于絕大部分兒科患者屬于獨生子女,患者通常有4名以上親屬陪同就診,給門診容量以及患者安全等帶來了很大的潛在風險。
2.2 衛生政策因素對醫院門診的影響
2.2.1 社區衛生服務中心吸引患者就醫能力有限。對社區衛生服務中心的醫療技術和設備的不信任是影響市民不愿去社區醫院的一個主要原因。在過去一段時間內,我國城市衛生資源配置重心明顯偏向大型醫院,各社區衛生服務中心條件和水平跟大醫院相差很大,社區衛生服務中心提供的服務的質和量無法和大醫院相比,使得患者即使是常見病、多發病也傾向于到大醫院就診而不就近選擇社區衛生服務中心。雖然現在衛生資源配置重心正逐步向社區衛生傾斜,但衛生政策傳導到明顯的引導效益還需時間和發展過程。
2.2.2 家庭醫師培養有待加強。家庭醫生制度在西方發達國家已施行多年[4],而在我國還處于探索階段。世界衛生組織和世界家庭醫師組織共同指出,在21世紀,平均每2000人口需配備1名家庭醫師才能滿足人們對基層衛生保健的需求。目前我國有社區衛生服務中心7400多個,社區衛生服務站22780多個,擁有40萬社區衛生人才。但經過正規培訓的家庭醫生只有幾千人,這些數字反映出我國家庭醫生的嚴重不足[5]。同時,相當一部分經過正規培訓的家庭醫師也存在培訓時間短、缺乏實踐、重點不突出、課程內容多、形式化、學非所用、培訓內容缺乏新意等缺陷,從而導致了培訓效果非常不理想[6]。另外,由于家庭醫生職稱低、學歷低、醫療水平普遍較差,使得患者對家庭醫生嚴重缺乏信任和認同,從而導致了患者更偏向于到大醫院尋求合適的醫療服務。
2.2.3 優質醫療資源分布不均。自20世紀90年代以來,醫療資源在不同醫療機構層級的配置和流動呈現出典型的“馬太效應”,即國家衛生費用對城市大醫院的投入比例越來越大,縣屬醫院及鄉鎮醫院所占費用越來越少[7]。醫療技術、住院環境等已接近或達到發達國家水平的大型公立醫院主要集中在中心大城市。即使在同一地區,醫療資源配置也不均衡。以北京為例,北京80%的三級醫院集中在4個中心城區和海淀、朝陽兩個城區,而其他城區優質醫療資源明顯不足,不能滿足居民醫療服務需求[8]。
3 超大門診量醫院提高門診診療質量的措施
為應對超大門診量對門診管理的挑戰,各醫院進行了各種有益的流程管理措施調整和嘗試,并取得了一定的成果。
3.1 設立多個門診部
如廣東省人民醫院設有6個門診部,在各門診部之間以穿梭巴士進行來往。門診部設計“以就診者為中心”,在有效分流患者的基礎上強調舒適、合理和便捷。門診部也并不是簡單再復制,而是各有側重,相互聯系,如設有專門的心血管門診、老年病研究所、高干保健等。這種模式在門診流程的第一環節進行有效疏導,成功的減輕了門診的壓力。然而,在大城市寸土寸金的社會經濟背景下,通過設立多個門診部分流人群,提高門診服務質量的形式對大部分醫院并不適用。同時,多門診部的形式要達到門診系統化有效管理,無論是硬件如大型檢查設備、門診工作站、信息系統,還是軟件如門診醫護人員、門診管理等都必須要有更有效的管理方式。
3.2 一站式門診布局
大部分醫院受制于土地政策的影響,在無法開展更多門診部的情況下通過在醫院內部擴建增加門診面積。大部分醫院采取縱向增加樓層高度,部分醫院采取橫向增加門診單層面積(如四川大學華西醫院)的形式對門診布局進行改善。然而,增加的有限面積遠遠無法滿足門診需求,同時,繁忙的垂直交通和大量的人流量不僅給患者、醫護人員和管理帶來了極大的不便,而且給門診安全風險如消防、醫院感染、人身安全、財產安全等也帶來了很多不容忽視的問題。
3.3 全面信息化
門診信息化管理無論在候診環節還是在就診環節都能極大地方便患者和醫護人員。在候診環節緩解了門診現場掛號的擁擠現象,方便了護士的分診呼叫,減少了重復劃價、繳費的程序;在就診環節,門診醫師工作站的使用方便了醫生門診病歷的書寫,檢查單、化驗單在藥房、檢查科室之間傳遞等。在推出的居民健康卡還具有存儲作用,能夠將患者的就診信息及時保存以實現“連續性醫療”。門診信息化的“一卡通”或“居民健康卡”的就診模式縮短了患者的就診時間,提高了患者的滿意度,減少了醫療糾紛[9],同時信息化為預約診療的大規模開展掃除了很多障礙。然而,信息化工程對任何一家醫院都不僅意味著一筆很大的投入,而且意味著一項改變醫院醫療服務提供模式的長期復雜系統工程。
4 超大門診量醫院門診管理建議
4.1 建立門診會診中心
門診會診是在患者在門診治療過程中遇到診斷不明確、病情復雜、治療效果不佳等情況后,醫院通過組織多學科專家進行會診從而給出妥善治療方案的過程。門診會診中心的建立可以充分調動各個專科資源盡早綜合處理好患者的病情,以減少患者重復掛號和就診次數。在超大門診量醫院每日接診大量患者的情況下,建立門診會診中心無疑可以確保門診醫生在高強度腦力體力壓力情況下減少失誤的發生,大幅提高門診診療質量。
4.2 優化門診布局和流程
門診科學布局和優化流程可以提高門診面積使用效率,減少患者尋找和等候時間,有效疏導人流等。部分大型醫院現已建立了中心藥房、中心輸液室、中心檢查室,在藥房使用OVA及自動發藥系統,在門診全面信息化等措施努力優化門診布局和流程。與傳統的逐層設置藥房并配備工作人員、每一科室設置輸液室、將檢查設施分散于各樓層等做法相比更能簡化大量流程,方便患者就診。
4.3 “總是去關懷”
患者在門診就診過程中有相對舒暢的心情不但能夠方便醫患之間及患者之間的交流,同時減少了門診安全隱患的發生。醫院可以考慮在門診設置導醫中心,安排專職的專業人員指導患者分流至各科室就診。設置電子導醫,簡化投訴流程,在醫院形成投訴反饋處理文化。在候診區增設娛樂措施以減少長時間等候時的焦躁心理,增加對特殊人群的照顧如電梯、就診優先等,安排人員對重癥患者陪同檢查和入院等綜合措施,力圖在門診硬件措施暫時無法充分滿足大量患者需求的情況下通過人文關懷和服務提升以彌補其他不足。
4.4 推行全科醫師門診
自國務院推出建立全科醫生制度的指導意見以來,各省市逐步開始了全科醫師的培訓和使用。目前,大部分全科醫生是在醫學院校進行培養和培訓,超大門診量醫院一般作為大型醫學院校的附屬醫院,無疑承擔著全科醫師的培訓任務。全科醫生作為以門診形式處理常見病、多發病及一般急癥的多面手,不應僅僅局限于在社區衛生服務中心就職,經嚴格培訓出來的全科醫師也能在綜合大型醫院門診內找到合適的崗位。一方面醫院可以使用全科醫生在門診進行簡單快速的診治工作,并作為門診專職分診工作人員以大幅提高門診分診準確性,提高分診的效率和速度。另一方面,由綜合醫院派出的全科醫師到社區就診,不但增加了醫院的社會影響力,更能及時吸引更多疑難重癥患者群體到醫院就診,在為醫院本部降低門診壓力的基礎上增加了門診診療工作的效率,使本部門診能夠向著處理疑難重癥患者方向發展。
4.5 推行日間手術
日間手術是國際上一種較為通行的手術模式,可以降低患者的醫療費用,提高醫療資源的使用效率。2006年上海申康醫院發展中心開始在上海6所醫院進行“日間手術”試點工作。時至今日,上海市第一人民醫院日間手術中心年手術量已達到9000臺次。從患者的角度考慮,日間門診和日間診療大大縮短了住院時間,降低了住院費用。而從醫院的角度考慮,日間門診提高了醫院病床使用率,簡化了患者手術流程,縮短了患者等候時間。同時,綜合大型醫院如果充分利用好門診資源,積極開展日間門診,則無異于新開若干手術間,大大提高了資源使用效率,降低了機會成本,提升了投資回報。
4.6 建立醫療聯合體
醫院聯合體是我國在日益激烈的市場競爭中所催生的新型醫療服務組織形式。由于我國人民群眾就醫習慣選擇大醫院,一方面區域性大型醫療機構服務空間已趨于飽和,受空間和資金限制,大型醫療機構已無法以簡單再復制形式進行擴張,另一方面,中小型醫療機構由于在技術、設備以及品牌等領域的欠缺原因無法吸引足夠的病源。大型醫院希望將常見病、多發病、慢性病患者進行分流的愿望和中小型醫院意圖以大醫院品牌吸引更多病源,利用大醫院人才和技術優勢來提高自身服務質量和管理水平的目的正好相互契合。另外,醫療主管部門也希望能有一種全新的方式進行醫療資源配置,以探索緩解目前“看病難、看病貴”的所有可能途徑。因此,如果大醫院能夠主動尋求與中小型醫院合作,將能很快呈現合作多贏的局面。
隨著醫改工作的逐步推進,一些改革措施如雙向轉診醫療模式的推廣、對大型醫院發展規模進行規模控制、支付方式改革、推行合約式家庭醫生、允許醫生多點執業等政策的實施,這將會對綜合醫院的門診量形成影響,門診量逐年增加的現象將逐步得到改變。然而,在可見的短期時間內,超大門診量仍將是醫院管理者面對的挑戰,如何不斷優化流程,提高效率,保證質量,是每個醫院管理者必須思考的難題。
[1]編委會.新時期醫院門診管理制度與新模式構建及門診診療規范指導手冊[M].北京:中國醫療科技術出版社,2006:7.
[2]占伊揚,許年珍,魯翔.超大型醫院門診流程再造應用研究[J].中國醫院,2008,12(6):4-7.
[3]潘常剛.醫院聲譽與患者就醫行為[J].醫院經濟,2006(8):50.
[4]Stephanie Z,Peter A B,Kate W H.The guide to community preventive services:what works to promote health?Task force on community preventive services[J].Am J Prev Med,2005,28(5):305-306.
[5]馬金姝.我國社區首診的研究現狀[J].預防醫學論壇,2010,12(2):151-154.
[6]何欽成,馬亞楠.社區首診制發展中的問題及其解決方法[J].中國衛生經濟,2006,25(8):47.
[7]崔紅華.公共醫療資源供給的政府缺失與改進[J].西安郵電學院學報,2008,13(2):128-131.
[8]安艷芳.我國優質醫療資源分布特點與改善策略[J].中國衛生質量管理,2008,5(18):110-113.
[9]林淑端,黃東瑾.“一卡通”在提高門診診療服務中的應用[J].現代臨床護理,2010,9(6):73-74.
廖家智:華中科技大學同濟醫學院附屬同濟醫院醫療副院長,副教授。
E-mail:liaojiazhi@tjh.tjmu.edu.cn

