糖尿病與泌尿系結石關系的臨床真實世界研究
李堂 潘正故 劉敏 萬光陽 凌龍 陸長澤 陳世偉 韋志偉 李成山
【摘要】目的分析真實世界中糖尿病與泌尿系結石的關系,為泌尿系結石的預防及治療提供依據。
方法收集2015年1月1日至2019年12月31日診斷有糖尿病、泌尿系結石及同期在體檢中心常規體檢人員的臨床資料,分別設為糖尿病組、結石組、對照組(非糖尿病健康對照組和非結石健康對照組),記錄各組的性別、年齡、是否有糖尿病、是否有血脂異常、是否有腎功能異常、是否有泌尿系結石等指標,傾向性評分匹配法匹配基線水平后,比較糖尿病組與非糖尿病健康對照組的結石發生率,結石組與非結石健康對照組的糖尿病發生率,探究臨床真實世界中糖尿病與泌尿系結石的關系。
結果經過校正組間性別、年齡、血脂水平、腎功能水平的差異后,糖尿病組患者的泌尿系結石發生率高于非糖尿病健康對照組(11.63%VS5.42%),差異有統計學意義(χ2=163.561,P<0.001);結石組患者的糖尿病發生率高于非結石健康對照組(15.70%VS11.71%),差異有統計學意義(χ2=40.171,P<0.001)。
結論臨床真實世界中糖尿病與泌尿系結石發病存在密切的關系,對糖尿病患者的早期有效干預可能有利于泌尿系結石的預防。
【關鍵詞】糖尿病;泌尿系結石;傾向性評分匹配;真實世界研究
中圖分類號:R691.4文獻標志碼:ADOI:10.3969/j.issn.1003-1383.2024.05.006
Astudyonrelationshipbetweendiabetesmellitusandurinarystonesinclinicalrealworld
LITang,PANZhenggu,LIUMin,WANGuangyang,LINGLong,LUChangze,CHENShiwei,WEIZhiwei,LIChengshan
(DepartmentofUrology,SouthwestHospitalAffiliatedtoYoujiangMedicalUniversityforNationalities—BaisePeople'sHospital,Baise533000,Guangxi,China)
【Abstract】ObjectiveToanalyzerelationshipbetweendiabetesmellitusandurinarystonesinclinicalrealworld,soastoprovideevidenceforthepreventionandtreatmentofurinarystones.
MethodsClinicaldataofpatientsdiagnosedwithdiabetesorurinarystonesandpeoplewhounderwentregularcheck-upsatmedicalexaminationcenterbetweenJanuary1,2015andDecember31,2019werecollectedanddividedintodiabetesgroup,stonegroup,andcontrolgroups(non-diabetichealthycontrolgroup,andnon-stonehealthycontrolgroup).Indexesincludinggender,age,presenceofdiabetes,bloodlipidabnormalities,renaldysfunction,andurinarystonesofeachgroupwererecorded.Aftermatchingbaselinelevelsbypropensityscorematching,theincidenceofstonesbetweenthediabetesgroupandthenon-diabetichealthycontrolgroup,andtheincidenceofdiabetesmellitusbetweenthestonegroupandthenon-stonehealthycontrolgroupwerecomparedtoexploretherelationshipbetweendiabetesandurinarystonesinclinicalrealworld.
ResultsAfteradjustingfordifferencesingender,age,bloodlipidlevels,andrenalfunctionlevelsbetweengroups,theincidenceofurinarystoneswassignificantlyhigherinthediabetesgroupthaninthenon-diabetichealthycontrolgroup(11.63%vs5.42%),anddifferencewasstatisticallysignificant(χ2=163.561,P<0.001),whiletheincidenceofdiabeteswassignificantlyhigherinthestonegroupthaninthenon-stonehealthycontrolgroup(15.70%vs11.71%),anddifferencewasstatisticallysignificant(χ2=40.171,P<0.001).
ConclusionThereisacloserelationshipbetweendiabetesmellitusandurinarystonesintheclinicalrealworld,andearlyeffectiveinterventionfordiabeticpatientsmaybebeneficialforthepreventionofurinarystones.
【Keywords】diabetesmellitus;urinarystones;propensityscorematching;real-worldstudy
泌尿系結石是一種嚴重影響人類健康的常見病和多發病,其形成機制極其復雜,迄今仍未完全明了。臨床上以草酸鈣為主要成分的泌尿系結石患者治愈后的復發率高達60%~80%[1]。研究腎結石的發病機制、探索腎結石的防治策略一直以來都是泌尿外科研究工作的重要內容之一。有研究表明,空腹血糖異常、糖耐量異常或糖尿病患者、血脂異常、腎功能異常都可能影響泌尿系結石的發病,而血糖的異常升高可能存在更高的泌尿系結石疾病風險[2]。本文探究臨床真實世界中糖尿病與泌尿系結石間的關系,現報道如下。
1資料與方法
1.1資料收集
收集2015年1月1日至2019年12月31日在百色市人民醫院就診并被診斷為糖尿病或泌尿系結石的患者,同時獲取同期在該院體檢中心進行常規體檢的對照組人員的相關資料。將其分為糖尿病組(n=13046)、非糖尿病健康對照組(n=20109);結石組(n=9708)和非結石健康對照組(n=20909),記錄各組患者的性別、年齡、糖尿病情況、血脂異常情況、腎功能異常情況、泌尿系結石情況等指標。
1.2納入與排除標準
納入標準:①糖尿病患者。空腹血糖≥6.1mmol/L或糖負荷后2h血糖≥7.8mmol/L,或有糖尿病史。②泌尿系結石患者。經過病史、體征和影像學檢查(包括腹部X線平片、泌尿系彩色多普勒超聲、泌尿系CT等),以及術后取出結石確診。③血脂異常患者。符合《中國血脂管理指南(2023年)》中低危人群主要血脂指標的參考標準,包括低密度脂蛋白膽固醇(LDL-C)>4.11mmol/L,甘油三酯(TG)>4.11mmol/L。④腎功能異常患者:血肌酐值>133μmmol/L。排除標準:①年齡在18歲以下的患者。②妊娠孕婦。③合并先天性泌尿系統梗阻、畸形等疾病的患者。④非首次診斷為泌尿系結石或糖尿病的患者。
1.3統計學方法
數據分析采用SPSS27.0統計軟件進行。計量資料符合正態分布使用均數±標準差(±s)表示,組間比較采用兩獨立樣本t檢驗。計數資料使用[n(%)]表示,組間比較采用χ2檢驗。組間基線水平校正采用1∶1的傾向性評分匹配法(PropensityScoreMatching,PSM),卡鉗值=0.001。檢驗水準:α=0.05,雙側檢驗。
2結果
2.1糖尿病組與非糖尿病健康對照組的基線情況
糖尿病組患者13046例,平均年齡(57.24±14.46)歲,其中男性7339例,平均年齡(58.46±12.47)歲,女性5707例,平均年齡(55.67±16.55)歲。腎功能異常2895例,男性1940例,女性955例;血脂異常4493例,男性2725例,女性1768例。泌尿系結石1922例,其中男性1262例,女性660例。非糖尿病健康對照組納入健康體檢人員20109例,平均年齡(40.04±11.56)歲,其中男性13146例,平均年齡(40.55±11.50)歲,女性6963例,平均年齡(39.07±11.60)歲;腎功能異常186例,男性123例,女性63例,血脂異常7311例,男性6142例,女性1169例。泌尿系結石1001例,其中男性783例,女性218例。兩組間的年齡、性別、血脂水平、腎功能水平比較差異均有統計學意義(P<0.001)。
2.2結石組與非結石健康對照組的基線情況
結石組患者共9708例,平均年齡(55.66±14.07)歲,其中男性6259例,平均年齡(55.93±13.56)歲,女性3449例,平均年齡(55.16±14.95)歲。腎功能異常2228例,男性1636例,女性592例;血脂異常1558例,男性1050例,女性508例。非結石健康對照組納入健康體檢人員20909例,平均年齡(40.83±11.98)歲,其中男性13843例,平均年齡(41.46±11.90)歲,女性7066例,平均年齡(39.62±12.03)歲。納入人員中,腎功能異常210例,其中男性142例,女性68例;血脂異常8062例,其中男性6772例,女性1290例。兩組間的性別、年齡、血脂水平、腎功能水平比較差異均有統計學意義(P<0.01)。
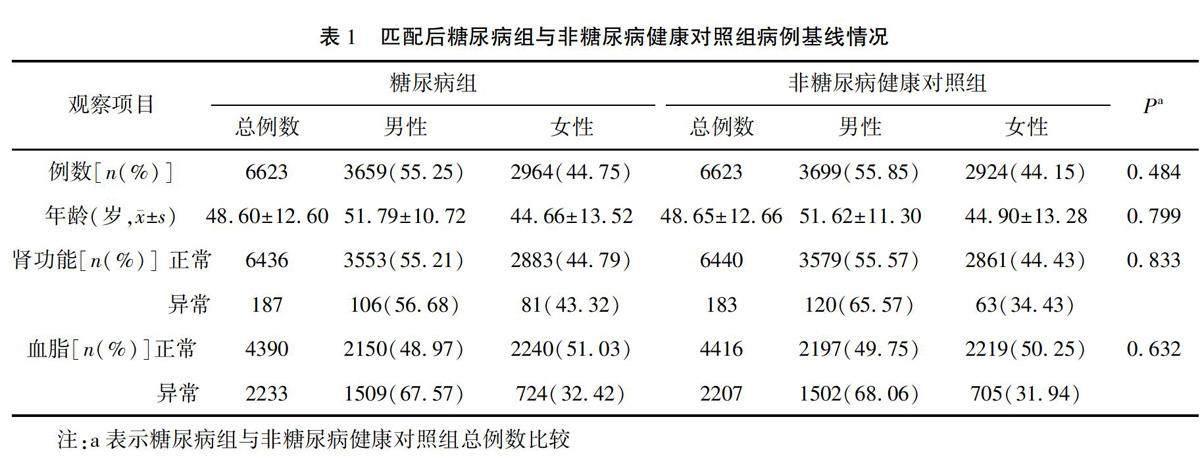
2.3匹配后糖尿病組與非糖尿病健康對照組病例基線情況
通過1∶1傾向性評分匹配法校正組間性別、年齡、腎功能、血脂的差異后,最終糖尿病組與非糖尿病健康對照組各納入6623例,糖尿病組男性3659例、女性2964例,平均年齡(48.60±12.60)歲;非糖尿病健康對照組男性3699例、女性2924例,平均年齡(48.65±12.66)歲,基線情況組間差異無統計學意義(P>0.05)。見表1。
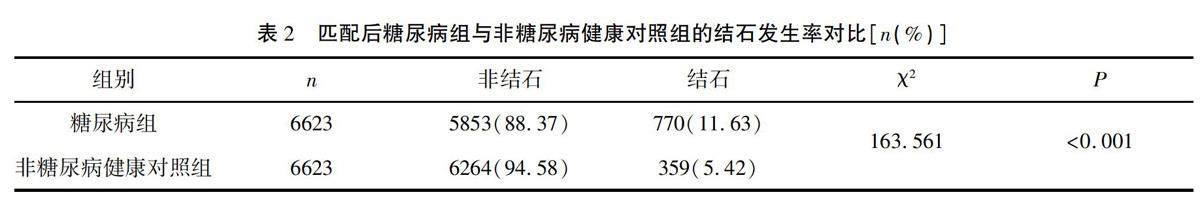
2.4匹配后糖尿病組與非糖尿病健康對照組的結石發生率比較
經過匹配后,糖尿病組中,非結石患者有5853例(88.37%),患有泌尿系結石770例(11.63%);非糖尿病健康對照組中,非結石患者有6264例(94.58%),患有泌尿系結石359例(5.42%),糖尿病組中泌尿系結石的發生率高于非糖尿病健康對照組,差異有統計學意義(P<0.001)。見表2。
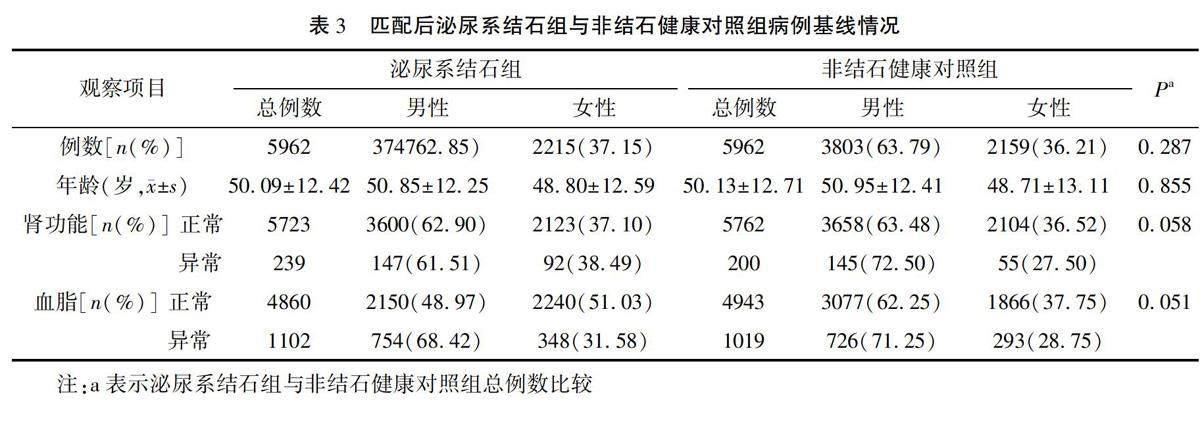
2.5匹配后結石組與非結石健康對照組的糖尿病構成比的比較
經過1∶1傾向性評分匹配法校正組間性別、年齡、腎功能、血脂的差異后,最終結石組納入5962例,男性3747例,女性2215例,平均年齡(50.09±12.42)歲;非結石健康對照組納入5962例,男性3803例,女性2159例,平均年齡(50.95±12.41)歲,基線情況組間差異無統計學意義(P>0.05)。見表3。
2.6匹配后結石組與非結石健康對照組的糖尿病發生率的比較
經過匹配后,結石組中,非糖尿病患者5026例(84.30%),罹患糖尿病936例(15.70%);非結石健康對照組中,非糖尿病患者5264例(88.29%),罹患糖尿病698例(11.71%),結石組中糖尿病患者比例高于非結石健康對照組,組間差異有統計學意義(P<0.001)。見表4。
3討論
對于泌尿系結石的成因,業界經過多年的研究提出了諸多假設,如腎鈣化斑、晶體過飽和、異質成核等學說。這些學說使我們對參與結石形成的各種因素和過程有了更進一步的了解。然而,近年來越來越多的研究證據顯示,泌尿系結石很可能不是一種單純的單器官或單系統的疾病,而是一種多系統性、全身性的疾病[3-7]。糖尿病與泌尿系結石的關系也因此日益受到關注。
盡管人們知道糖尿病和腎結石之間可能存在聯系,但直到最近的10多年才進行了詳細的流行病學研究。最早的研究之一見于MEYDAN等進行的研究[8],他們觀察了286名糖尿病患者和111名年齡匹配的對照組,發現糖尿病患者中腎結石的發病率高于對照組。此后的多項研究[9-10]也得出了類似的結果。WEINBERG等[11]對12153名腎結石患者的空腹血糖值、糖尿病史、胰島素抵抗、糖化血紅蛋白值等多項指標進行研究后發現,糖尿病及胰島素抵抗的嚴重程度與腎結石疾病之間存在顯著正相關。GERAGHTY等[12]進行的薈萃分析包含了2340篇文獻,13項研究結果顯示,慢性高血糖狀態增加了患腎結石的風險。
本研究觀察到,在納入的13046例糖尿病患者中,罹患泌尿系結石的有1922例(14.73%),其中男性患者有1262例(9.67%),女性患者有660例(5.06%);而納入的20109例非糖尿病患者的健康對照組中,罹患泌尿系結石的有1001例(4.98%),其中男性患者有783例(3.89%),女性患者有218例(1.08%)。考慮到性別、年齡、血脂[13]及腎功能異常[14]對泌尿系結石發病的影響,經過傾向性評分匹配法校正上述因素差異所致的影響后,本研究結果表明,糖尿病患者的泌尿系結石發生率仍明顯高于非糖尿病患者(11.63%VS5.42%)。這與上述研究的結論相符,同時也表明,糖尿病可能通過某種機制影響了泌尿系結石的形成,而這種影響對結石的形成是有利的。如果能明確該機制并進行人為有效干預,有可能為降低泌尿系結石的發病率提供新的思路。
然而,關于其確切的影響機制仍未完全明了。有研究[15]認為,糖尿病人群的尿液pH值普遍低于正常人群,同時存在的銨鹽排泄缺陷會導致尿液酸度過高,進而促進尿酸過飽和,從而導致尿酸結石發病率上升。另有研究觀察到,有胰島素抵抗的含鈣結石患者的尿液檸檬酸鹽排泄量較低,由于檸檬酸鹽與尿鈣結合減少,可引起高鈣尿,血糖控制不佳和需要胰島素治療狀態很可能通過該方式增加2型糖尿病患者罹患腎結石的風險[10]。此外,有諸多研究表明,慢性高血糖狀態容易導致體內晚期糖基化終產物(advancedglycosylationendproducts,AGEs)的積累,而AGEs可誘發促炎癥因子的增多[16]。筆者前期課題組的實驗研究顯示,結石晶體與腎小管上皮細胞相互作用時可產生大量的炎癥介質,主要是HMGB1和MCP-1。炎癥介質的產生導致腎小管上皮細胞中抑制結石形成的胎球蛋白A(Fetuin-A)表達下調[17-18]。此外,炎癥反應還會誘導巨噬細胞趨化,巨噬細胞的參與導致炎癥狀態的擴大[19]。結石晶體作為異物最終被趨化的巨噬細胞吞噬[20],導致結晶體局部富集化。因此,局部的炎癥反應很可能是泌尿系結石形成的重要環節之一。糖尿病患者體內炎癥狀態相對增高[21],加上低pH值尿、低檸檬酸鹽排泄等因素,最終導致泌尿系結石形成。對于慢性高血糖導致體內增加的AGEs與泌尿系結石間是否存在更深層次的關系,本課題組也在進行更深入的觀察與研究。
本研究還發現,泌尿系結石組的糖尿病發生率明顯高于非結石健康對照組(15.70%VS11.71%)。糖尿病導致了腎結石發病風險的增加,腎結石也增加了2型糖尿病的發病危險。有研究指出泌尿系結石與糖尿病之間存在雙向風險關聯,這種關聯現象已得到國外研究的支持[22],與本研究結果一致。糖尿病前期或胰島素抵抗患者更容易患上腎結石。據推測,腎結石可能在糖尿病前期形成,但在發展為糖尿病之前出現[2],這在一定程度上可以解釋腎結石患者中糖尿病發病率較高的現象[23]。
泌尿系結石存在性別發病差異,男性發病率高于女性[24-25]。研究顯示,泌尿系結石高發年齡為41~60歲[15]。本研究觀察到,男性在泌尿系結石組中比例高于女性,高發年齡段為40~65歲。而女性腎結石患者尿液中礦化抑制劑水平是同年齡段男性的三倍[25-27],可能與體內鈣化抑制因子水平差異相關;臨床研究發現,泌尿系結石患者尿液和腎臟組織中抑制結石因子較非結石者降低[28],但性別影響機制尚未探討。有觀點認為,泌尿系結石發病率性別差異可能與結石成分相關,鳥糞石或磷酸鹽結石在女性中發病率較高,其他組分結石在男性中較高[29]。
本項研究存在較多局限性,例如未考慮更多的研究因素進行更全面的綜合分析,如家族史、鈣鹽代謝相關指標、相關炎癥因子等,這些因素都在一定程度上影響泌尿系結石的發病。此外,也有證據表明,遺傳因素[30]、肥胖[31]、缺乏運動[32]、飲食習慣[33]以及藥物[34]等因素同樣會對泌尿系結石的形成產生影響。由于真實世界研究本身普遍存在的組間基線水平差異的特點,需通過統計學方法進行校正,因此也損失了較多樣本,上述因素都在一定程度上削弱了本研究結論對真實世界情況的代表性。
在臨床真實世界中,糖尿病與泌尿系結石的形成存在密切關系,很可能是泌尿系結石發病的高危因素,并且兩者之間可能存在雙向相關。考慮到目前糖尿病和泌尿系結石發病率不斷增加,研究它們之間甚至是泌尿系結石與其他慢性疾病如高血壓、脂代謝異常等之間的關系對公共衛生至關重要。
參考文獻
[1]陶芝偉,鄧耀良.巨噬細胞在腎鈣化斑介導草酸鈣結石形成中的調控作用研究進展[J].中華泌尿外科雜志,2015,36(10):795-797.
[2]LIENTH,WUJS,YANGYC,etal.Theeffectofglycemicstatusonkidneystonediseaseinpatientswithprediabetes[J].DiabetesMetabJ,2016,40(2):161-166.
[3]SHADMANA,BASTANIB.Kidneycalculi:pathophysiologyandasasystemicdisorder[J].IranJKidneyDis,2017,11(3):180-191.
[4]SHADMANA,BASTANIB.Evaluationandmanagementofkidneycalculi[J].IranJKidneyDis,2017,11(6):395-407.
[5]STAMATELOUK,GOLDFARBDS.Epidemiologyofkidneystones[J].Healthcare(Basel),2023,11(3):424.
[6]DALESSANDROC,FERRAROPM,CIANCHIC,etal.Whichdietforcalciumstonepatients:areal-worldapproachtopreventivecare[J].Nutrients,2019,11(5):1182.
[7]SAKHAEEK.Nephrolithiasisasasystemicdisorder[J].CurrOpinNephrolHypertens,2008,17(3):304-309.
[8]MEYDANN,BARUTCAS,CALISKANS,etal.Urinarystonediseaseindiabetesmellitus[J].ScandJUrolNephrol,2003,37(1):64-70.
[9]KHANSR.Isoxidativestress,alinkbetweennephrolithiasisandobesity,hypertension,diabetes,chronickidneydisease,metabolicsyndrome?[J].UrolRes,2012,40(2):95-112.
[10]DOMINGOSF,SERRAA.Metabolicsyndrome:amultifacetedriskfactorforkidneystones[J].ScandJUrol,2014,48(5):414-419.
[11]WEINBERGAE,PATELCJ,CHERTOWGM,etal.Diabeticseverityandriskofkidneystonedisease[J].EurUrol,2014,65(1):242-247.
[12]GERAGHTYR,ABDIA,SOMANIB,etal.Doeschronichyperglycaemiaincreasetheriskofkidneystonedisease?resultsfromasystematicreviewandmeta-analysis[J].BMJOpen,2020,10(1):e032094.
[13]陳城,李翔翔,胡林昆,等.血脂異常與泌尿系結石形成的相關性研究[J].中華泌尿外科雜志,2016,37(9):698-702.
[14]URIBARRIJ.Chronickidneydiseaseandkidneystones[J].CurrOpinNephrolHypertens,2020,29(2):237-242.
[15]ZHANGDL,LISC,ZHANGZG,etal.Urinarystonecompositionanalysisandclinicalcharacterizationof1520patientsincentralChina[J].SciRep,2021,11(1):6467.
[16]BOYDC,WOODK,WHITAKERD,etal.Theinfluenceofmetabolicsyndromeanditscomponentsonthedevelopmentofnephrolithiasis[J].AsianJUrol,2018,5(4):215-222.
[17]李堂.巨噬細胞對腎小管上皮細胞—磷酸鈣晶體體系中FetuinA表達的調控作用[D].南寧:廣西醫科大學,2015.
[18]YUJC,DENGYL,TAOZW,etal.TheeffectsofHAPandmacrophagecellstotheexpressionofinflammatoryfactorsandapoptosisinHK-2cellsofvitroco-culturedsystem[J].Urolithiasis,2018,46(5):429-443.
[19]黃鵬.磷酸鈣晶體誘導人巨噬細胞HMGB1表達的實驗研究[D].南寧:廣西醫科大學,2014.
[20]吳博.利用顯微技術對體外誘導巨噬細胞與腎結石晶體相互作用的形態學研究[D].南寧:廣西醫科大學,2014.
[21]張曉麗,張金梅,武文斌,等.腎炎舒顆粒對早期糖尿病腎臟疾病患者氧化應激及蛋白尿的影響[J].臨床腎臟病雜志,2018,18(10):606-610.
[22]TAYLOREN,STAMPFERMJ,CURHANGC.Diabetesmellitusandtheriskofnephrolithiasis[J].KidneyInt,2005,68(3):1230-1235.
[23]LINBB,HUANGRH,LINBL,etal.Associationsbetweennephrolithiasisanddiabetesmellitus,hypertensionandgallstones:ameta-analysisofcohortstudies[J].Nephrology(Carlton),2020,25(9):691-699.
[24]XIAOY,WEIL,XIONGXF,etal.SexdifferencesinkidneystonediseaseinChinesepatientswithtype2diabetesmellitus[J].KidneyDis(Basel),2020,6(3):195-203.
[25]KAKKARM,KAKKARR.A13yearhospitalbasedstudyontheTrendofUrinaryStoneDiseaseinUttarakhand,India[J].NepalJEpidemiol,2021,11(1):949-958.
[26]KAKKARR.StudyontheRoleOfUrinaryInhibitorsofIn-vitroionprecipitationintheaetiopathogenesisofrenalcalculosis[J].JournalIndianAcademyofClinicalMedicine,2013,14(2):136-142.
[27]KAKKARM,KAKKARR,LALAK,etal.Effectofage,sexandpregnancyonlevelsofurinaryinhibitorsofmineralizationinhumanbeings[J].NepalJEpidemiology,2014,4(4):399-404.
[28]吳泳賢.探討胎球蛋白-A在腎結石患者血清、尿液和腎組織中的表達水平[D].南寧:廣西醫科大學,2013.
[29]DOJUNGH,SEOIY,LEEJY.LargedatabasestudyofurinarystonecompositioninSouthKorea:KoreanSocietyofEndourologyandRobotics(KSER)researchseries[J].InvestigClinUrol,2021,62(4):462-469.
[30]HOWLESSA,THAKKERRV.Geneticsofkidneystonedisease[J].NatRevUrol,2020,17(7):407-421.
[31]SARICAK.Obesityandstones[J].CurrOpinUrol,2019,29(1):27-32.
[32]NAKAYAMAA,MATSUOH,OHTAHARAA,etal.Clinicalpracticeguidelineforrenalhypouricemia(1stedition)[J].HumCell,2019,32(2):83-87.
[33]FERRAROPM,BARGAGLIM,TRINCHIERIA,etal.Riskofkidneystones:influenceofdietaryfactors,dietarypatterns,andvegetarian-vegandiets[J].Nutrients,2020,12(3):779.
[34]DAUDONM,FROCHOTV,BAZIND,etal.Drug-inducedkidneystonesandcrystallinenephropathy:pathophysiology,preventionandtreatment[J].Drugs,2018,78(2):163-201.

