急性心肌梗死介入前后MMP-9、SAA及P選擇素水平變化與預后關系
張蘭玉 胡強夫 沈 航 李 娜
鄭州大學第五附屬醫院 1 心血管重癥監護病房(CCU) 2 心血管內科,河南省鄭州市 450052
急性心肌梗死(Acute myocardial infarction,AMI)患者多發生于冠狀動脈粥樣硬化狹窄基礎上,血管壓力等誘因致使冠狀動脈粥樣斑塊破裂,血液中的血小板破裂在表面形成聚集而后血塊(血栓)形成,阻塞冠狀動脈管腔,導致心肌缺血壞死。AMI患者大多數在起病前1~2d或1~2周有前驅癥狀,表現為心絞痛治療無效或長時間有心絞痛癥狀,具有極高的致殘率和致死率[1]。經皮冠狀動脈介入術(Percutaneous coronary intervention,PCI)是目前干預冠心病主要療法,可及時疏通阻塞的冠狀動脈,解決心肌持續得不到血氧供給的問題[2]。然而該病表示部分AMI接受PCI治療后會出現不良心血管事件,如再次血運重建、心源性死亡等。因此,臨床如何有效評估患者預后具有重要意義。林春等學者[3]指出基質金屬蛋白酶-9(Matrix metallopeptidase 9,MMP-9)與急性期缺血性卒中的范圍、嚴重程度以及卒中后第5~7天發生晚期出血性梗死有重要的關聯。血清淀粉樣蛋白A(Serum amyloid A,SAA)作為急性時期反應物,具有促活性,發生急性炎癥時其濃度可增加至1 000多倍[4]。P選擇素是細胞表面糖蛋白之一,臨床發現其與冠狀動脈病變嚴重程度相關[5]。基于此,本文旨在探討上述三因子在AMI介入前后水平變化及與預后的關系。
1 資料與方法
1.1 一般資料 收集本院心血管內科2019年1月—2021年7月收治接受PCI治療的AMI患者104例為觀察組,其中男66例,女38例,年齡43~81歲,平均年齡(70.29±12.35)歲。另選取同期入我院進行健康體檢者96例作為對照組,其中男61例,女35例,年齡41~81歲,平均年齡(69.88±12.14)歲。兩組患者的一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:(1)觀察組患者心絞痛發作時間12h之內符合冠狀動脈介入治療者。(2)臨床資料齊全。(3)診斷標準符合ACC/AHA AMI診斷標準[6],至少兩條:①持續胸痛30min以上;②血清心肌酶譜升高與回落;③心肌缺血伴胸痛癥狀。排除標準:(1)患有精神疾病、語言障礙或心理障礙患者;(2)嚴重心肌病變和心臟瓣膜疾病;(3)合并其他心腦血管疾病患者。
1.2 方法
1.2.1 PCI治療。觀察組患者均給予PCI治療,橈動脈穿刺后進行冠脈造影,觀察血管病變情況,隨后開始冠脈成形術及支架置入。患者術前每天口服阿司匹林腸溶片以及術前24h至術后12h進行水化治療,且靜脈滴注生理鹽水。
1.2.2 MMP-9、SAA及P選擇素水平檢測。全部研究對象入院首日空腹采集外周靜脈血2~3ml,其次AMI患者行PCI治療1周后再次空腹抽取靜脈血3ml,血液標本均放置抗凝管內,進行標記,且離心(離心轉速3 500r/min,15min),靜置3min取上清液,放置-40℃冰箱待測MMP-9、SAA及P選擇素水平。采用酶聯免疫測定吸附法,7080型號日本日立全自動生化分析儀MMP-9、SAA及P選擇素濃度,檢測試劑盒均由杭州陸恒生物科技有限公司購入,具體步驟嚴格按照說明書要求操作完成。
1.3 觀察指標 對比不同人群、觀察組PCI治療前后MMP-9、SAA及P選擇素水平變化;分析患者預后情況,患者出院后通過門診、微信、電話等隨訪方式進行6個月隨訪,根據治療后轉歸情況分為預后良好組(未出現病情轉移、死亡等)和預后不良組(出現不良心血管事件、死亡等)。采用多元Logistic回歸分析影響經PCI治療預后不良的危險因素,主要包括基線臨床資料(性別、年齡、吸煙史、高血壓史、糖尿病史)、梗死面積、病變支數、白細胞計數、血紅蛋白、甘油三酯、尿素氮、MMP-9、SAA及P選擇素濃度。
2 結果
2.1 兩組MMP-9、SAA及P選擇素水平比較 觀察組MPP-9、SAA和P選擇素水平高于對照組,差異有統計學意義(P<0.05)。見表1。
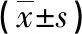
表1 兩組MPP-9、SAA及P選擇素水平比較
2.2 觀察組PCI治療前后MMP-9、SAA及P選擇素水平比較 觀察組經PCI治療后MMP-9、SAA及P選擇素水平低于治療前,差異有統計學意義(P<0.05)。見表2。
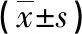
表2 觀察組PCI治療前后MMP-9、SAA及P選擇素水平比較
2.3 影響AMI患者經PCI治療預后不良單因素分析 根據預后,將觀察組分為預后良好組90例和預后不良好組14例。兩組性別、年齡、吸煙史、高血壓、糖尿病、病變支數、白細胞計數以及血紅蛋白、甘油三酯、尿氮素水平比較差異無統計學意義(P>0.05);兩組梗死面積、MMP-9、SAA及P選擇素水平比較差異均有統計學意義(P<0.05)。見表3。
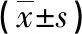
表3 影響AMI患者經PCI介入治療預后不良單因素分析
2.4 影響AMI患者經PCI治療預后不良多因素分析 經多元Logistic回歸分析可知,梗死面積、MMP-9、SAA及P選擇素水平是影響AMI經PCI治療預后不良的獨立危險因素(P<0.05)。見表4、5。

表4 待分析因素意義及賦值

表5 影響STEMI患者經PCI介入治療預后不良多因素分析
3 討論
AMI作為近年來患病率迅速增長的疾病之一,其主要病理改變是由于斑塊破裂和斑塊的入侵,斑塊破裂后容易形成紅色血栓,繼而造成冠狀動脈管腔的狹窄或閉塞[4]。PCI介入治療是AMI主要治療方式,即憑借疏通狹窄甚至封閉的動脈管腔,從而改善心肌的血流灌注,使之盡快得到恢復。
MMP-9是一種中性蛋白酶,由炎性因子分泌,它主要功能是降解和重塑細胞外基質(extracellular matris)的動態平衡。MMP-9在動脈硬化中不穩定時會出現顯著增加,通常發生心肌梗死后5min內其濃度升高,且在1周之內都處于較高水平[7]。同時MMP-9還可通過釋放血管內皮生長因子(VEGF)參與血管的生成,也正是這一功能使AMI患者體內其水平受到影響[8-9]。SAA是一種急性時相蛋白,并與血漿高密度脂蛋白(HDL)結合,其水平會在炎癥反應中升高,且在心肌損傷時,SAA水平可上升50倍,被認為是評估心肌損傷的良好指標[10]。有學者探究血清淀粉樣蛋白A1(SAA1)與急性心肌梗死的相關性實驗結果中顯示,SAA會參與到斑塊的形成及在AMI的發生發展中發揮作用,因此其水平會在AMI患者體內受到影響[11]。基于巨噬細胞在SAA作用下會增加浸潤的理論下,有研究發現SAA能夠通過誘導單核巨噬細胞的趨化和黏附,以此增加動脈硬化斑塊內炎性細胞的浸潤,是促進不穩定性動脈硬化斑塊破裂導致心肌梗死發生的一個重要因素[12]。P選擇素被稱為活化血小板的特異分子標志物,對心血管疾病的診斷可以提供一定理論依據[13]。臨床研究發現多數患心肌梗死疾病的患者都在動脈粥樣硬化的基礎上,冠狀動脈粥樣斑塊破裂,冠狀動脈供血不足,血小板凝集形成血栓,致心肌急性壞死[14]。本文結果顯示,觀察組經PCI治療前MPP-9、SAA和P選擇素水平高于對照組及觀察組經PCI治療后,由此推斷出PCI治療對AMI具有一定臨床療效,能作為評判PCI治療的有效指標。分析原因:在疾病時炎癥因子活躍,機體需要通過自我調節改善心肌缺血,通過PCI介入治療后,抑制炎癥因子活動,MMP-9、SAA數值下降;AMI是由于斑塊的破裂產生紅色血栓導致冠脈管腔堵塞,致使心肌急性壞死,而P選擇素的水平會隨著紅色血栓的消融而變化。本文中,經多元Logistic回歸分析可知,梗死面積、MMP-9、SAA及P選擇素水平是影響AMI經PCI治療預后不良的獨立危險因素。分析原因:MMP-9在病理狀態下會增加患者血管的通透性,表現為其值的上調;SAA是炎癥反應的重要遞質,AMI患者的急性發作導致心肌損傷會使SAA高度活躍,從而水平上升;P選擇素與血小板之間相互影響,而AMI患者的斑塊破裂這一病因導致血栓的形成是因為血小板的凝聚,故P選擇素隨之上漲;由此推測三者的水平升高可能會導致AMI患者行PCI預后不良風險增大。
綜上所述,AMI經PCI治療MMP-9、SAA和P選擇素濃度出現下降,三者水平的高低則對預測AMI患者PCI治療效果、預后具有一定評估價值。

