子宮內膜結核致兇險性前置胎盤1例
張麗,張彥玲
山西省人民醫院產科,山西太原 030012
1 病例資料
患者,女性,30歲,G1P0。主因“孕33周(推算),發現羊水少10d”入院。平素月經規律,3~4/28d,末次月經:2020年7月16日。2020年7月30日因“婚后性生活正常,未避孕未孕7+年”于生殖科行“體外受精-胚胎移植”術,8月31日行盆腔彩超提示宮內早孕,推算預產期:2021年4月31日。孕中晚期產檢順利,未發現特殊異常。2020年10月9日(孕12+周)在山西省人民醫院行產科彩超提示胎盤下緣覆蓋宮頸內口,考慮胎盤前置狀態,建議定期復查超聲。2021年2月22日(32+周)于岢嵐縣人民醫院行產科彩超提示羊水左上1.6cm、左下2.6cm,右上2.6cm、右下0cm,提示羊水量少,囑多飲水、定期復查。孕33周再次行產科彩超提示羊水深度31.0mm,指數86.3mm。胎盤下緣完全遮蓋宮頸內口,與宮頸分界欠清,胎盤與子宮前壁下段肌層分界不清,實質內可見多個液性無回聲區,較大的約41.8mm×19.1mm,內可見點狀回升流動,CDFI:子宮前壁下段及膀胱壁可見較豐富血流信號,宮頸長度22.6mm,超聲提示宮內孕單活胎,前置胎盤,胎盤與子宮前壁下段分界不清、胎盤與宮頸分界欠清(胎盤植入?粘連型?),無腹痛及陰道出血,考慮“羊水少 完全性前置胎盤 胎盤植入?” 2021年3月4日收入院。
既往史:2015年10月因“婚后未避孕未孕2+年”就診于忻州市中西醫結合醫院,行雙側輸卵管造影提示:雙側輸卵管堵塞,遂行腹腔鏡下雙側輸卵管再通術,手術未成功;3d后行宮腔鏡檢查術,術后病檢提示:子宮內膜結核,結核菌素試驗提示強陽性,胸部CT未見結核病灶,行抗結核治療6個月后行腹腔鏡探查,術中見左側輸卵管積液,遂行左側輸卵管切除術。
2 診療經過
入院后積極完善相關化驗檢查,給予促胎肺成熟、補液、配血備用等治療,嚴密監測羊水量。2021年3月8日復查產科彩超提示羊水深度27.0mm,指數49.3mm,胎盤位于子宮前壁、后壁及左側壁,成熟度Ⅱ級,胎盤厚度68.9mm,其下緣完全遮蓋宮頸內口,與宮頸分界不清,胎盤與子宮前壁下段肌層分界不清,局部肌層變薄,子宮漿膜層與膀胱壁局部不連續,子宮前壁下段肌層及膀胱壁可見豐富血流信號,可見多處穿支血管,胎盤實質內可見多個液性無回聲區,較大的38.3mm×22.1mm,內可見點狀回聲流動,宮頸長度17.1mm,超聲提示前置胎盤(完全性)、胎盤植入(穿透型?)、胎盤植入宮頸、羊水少。行盆腔核磁提示胎盤位于子宮前部、雙側及下部,完全覆蓋宮頸內口,胎盤內可見留空血管影;子宮壁菲薄。膀胱底部與子宮前部分解不清,提示前置胎盤、胎盤植入可能(圖1)。
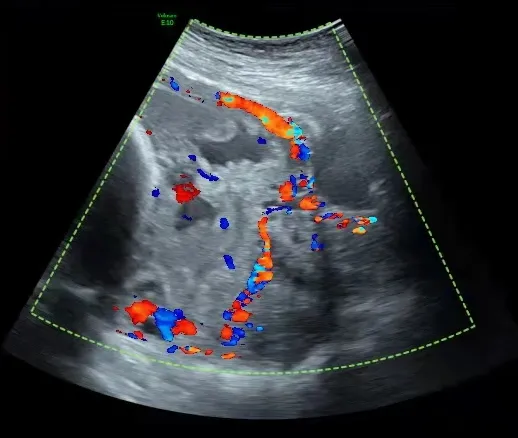
圖1 彩超檢查結果
因孕婦羊水進一步減少、胎盤植入(穿透型?)、宮頸進一步縮短,繼續待產胎兒窘迫、胎死宮內風險大,而且不排除侵犯膀胱,已完成促胎肺成熟,簽署手術同意書,于2021年3月10日行腹主動脈球囊放置術+膀胱鏡檢查+雙側輸尿管DJ管植入術+子宮體部剖宮產術+雙側子宮動脈結扎術。膀胱鏡下見:膀胱黏膜充血,局部隆起,可見血管影。開腹見子宮前壁血管豐富、迂曲、怒張,避開血管怒張區域(圖2),選取胎盤較薄處取子宮體部弧形切口穿越胎盤剖一女嬰,體質量1980g,一評9分,二評10分,外觀未見畸形,早產兒轉山西省兒童醫院診治。術中見羊水清,量極少,約50ml。見胎盤位于子宮前壁、后壁及左側壁,完全覆蓋宮頸內口達子宮后壁,胎盤廣泛植入子宮前壁、后壁,深達宮頸管,基本不能自行剝離,行人工剝離、逐步縫扎剪切切除大部分胎盤,宮底部宮腔可見質地較硬的纖維瘢痕組織,未見蛻膜組織,宮腔極不平整,胎盤組織、宮頸組織糟脆,胎盤植入宮頸組織出血洶涌,盡量取出胎盤,但宮腔下段及頸管仍有胎盤組織殘留。術中出血約3500ml,輸濃縮紅細胞14U、血漿1400ml、冷沉淀10U,術后復查血人絨毛膜促性腺激素值如下:3106mIU/ml(術后第1天)、230.71mIU/m(術后第7天)。術后第8天出院。隨訪新生兒現發育正常,未見明顯異常。最后診斷:兇險性前置胎盤(完全性)、胎盤廣泛植入(穿透型)、產后出血、G1P1宮內妊娠33+5周剖宮產分娩 羊水過少 早產 早產兒。

圖2 術中子宮及胎盤標本
3 討論
女性生殖器結核是最常見的肺外結核病,并經常導致不孕,發生率也在逐年增加,全世界生殖器結核病中估計有5%~10%的不育女性。患者通常處于生殖育齡期,超過90%的女性生殖器結核患者年齡小于40歲,表明生殖器結核有激素依賴性。生殖器結核90%~100%是輸卵管,50%~80%是子宮內膜結核。
子宮內膜環境是胚胎的重要搖籃,一旦受到侵犯,即使經過抗結核病治療治愈后,對子宮內膜血流和宮腔形態的損害常是不可逆的,從而影響胚胎著床,導致不孕,這些患者大多數需要接受輔助生殖治療。羊水過少屬于妊娠期常見并發癥,羊水減少原因可能是由于羊水產生不足、吸收和外漏等,當羊水過少時,就會導致胎兒宮內缺氧、胎盤功能不良和泌尿系統畸形等[1-3]。所以,羊水過少會造成胎兒腦部組織缺氧缺血,進一步引發胎兒缺血缺氧、胎兒宮內窘迫,新生兒窒息癥狀,對新生兒的健康安全造成極大影響。現階段,臨床上在診斷和檢查妊娠期羊水過少孕婦時,多采用B超檢查[4]。本例患者子宮內膜結核分枝桿菌嚴重損傷子宮內膜,致使底蛻膜發育不良,影響胎盤血液供應,胎盤功能下降,從而導致羊水量減少。
兇險性前置胎盤發生的主要原因是剖宮產手術,此外還有子宮肌瘤剔除術史。這些手術會損傷子宮內膜,使子宮內膜瘢痕形成,瘢痕處切口愈合不良,造成胎盤前置及植入,若剖宮產次數較多,則進一步加重子宮瘢痕及內膜損傷,增加兇險性前置胎盤發生率[5-6]。另外,剖宮產子宮瘢痕形成會影響子宮局部脫膜血供,而產婦再次妊娠時為獲取足夠營養而促使胎盤面積擴大、侵入深度增加,導致胎盤、絨毛入侵肌層、漿膜層,形成胎盤植入[7]。因此,相較于無剖宮產史孕婦,既往有剖宮產史孕婦兇險性前置胎盤發生率明顯較高。兇險性前置胎盤發病機制尚未有權威定論,但多項研究表明,其致病因素與多孕次、多剖宮產次有密切關系[8-10]。本病例顯示子宮內膜受到結核分枝桿菌破壞,最后代以瘢痕組織,妊娠期為獲取足夠營養而促使胎盤面積擴大、侵入深度增加,導致胎盤、絨毛入侵肌層、漿膜層,形成胎盤植入。
綜上所述,結核分枝桿菌可導致不同程度的子宮內膜受損,從而妊娠期間底蛻膜發育受阻,影響胎盤血液供應,胎盤功能下降,導致羊水減少;子宮內膜損傷可致子宮內膜纖維瘢痕形成,影響局部脫膜血供,為獲取足夠營養而促使胎盤面積擴大、侵入深度增加,導致胎盤、絨毛入侵肌層、漿膜層,形成胎盤粘連、植入,甚至穿透型胎盤植入,形成兇險性前置胎盤。對于育齡期不孕女性,要警惕生殖器結核的發生。一旦確診生殖器結核,要進行正規抗結核藥物治療,孕期定期正規產檢,可有效減少孕婦損傷,降低母嬰死亡率。

