針對性疼痛護(hù)理在骨質(zhì)疏松患者中的應(yīng)用
閆瑜 朱雯 陳珊珊
徐州醫(yī)科大學(xué)附屬醫(yī)院疼痛科 221000
骨質(zhì)疏松(OP)是由骨量丟失、年齡增長、體力活動少等原因所導(dǎo)致的骨骼疾病,并以腰背痛、身高縮短、骨折等癥狀為主要臨床表現(xiàn)。據(jù)統(tǒng)計〔1-2〕,OP的平均發(fā)病率約為17.35%,多發(fā)于50歲以上女性群體,其中60%以上的患者存在不同程度的軀體疼痛感,目前臨床常采用骨吸收抑制藥、礦化類制劑等藥物控制病情發(fā)展〔3〕,但以當(dāng)前的醫(yī)療技術(shù)水平還無法徹底治愈,且隨著時間推移疼痛加劇,嚴(yán)重影響其日常生活質(zhì)量,因此對于幫助患者有效緩解軀體疼痛、避免并發(fā)癥產(chǎn)生已成為臨床護(hù)理亟待解決的問題。目前傳統(tǒng)護(hù)理主要通過基礎(chǔ)檢查、口頭宣教、日常監(jiān)護(hù)等措施對患者進(jìn)行干預(yù),但在疼痛管理方面的關(guān)注度較低,無法全面控制患者軀體疼痛,這會進(jìn)一步限制臨床治療效果〔4-5〕。基于此,本研究組建議使用針對性疼痛護(hù)理。該模式主要是指通過建立針對性疼痛護(hù)理管理體系,以具體的疼痛評分系統(tǒng)為實施基礎(chǔ),明確疼痛護(hù)理工作方向,根據(jù)不同患者的實際疼痛情況,為其提供更具針對性的臨床護(hù)理服務(wù),以快速緩解疼痛為最終干預(yù)目的,目前該模式已被廣泛應(yīng)用于創(chuàng)傷類疾病患者的臨床護(hù)理工作中〔6〕。本文通過對OP患者使用針對性疼痛護(hù)理模式開展深入分析,旨在明確該模式對OP患者的作用。
1 對象與方法
1.1 研究對象
選取徐州醫(yī)科大學(xué)附屬醫(yī)院疼痛科在2020年1月至2022年12月期間內(nèi)收治的98例OP患者為研究對象,根據(jù)住院號順序?qū)⑵溥M(jìn)行數(shù)字編號(1、2、3……98),其中奇數(shù)編號為(1、3、5……97)為對照組,偶數(shù)編號(2、4、6……98)為觀察組,樣本量計算應(yīng)用以下公式計算:〔7〕,設(shè)定雙側(cè)檢驗水準(zhǔn)a=0.05,β=0.1,根據(jù)預(yù)試驗中ICP數(shù)值,標(biāo)準(zhǔn)差σ=0.57,均值差δ=0.40,μ=1.1814代入公式計算樣本量,本研究納入98例,各取49例。本次研究經(jīng)醫(yī)學(xué)倫理委員會批準(zhǔn)后開展。納入標(biāo)準(zhǔn):①受試患者均已出現(xiàn)腰背痛、駝背等癥狀表現(xiàn),并接受骨量評估、骨密度測定、正側(cè)位X線片等檢查,符合《中國定量CT(QCT)骨質(zhì)疏松癥診斷指南(2018)》〔8〕判定標(biāo)準(zhǔn),可確診為OP;②年齡≥18歲;③意識清晰;④自愿參與本次臨床研究者。排除標(biāo)準(zhǔn):①合并其他器官功能衰竭;②既往腰椎手術(shù)史;③合并腰椎間盤突出;④合并其他惡性腫瘤;⑤長期使用鎮(zhèn)痛藥物;⑥入組前存在相關(guān)并發(fā)癥。本研究經(jīng)該院醫(yī)學(xué)倫理委員會批準(zhǔn)(編號:XYFY2019-JS006-11)。兩組一般資料比較差異無統(tǒng)計學(xué)意義(P>0.05),見表1。

表1 兩組患者一般資料比較
1.2 研究方法
1.2.1疼痛護(hù)理方法 ①鎮(zhèn)痛方案A:選用唑來膦酸注射液,用100 ml 0.9%氯化鈉注射液或5%葡萄糖注射液稀釋后靜脈滴注,滴注時間不少于15 min,每年一次。②鎮(zhèn)痛方案B:選用物理降溫冷敷貼,貼于患者疼痛部位(針對手術(shù)患者,可貼敷于切口周圍2 cm處,緩解切口疼痛),1次/d,每次持續(xù)5 min,直至患者疼痛緩解。③鎮(zhèn)痛方案C:采用注意力轉(zhuǎn)移,具體操作為錨定法:通過放松心情,將注意力轉(zhuǎn)移到某處或某種特定動作。可以進(jìn)行腹式呼吸,將注意力轉(zhuǎn)移到腹式呼吸,呼吸時間比例為1∶2,呼吸3次為1組,直至患者疼痛緩解。興趣法:將患者注意力轉(zhuǎn)移到感興趣活動上,如電影、音樂、短視頻等娛樂活動。
1.2.2護(hù)理方法
1.2.2.1對照組 采用常規(guī)護(hù)理。干預(yù)時間為7 d,①病理檢查:入院當(dāng)天對患者進(jìn)行常規(guī)身體檢查,檢查項目包括骨密度、軀體癥狀、疼痛水平、骨量等相關(guān)內(nèi)容,并結(jié)合病理結(jié)果為其制定相應(yīng)的治療及護(hù)理方案,派遣責(zé)任護(hù)士輪流看護(hù)。②健康宣教:參照健康手冊,責(zé)任護(hù)士以一對一口頭宣教的方式向患者及其家屬詳細(xì)講解OP基礎(chǔ)知識、用藥不良反應(yīng)、日常注意事項等內(nèi)容,每日1次,每次5 min。③心理干預(yù):于病房巡訪時進(jìn)行,每次5 min,主要通過言語激勵(健康話術(shù):“現(xiàn)代醫(yī)學(xué)技術(shù)如此發(fā)達(dá),一切都會好起來的”“醫(yī)院有許多成功治療案例”等)緩解負(fù)面情緒,并采用詢問法引導(dǎo)患者主動訴說內(nèi)心痛苦,并以輕拍、撫觸等肢體語言給予患者基礎(chǔ)安慰,穩(wěn)定患者不良情緒。④日常管理:責(zé)任護(hù)士進(jìn)行病房消毒,保持室內(nèi)空氣流通,同時對手術(shù)患者切口部位做好清潔消毒處理,同時進(jìn)行局部按摩,每日1次,按摩時間控制在5 min。⑤疼痛管理:僅對患者實行鎮(zhèn)痛方案A。⑥院后干預(yù):對可出院的患者,需確保其各項生命體征符合出院標(biāo)準(zhǔn),為其辦理出院手續(xù),征得患者同意后,留取電話聯(lián)系方式,定期進(jìn)行電話隨訪,耐心解答患者疑問,并叮囑患者禁止1個月內(nèi)進(jìn)行劇烈運動,如若存在骨痛加劇、骨折等情況,需及時返院治療,電話隨訪每間隔7 d進(jìn)行1次。
1.2.2.2觀察組 在對照組的基礎(chǔ)上采用針對性疼痛護(hù)理。該組護(hù)理時間、基礎(chǔ)護(hù)理措施、日常用藥等常規(guī)內(nèi)容同對照組一致,其他措施包括①團(tuán)隊成立:成立針對性疼痛護(hù)理小組,組長由護(hù)士長擔(dān)任,組員由12名責(zé)任護(hù)士組成,其均有相關(guān)護(hù)理資格證書,并已通過為期1個月的疼痛護(hù)理技能培訓(xùn)與考核,小組成員考核分?jǐn)?shù)均在90分以上,每日 1次。②疼痛評估:利用數(shù)字評分法(NRS)量表〔8-9〕,對該組患者的疼痛程度進(jìn)行綜合評估,每日 1次。③疼痛干預(yù)方法:①輕度疼痛患者(0~3分):僅通過鎮(zhèn)痛方案C進(jìn)行鎮(zhèn)痛處理,不予以其他鎮(zhèn)痛措施;中度疼痛患者(4~6分):在鎮(zhèn)痛方案C的基礎(chǔ)上,給予鎮(zhèn)痛方案B;重度疼痛患者:A、B、C三種鎮(zhèn)痛方案聯(lián)合使用,每日根據(jù)最新評定結(jié)果重新調(diào)整患者個體鎮(zhèn)痛方案;針對持續(xù)重度疼痛患者,可使用鎮(zhèn)痛泵進(jìn)行持續(xù)鎮(zhèn)痛,待患者疼痛緩解后,根據(jù)NRS量表評分,給予對應(yīng)的鎮(zhèn)痛措施。
1.3 質(zhì)量控制
①人員安排與資料收集:另設(shè)兩組護(hù)理人員分別對觀察組與對照組實施對應(yīng)干預(yù)措施,各10名,并全部執(zhí)有護(hù)理資格證書,工作經(jīng)驗為1年以上。②數(shù)據(jù)錄入:本次研究相關(guān)數(shù)據(jù)所采用的是雙人平行錄入法,已經(jīng)過系統(tǒng)嚴(yán)格核對,避免出現(xiàn)數(shù)據(jù)錄入錯誤等問題。③資料收集:所有資料現(xiàn)場查漏補(bǔ)缺,保證資料完整性和有效性,及時收回,針對院外患者可通過隨訪調(diào)查的方式搜集信息,隨訪方式包括電話隨訪、視頻隨訪、上門隨訪,適當(dāng)選擇隨訪方式,避免失訪對象產(chǎn)生。
1.4 觀察指標(biāo)
1.4.1疼痛水平 于兩組入院當(dāng)天、干預(yù)3 d以及干預(yù)7 d時,使用NRS〔9〕將兩組患者的疼痛程度進(jìn)行綜合評估,該評分量由Jensen等在2003年修訂,主要以10 cm直線構(gòu)成,0~3 cm為0~3分,即輕度疼痛,4~6 cm為4~6分,即中度疼痛,7~10 cm為7~10分,即重度疼痛,本研究中該評分量表的Cronbach α系數(shù)為0.712 6~0.934 5,I-CVI為0.810~0.964,S-CVI為0.974。
1.4.2并發(fā)癥發(fā)生率 參照相關(guān)臨床指南〔10-12〕,統(tǒng)計對比兩組患者干預(yù)7 d內(nèi)股脛骨骨折、肺炎、壓力性損傷等并發(fā)癥發(fā)生率。
1.5 統(tǒng)計學(xué)分析
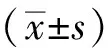
2 結(jié)果
2.1 兩組患者疼痛水平重復(fù)方差檢驗
兩組NRS量表評分組間、時間點及交互作用差異均有統(tǒng)計學(xué)意義(P<0.05);入院當(dāng)天,兩組NRS量表評分比較差異無統(tǒng)計學(xué)意義(P>0.05),干預(yù)3 d與7 d,觀察組NRS量表評分低于對照組(P<0.05)。見表2。
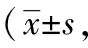
表2 兩組患者NRS評分重復(fù)方差檢驗分)
2.2 兩組并發(fā)癥發(fā)生率對比
干預(yù)7 d內(nèi),觀察組的并發(fā)癥發(fā)生率低于對照組(P<0.05)。見表3。

表3 兩組患者并發(fā)癥發(fā)生率對比〔n(%)〕
3 討論
近年來,隨著我國老齡化趨勢日益加重,OP患者人數(shù)比例開始不斷攀升,對于緩解軀體疼痛、減少并發(fā)癥已成為困擾臨床醫(yī)師的重要問題之一〔13〕。而經(jīng)過現(xiàn)代臨床的不斷探討深入,目前國內(nèi)外仍未發(fā)現(xiàn)較優(yōu)質(zhì)的干預(yù)方法〔14-15〕。史曉麗〔16〕關(guān)于對腎結(jié)石患者采用針對性疼痛護(hù)理模式的前瞻性隨機(jī)試驗結(jié)果可以發(fā)現(xiàn),觀察組患者在疼痛緩解方面的效果顯著優(yōu)于對照組,由此可見,該模式具有一定的應(yīng)用價值。本課題組通過檢索相關(guān)文獻(xiàn)發(fā)現(xiàn),鮮有研究明確表明該模式在OP患者中的作用機(jī)制,為此本文進(jìn)行了上述探究。
本研究結(jié)果顯示,兩組NRS量表評分組間、時間點及交互作用差異均有統(tǒng)計學(xué)意義,這說明不同的護(hù)理方法對OP患者的軀體疼痛存在影響;但相對來看,觀察組干預(yù)3 d與7 d時的NRS量表評分低于對照組,這與馬會〔17〕的研究結(jié)果一致,由此可見,針對性疼痛護(hù)理對緩解軀體疼痛效果更為顯著。其原因在于,常規(guī)的護(hù)理措施缺乏鎮(zhèn)痛干預(yù)的針對性與系統(tǒng)性特點,僅能夠通過護(hù)理人員與患者的主觀判斷,確定鎮(zhèn)痛措施,其實施過程也過度偏向流程化。與其相比,針對性疼痛護(hù)理能夠通過全面的疼痛評估,了解不同患者的疼痛水平,并以此為根據(jù),實施適合不同患者的具體鎮(zhèn)痛方案,顯著提升離床鎮(zhèn)痛效果,降低醫(yī)療資源浪費的同時,減少因日常用藥所引發(fā)的不良反應(yīng),降低并發(fā)癥的發(fā)生率。本次研究結(jié)果顯示:觀察組并發(fā)癥發(fā)生率低于對照組,能夠充分說明上述觀點的正確性,且本研究結(jié)果與劉曉雅、秦愛敏〔18〕研究結(jié)果具有一致性。
綜上所述,針對性疼痛護(hù)理對緩解OP患者的疼痛感、減少并發(fā)癥具有良好效果,但本次觀察時間較短,且忽視了手術(shù)創(chuàng)傷對患者疼痛程度的影響,其具體臨床推廣價值仍需前瞻性的臨床研究進(jìn)一步驗證,而該院并可通過擴(kuò)充研究樣本、擴(kuò)大研究范圍、延長觀察時間等方式,強(qiáng)化研究的真實性與準(zhǔn)確性。
利益沖突所有作者均聲明不存在利益沖突

