晚期Luminal型乳腺癌孕激素受體表達狀況與其化療療效相關性研究
王宇霞 朱琰琰 吳 赟 魏 巍 孫 萌
乳腺癌為臨床常見腫瘤疾病,在女性群體中的患病率處于較高水平,且隨著生活方式與社會環境的變化,乳腺癌的發生率呈逐年升高趨勢,給廣大女性群體的身心健康構成較多威脅[1-2]。同時,乳腺癌在患病的早期無顯著的臨床表現,從而導致大部分的患者經有關檢查診斷時多位于疾病的晚期,治療難度較大,患者預后較差[3]。臨床針對乳腺癌患者多采取化療,吉西他濱+順鉑(GP)為臨床一線化療方案,在殺滅癌細胞、控制腫瘤增長方面效果確切。但乳腺癌在生物學上存在高度的腫瘤異質性,不同分子分型的乳腺癌存對治療方案的敏感性不同,其預后易存在差異。晚期Luminal型乳腺癌可占乳腺癌人群的75%,造成此種特性的原因較為多樣,其中雌、孕激素與其受體[雌激素受體(ER)、孕激素受體(PR)]為重要生物因子之一[4-5]。但臨床關于晚期Luminal型乳腺癌PR與化療療效之間關系的研究報道較為缺乏。基于此,為評估PR表達狀況與晚期Luminal型乳腺癌患者化療療效的關系,本研究以2018年3月至2019年3月本院術后復發一線化療的68例晚期Luminal型乳腺癌患者為研究對象,應用GP方案化療,探討PR表達與此類患者化療療效的關系,旨在為臨床提供參考。
1 材料與方法
1.1 一般資料
選取2018年3月至2019年3月于本院行一線化療的68例女性晚期Luminal型乳腺癌患者為研究對象。納入標準:①患者均經病理學檢查證實為Luminal型乳腺癌;②患者的病歷有關資料齊全;③患者納入遵照自愿原則,具有較高的依從性,且簽署知情同意書;④預計生存周期≥3個月;⑤初治患者,存在化療指征。排除標準:①存在精神疾患或語言、視聽障礙,難以遵照要求配合進行研究者;②伴有凝血功能異常者;③合并免疫系統紊亂者;④存在化療禁忌癥者;⑤存在血液系統疾病者;⑥伴有嚴重的腦器質性疾病者;⑦存有酒精、藥物依賴史者;⑧合并其他惡性腫瘤者。68例晚期Luminal型乳腺癌患者依據PR陽性率的高低分為PR低表達組(n=35,陽性率<20%)與PR高表達組(n=33,陽性率≥20%)。PR低表達組年齡38~71歲,平均年齡(54.69±6.58)歲;病理類型:20例浸潤性導管癌,8例浸潤性小葉癌,7例單純癌;患乳位置:左側有17例,右側有18例;體重指數(BMI)18.7~26.9 kg/m2,平均BMI(23.85±0.64)kg/m2。PR高表達組年齡39~72歲,平均年齡(54.73±6.69)歲;病理類型:21例浸潤性導管癌,10例浸潤性小葉癌,2例單純癌;患乳位置:左側16例,右側17例;BMI 18.9~27.0 kg/m2,平均BMI(23.94±0.68)kg/m2。兩組一般資料相比,無統計學差異(P>0.05)。
1.2 方法
患者均行GP化療方案:吉西他濱(哈爾濱譽衡制藥有限公司,國藥準字H20063675)1000 mg/m2,于第1 d、第3 d靜脈滴注;順鉑(齊魯制藥有限公司,國藥準字H37021358)25 mg/m2,于第1~3 d靜脈滴注,21 d為1個化療周期,連續化療4個周期。化療期間出現疾病進展或難以忍受藥物毒性者則立即停止治療,而在化療期間發生疾病進展的患者則終止研究,未發生疾病進展的患者則調換為內分泌治療維持;手術過后輔助內分泌治療階段以他莫昔芬或托瑞米芬的患者轉換成來曲唑或氟維司群,運用來曲唑的轉換成氟維司群、他莫昔芬或托瑞米芬,直至病情進展。
1.3 觀察指標
臨床療效:于化療4個周期結束后評估,完全緩解(CR):腫瘤病灶完全消失,持續1個月;部分緩解(PR):≥50%腫瘤病灶消失,1個月內無新發病灶;疾病穩定(SD):病灶縮減<50%;疾病進展(PD):病灶擴大>25%。總有效率=(CR+PR)例數/總例數×100%。PR高、低表達與晚期Luminal型乳腺癌患者生存周期的關系:隨訪3年,以Kaplan-Meier分析法分析PR高、低表達與晚期Luminal型乳腺癌患者生存周期的關系。
1.4 統計學分析
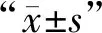
2 結果
2.1 臨床療效
PR高表達組的治療總有效率高于PR低表達組,有統計學差異(P<0.05)。見表1。

表1 兩組臨床療效對比(例,%)
2.2 PR高、低表達與晚期Luminal型乳腺癌患者生存周期的關系
Kaplan-Meier結果顯示:PR高表達組的3年生存率高于PR低表達組,有統計學差異(χ2=4.638,P=0.031),見圖1。

圖1 Kaplan-Meier生存曲線分析圖
3 討論
乳腺癌為最常見的惡性腫瘤之一,位于全球女性惡性腫瘤發病率第一位,近年乳腺癌的患病率不斷升高,且發病年齡區域年輕化[6-7]。晚期Luminal型乳腺癌為乳腺癌常見分型,臨床針對LuminalA型多采取內分泌治療,而LuminalB型治療手段更具多樣性,包括內分泌治療、化療等[8]。現階段,以ER、PR免疫組織化學測定為依據的分子分型,在預測乳腺癌患者的預后與診治方案的制定中扮演重要角色。但臨床關于PR表達狀況與晚期Luminal型乳腺癌患者化療療效的研究報道較為缺乏,還需進一步探究。
PR為ER的下游基因,其水平的高低依賴于活性的ER,在某種情況下ER活性及循環雌激素水平的下降會造成ER通路無法刺激PR表達[9-10]。PR的表達為影響陽性浸潤性乳腺癌患者預后的關鍵原因,PR陰性為生長因子受體酪氨酸激酶活性增加的標志,其會造成ER陽性的乳腺癌患者對他莫昔芬耐藥[11]。晚期Luminal型乳腺癌患者經針對性治療后多可長期帶瘤生存,對于PR陰性或低表達的晚期乳腺癌患者,臨床以化療為主,無論激素受體狀況,對于存在顯著臨床特征的乳腺癌內臟轉移患者同樣以化療為主。本研究結果顯示,PR高表達組的治療總有效率為[93.94%(31/33)]高于PR低表達組[74.29%(26/35)],提示PR高表達組患者經化療治療后可獲得更確切的治療效果。其原因為PR存在正常乳腺上皮細胞中,與進入細胞的相應激素結合后一起調控乳腺細胞增殖與生長發育。當乳腺上皮細胞產生癌變時,PR可存在或消失,依據此種情況可將乳腺癌分為兩種類型。其中一種類型為非激素依賴性乳腺癌,可理解為PR在乳腺癌細胞內不表達或消失,內分泌激素就不再調節腫瘤的生長與繁殖,此類型的腫瘤分化程度較低,預后較差。而另一種為激素依賴性乳腺癌,可理解成PR在乳腺癌細胞內持續存在或存有不同程度的表達,影響腫瘤的生長與增殖,此類型腫瘤分化程度較高,預后相對較好[12-13]。而PR高表達組的治療總有效率較高的原因多為伴隨腫瘤細胞增殖能力的增強,對于化療藥物的敏感性亦會隨之上升,從而使得化療藥物可更有效的殺滅腫瘤細胞,繼而延長患者生存周期,利于預后[14-15]。本研究Kaplan-Meier結果顯示:PR高表達組的3年生存率高于PR低表達組,表明PR表達越高則患者的生存率越高,可作為臨床之后評估晚期Luminal型乳腺癌患者預后的重要輔助參考指標。但值得注意的是,本次研究尚存在納入樣本量較少等不足,可能會對本次試驗結果的可信度構成一定的影響。因此,后續臨床還需不斷的完善試驗設計,繼續擴大樣本量的納入,以進行更深層次的探究,繼而深入了解PR表達狀況與晚期Luminal型乳腺癌患者化療療效的聯系,從而為臨床施行個體化治療提供更為可靠的指導,最大程度保障患者身心健康。
綜上所述,PR與晚期Luminal型乳腺癌患者的發生發展密切相關,其表達狀況在患者化療效果預測與預后評估具有重要意義,PR表達水平越低,則患者的3年生存率越低;臨床之后可通過及時檢測PR,明確患者的病情嚴重程度,從而指導臨床采取更為科學規范的針對性診治方案,以盡可能的提升化療功效,提高患者生存率,改善預后。

