希望目標(biāo)激勵(lì)下人性化康復(fù)護(hù)理在喉癌術(shù)后氣管切開患者中的應(yīng)用
朱春萍,金 丹,周 鵬,姚莉娟,王玉春,張 曼,周 梅,孫 瑩,李丹丹
(徐州醫(yī)科大學(xué)附屬醫(yī)院 江蘇徐州221002)
喉癌是多種致癌因素協(xié)同作用的結(jié)果,常表現(xiàn)為持續(xù)性聲音嘶啞、咳嗽、疼痛、咽喉不適、異物感、血痰或咯血、呼吸困難、吞咽困難、頸部包塊等[1]。喉癌的治療方式主要包括手術(shù)、放療、化療和免疫治療等,根據(jù)病變部位、范圍、擴(kuò)散情況和全身情況,選擇合適的治療方案或綜合治療[2]。氣管切開及癌腫組織清除術(shù)在控制癌細(xì)胞轉(zhuǎn)移與擴(kuò)散的同時(shí),建立人工氣道,改善患者呼吸困難等癥狀,成為喉癌最佳的干預(yù)手段[3]。但患者長期受疾病折磨,機(jī)體免疫能力及抵抗能力下降,且手術(shù)切除術(shù)創(chuàng)口創(chuàng)傷等應(yīng)激刺激較大,導(dǎo)致吞咽功能、食物攝取等出現(xiàn)障礙,不僅加重患者不良心理狀態(tài),還造成營養(yǎng)失衡,術(shù)后恢復(fù)效果未能到達(dá)預(yù)期標(biāo)準(zhǔn)[4]。因此,采取高效率、具體化的康復(fù)護(hù)理干預(yù)十分關(guān)鍵。本研究對喉癌行氣管切開術(shù)治療患者實(shí)施希望目標(biāo)激勵(lì)下人性化康復(fù)護(hù)理,探討其臨床應(yīng)用效果。現(xiàn)報(bào)告如下。
1 資料與方法
1.1 臨床資料 選取2018年9月1日~2022年2月28日收治的92例喉癌患者作為研究對象。納入標(biāo)準(zhǔn):經(jīng)電子喉鏡、病理學(xué)組織活檢、CT、MRI、頸部超聲等檢查,符合喉癌診斷標(biāo)準(zhǔn)[5];年齡42~81歲;首次接受手術(shù)治療;自愿參與研究,簽署知情同意書。排除標(biāo)準(zhǔn):嚴(yán)重營養(yǎng)不良患者;合并咽瘺、周圍組織浸潤擴(kuò)大等嚴(yán)重并發(fā)癥患者;合并傳染性疾病、血液系統(tǒng)功能障礙性疾病患者;嚴(yán)重認(rèn)知功能障礙、智力低下患者。隨機(jī)分為對照組和實(shí)驗(yàn)組各46例。對照組男42例、女4例,年齡42~80(64.13±8.85)歲;TNM分期:Ⅰ~Ⅱ期34例,Ⅲ~Ⅳ期12例。實(shí)驗(yàn)組男44例、女2例;年齡46~81(64.25±8.99)歲;TNM分期:Ⅰ~Ⅱ期33例,Ⅲ~Ⅳ期13例。兩組性別、年齡、TNM分期等基線資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究符合《赫爾辛基宣言》相關(guān)倫理原則。
1.2 方法
1.2.1 對照組 實(shí)施常規(guī)康復(fù)護(hù)理。術(shù)前,講解患者及家屬喉癌相關(guān)知識(shí)、醫(yī)院環(huán)境等,對患者進(jìn)行常規(guī)心理指導(dǎo)。術(shù)后制訂科學(xué)合理的膳食計(jì)劃,指導(dǎo)患者進(jìn)行呼吸、吞咽、發(fā)音等功能康復(fù)訓(xùn)練。
1.2.2 實(shí)驗(yàn)組 實(shí)施希望目標(biāo)激勵(lì)下人性化康復(fù)護(hù)理。具體內(nèi)容如下。
1.2.2.1 成立人性化康復(fù)護(hù)理小組 主要包括1名耳鼻咽喉頭頸外科副主任醫(yī)師、1名護(hù)士長、2名科室責(zé)任護(hù)士、1名心理咨詢師、2名健康管理師。在開展康復(fù)護(hù)理干預(yù)前,組織小組成員開展規(guī)范化學(xué)習(xí)訓(xùn)練,包括喉癌發(fā)生發(fā)展、手術(shù)治療流程、并發(fā)癥及注意事項(xiàng)等相關(guān)專業(yè)理論知識(shí)內(nèi)容。收集患者臨床資料并進(jìn)行總結(jié)評(píng)估,制訂康復(fù)護(hù)理措施。
1.2.2.2 情感激勵(lì) 術(shù)前,護(hù)理人員聯(lián)合心理咨詢師對患者心理狀態(tài)進(jìn)行綜合評(píng)估,根據(jù)學(xué)術(shù)網(wǎng)站檢索喉癌病因、典型表現(xiàn)、并發(fā)癥、術(shù)前檢查、手術(shù)流程、術(shù)后護(hù)理注意事項(xiàng)等專業(yè)知識(shí)相關(guān)的參考文獻(xiàn)內(nèi)容,結(jié)合本科室實(shí)際情況,制訂健康教育內(nèi)容。以電教演示視頻、圖片文字結(jié)合的傳播形式,對患者進(jìn)行面對面,分模塊細(xì)節(jié)化講解。引導(dǎo)患者關(guān)注并加入微信公眾號(hào)、喉癌術(shù)后康復(fù)溝通微信群。定期在群內(nèi)推送喉癌康復(fù)案例、心理自我疏導(dǎo)方法、喉癌相關(guān)小故事等,督促患者閱讀瀏覽。術(shù)后,待患者麻醉蘇醒后,心理咨詢師可在背景冥想音樂的幫助下,對患者進(jìn)行心理疏導(dǎo)與美好場景及事物的聯(lián)想,分散患者對手術(shù)切口的注意力,每次時(shí)間控制在20~25 min。針對疼痛感知覺較強(qiáng)烈,且超過自我承受范圍的患者,護(hù)理人員遵循醫(yī)囑給予鎮(zhèn)痛藥物控制,向患者及家屬詳細(xì)講解藥物不良反應(yīng)、劑量、使用方法,避免濫用藥物或過度依賴,做好全面評(píng)估、心理疏導(dǎo)與情感支持。
1.2.2.3 營養(yǎng)激勵(lì) 根據(jù)患者基礎(chǔ)資料,對其機(jī)體代謝需求能力進(jìn)行綜合評(píng)估,手術(shù)結(jié)束次日,根據(jù)胃腸減壓情況,及時(shí)經(jīng)胃管進(jìn)行腸內(nèi)營養(yǎng)補(bǔ)給,遵循少量多次原則。患者無不適癥狀后,增加腸內(nèi)攝入營養(yǎng)膳食種類。膳食內(nèi)容物主要包括胡蘿卜碎60 g、鮮榨綠葉蔬菜汁200 ml、雞蛋100 g、豆腐40 g、植物油8 g、純牛奶250 ml、純凈水300 ml、精瘦肉60 g、鹽1.5 g等,進(jìn)行加工混勻,制成總量800~1000 ml,總熱量30 kcal/kg(1 kcal=4.18 kJ)左右的膳食勻漿液。制訂膳食清單,營養(yǎng)搭配科學(xué)健康。推注前,將膳食勻漿液加熱至38~40 ℃,以40~50 ml/h的推注速度進(jìn)行注食,每次攝入量控制在350~400 ml,每2~3 h注食1次,每天4~6次。注食結(jié)束后,可使用20~30 ml溫水進(jìn)行鼻胃導(dǎo)管沖洗,避免食物殘留在管道內(nèi),滋生細(xì)菌。胃管攝食10 d后,對符合拔管指征的患者,經(jīng)口試進(jìn)食順利后遵循操作規(guī)程及時(shí)拔除胃管。經(jīng)口攝食種類選擇時(shí),遵循黏稠濃度大、偏溫涼、濕潤且刺激性較小食物選取原則,如黏稠黑芝麻糊藕粉、雞蛋羹、豆花、碎肉沫粥、細(xì)膩的蛋糕等。進(jìn)食前,護(hù)理人員協(xié)助患者取頸部微微前傾、下頜內(nèi)收、軀體向下肢靠攏20°~25°的半坐臥位。小口進(jìn)食后,告知患者將食物咀嚼成團(tuán)狀,運(yùn)移至舌根時(shí)屏氣,隨后應(yīng)用食指將氣管套管口封堵,將食物咽下,反復(fù)操作2~3次,直至將口腔內(nèi)殘留食物完全咽下。
1.2.2.4 生理功能激勵(lì) 待患者病情趨于平穩(wěn),護(hù)理人員給予患者早期康復(fù)訓(xùn)練。部分喉切除術(shù)后病情允許、無不適患者可短暫進(jìn)行試堵管,及時(shí)訓(xùn)練發(fā)音。護(hù)理人員協(xié)助患者取較舒適放松的半坐臥位或平臥位,囑患者跟隨康復(fù)治療口令,保證食管處于完全放松狀態(tài),經(jīng)鼻吸氣,隨著氣體不斷吸入,患者腹部呈逐漸隆起狀態(tài),直至氣體盈滿。將胸腔、腹部肌肉收緊,軟腭、舌根放松回歸原位,屏氣3~5 s后,經(jīng)鼻將氣體緩慢呼出,對新聲門進(jìn)行沖擊刺激,如此反復(fù)訓(xùn)練15~20次,直至發(fā)出打隔音。休息3~5 min后,告知患者將舌體緊貼于上顎,牙齒緊密貼合,閉嘴吸入氣體,并做咬緊吞咽動(dòng)作,隨后最大限度將口唇張開,保持聲帶振動(dòng)發(fā)“a”音,發(fā)音成功后,逐步提高食管發(fā)音時(shí)的速度、時(shí)長、音量等,最佳為達(dá)到2~3次/s,發(fā)音時(shí)間4~5 s,音調(diào)進(jìn)行四聲調(diào)轉(zhuǎn)換,連續(xù)訓(xùn)練8~10 min。隨著發(fā)音不斷熟練,告知患者以阿拉伯?dāng)?shù)字替換“a”音進(jìn)行數(shù)字發(fā)音誦讀訓(xùn)練。隨著數(shù)字發(fā)音逐漸標(biāo)準(zhǔn),進(jìn)行聲母、韻母的閱讀訓(xùn)練。熟練后可開始日常用語“謝謝、拜拜、你好”等短詞組的訓(xùn)練,逐步增加至簡短話語、長句等發(fā)音閱讀,直至可進(jìn)行正常交流,練習(xí)2~3次/d,每次30~40 min,連續(xù)練習(xí)8~10 d。
1.3 觀察指標(biāo) ①正性及負(fù)性情緒:采用中文版正性負(fù)性情緒量表(PANAS)比較兩組干預(yù)前后情緒狀態(tài)。包含正性情緒(PA)10項(xiàng)條目,得分為0~50分,量表Cronbach′s α為0.85,分?jǐn)?shù)越高說明正性情緒越好;負(fù)性情緒(NA)10項(xiàng)條目,得分為0~50分,量表Cronbach′s α為0.83,分?jǐn)?shù)越高說明負(fù)性情緒程度越嚴(yán)重。②營養(yǎng)指數(shù):比較兩組干預(yù)前后體質(zhì)量指數(shù)(BMI)(正常值18.5~23.9)、血漿白蛋白(ALB)(正常值35~55 g/L)、總蛋白(TP)(正常值60~80 g/L)等營養(yǎng)指標(biāo)。③發(fā)音及吞咽功能恢復(fù)情況:采用西方失語癥成套檢查(WAB)量表中的自發(fā)言語和復(fù)述項(xiàng)目評(píng)價(jià)兩組干預(yù)前后發(fā)音恢復(fù)情況,包括自發(fā)言語(0~20分)、復(fù)述(0~100分),分?jǐn)?shù)越高說明患者失語程度越輕,WAB量表系數(shù)>0.9。采用標(biāo)準(zhǔn)吞咽功能評(píng)定量表(SSA)對患者吞咽功能水平進(jìn)行整體評(píng)價(jià),滿分為46分,分?jǐn)?shù)越低說明吞咽功能恢復(fù)越好[6]。
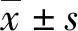
2 結(jié)果
2.1 兩組干預(yù)前后PA、NA評(píng)分比較 見表1。
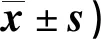
表1 兩組干預(yù)前后PA、NA評(píng)分比較(分,
2.2 兩組干預(yù)前后營養(yǎng)指標(biāo)水平比較 見表2。
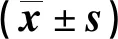
表2 兩組干預(yù)前后營養(yǎng)指標(biāo)水平比較
2.3 兩組干預(yù)前后發(fā)聲及吞咽功能恢復(fù)情況比較 見表3。
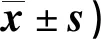
表3 兩組干預(yù)前后發(fā)聲及吞咽功能恢復(fù)情況比較(分,
3 討論
喉癌是耳鼻喉系統(tǒng)中發(fā)生率、致死率較高的惡性腫瘤之一,據(jù)統(tǒng)計(jì)全球年新發(fā)喉癌約17.74萬例,病死例數(shù)約9.4萬例,約占總惡性癌癥發(fā)生率的1%~5%[7]。我國喉癌發(fā)病率約2.3萬例,預(yù)計(jì)2030年可達(dá)5.6萬例,死亡例數(shù)將達(dá)5.2萬例,嚴(yán)重威脅居民生命安全及健康[8]。臨床常采用全喉或部分喉切除術(shù)治療該病,術(shù)后長期或暫時(shí)佩戴人工氣道,雖可有效改善臨床癥狀,但開放性造口不僅對患者心理健康產(chǎn)生影響,還會(huì)導(dǎo)致發(fā)音、吞咽等功能障礙,食物攝入通道受阻,增加患者營養(yǎng)不良的發(fā)生率。且部分護(hù)理人員在術(shù)后康復(fù)護(hù)理時(shí),僅遵循以往護(hù)理流程,忽視了患者心理、生理等需求滿足,預(yù)后效果不理想[9-10]。因此,采取積極的康復(fù)護(hù)理措施尤為重要。
希望目標(biāo)激勵(lì)下人性化康復(fù)護(hù)理以患者為康復(fù)護(hù)理重點(diǎn)與核心,在心理咨詢師、營養(yǎng)師及康復(fù)治療師等聯(lián)合協(xié)助下,從患者機(jī)體需求角度出發(fā),制訂細(xì)節(jié)、人性化康復(fù)干預(yù)措施。本研究結(jié)果顯示,干預(yù)后實(shí)驗(yàn)組PA評(píng)分高于對照組、NA評(píng)分低于對照組(P<0.05,P<0.01)。在護(hù)理人員與心理咨詢師聯(lián)合協(xié)助下,采用電教視頻、圖文結(jié)合等形象直觀的知識(shí)傳播形式,將喉癌相關(guān)專業(yè)理論知識(shí)進(jìn)行詳細(xì)解說,提高患者知識(shí)了解與掌握程度,避免因認(rèn)知不足產(chǎn)生焦躁、恐懼等不良情緒,加強(qiáng)患者治療配合度與依從性[11]。術(shù)后在心理咨詢師的幫助下,通過音樂緩解患者緊張情緒,降低神經(jīng)元細(xì)胞的興奮性,分散患者對手術(shù)切口的注意力,降低疼痛敏感度,調(diào)動(dòng)患者積極樂觀心態(tài)。本研究結(jié)果顯示,干預(yù)后,實(shí)驗(yàn)組BMI、ALB、TP水平均優(yōu)于對照組(P<0.05)。表明護(hù)理人員在營養(yǎng)師的指導(dǎo)建議下,根據(jù)患者機(jī)體消耗與吸收需求,術(shù)后早期經(jīng)鼻胃管行營養(yǎng)膳食支持,選取適宜性狀膳食,在促進(jìn)胃腸吸收功能早期恢復(fù)的同時(shí),避免引起食道嗆咳、誤吸等,提高機(jī)體營養(yǎng)吸收與利用率,保持機(jī)體營養(yǎng)攝入處于相對平衡狀態(tài),提高患者舒適度[12]。
此外,本研究還發(fā)現(xiàn),干預(yù)后,實(shí)驗(yàn)組自發(fā)言語、復(fù)述評(píng)分均高于對照組(P<0.05)。表明康復(fù)治療師與護(hù)理人員聯(lián)合指導(dǎo)患者早期行呼吸、發(fā)音、吞咽等功能康復(fù)訓(xùn)練,對患者舌咽周圍神經(jīng)肌群起到早期煥活效果,提高咽前感知覺器官敏感程度,促進(jìn)舌咽外周血液循環(huán),改善咽喉肌群靈活性與協(xié)調(diào)性,協(xié)助患者進(jìn)行發(fā)音、言語功能的重建,促進(jìn)患者咽喉功能恢復(fù)[13]。
綜上所述,對喉癌切除術(shù)治療患者采取希望目標(biāo)激勵(lì)下人性化康復(fù)護(hù)理,可疏導(dǎo)患者不良心理狀態(tài),改善營養(yǎng)指標(biāo),提高咽喉功能水平。

