矢狀竇旁腦膜瘤患者術后復發情況及其影響因素分析
李亞瑞 楊鳳東 胡 巖
(ThePracticalJournalofCancer,2023,38:0112~0114)
矢狀竇旁腦膜瘤是指腫瘤附著在上矢狀竇的腦膜瘤,約占顱腦內腦膜瘤17%,基底處在矢狀竇壁,存在局部浸潤傾向,因腫瘤和腦組織間存在明確分界線,臨床常采用手術治療[1-3]。治療原則為在手術操作中最大程度地切除腫瘤組織,但矢狀竇旁腦膜瘤和矢狀竇間的關系緊密,術中如處理不恰當,則會出現腦水腫、靜脈梗死等較為嚴重的并發癥。矢狀竇旁腦膜瘤患者存在豐富血運,腦膜瘤不同程度地侵襲重要皮質回流靜脈和上矢狀竇,腫瘤次全切除,無法將腫瘤組織徹底清除,術后仍會殘留、復發腫瘤。矢狀竇旁腦膜瘤周圍增厚蛛網膜中會存在少許腫瘤細胞,增加術后復發概率。矢狀竇旁腦膜瘤術后復發影響因素較多,且這些因素間存在相互協同作用,了解復發影響因素和復發間的關系有利于臨床選擇更佳治療和防控方案。本研究選取我院矢狀竇旁腦膜瘤手術患者84例,分析術后復發情況及其影響因素。現報告如下。
1 資料與方法
1.1 一般資料
本研究選取2019年11月至2020年11月我院矢狀竇旁腦膜瘤顯微手術患者84例,男性33例,女性51例;年齡:<60歲32例,≥60歲52例;腫瘤大小:≤4 cm 48例,>4 cm 36例。
1.2 選取標準
納入標準:①經MRI、頭部CT等檢查確診為矢狀竇旁腦膜瘤;②均接受顯微神經外科手術者;③矢狀竇前1/3者存在癡呆、頭痛、人格改變等狀況,矢狀竇中1/3者存在局限性癲癇發作,側肢體力弱。排除標準:①存在手術禁忌證者;②哺乳期、妊娠期者;③心腎功能不全者;④合并其他惡性腫瘤者。
1.3 方法
1.3.1 資料收集 采用我院自制《矢狀竇旁腦膜瘤患者術后復發情況與影響因素》調查問卷,收集年齡、性別、病理分型、鈣化狀況、腫瘤大小、WHO分級、瘤周水腫等信息,并進行統計分析。共發放84份調查問卷,全部有效收回。
1.3.2 質量控制 經預試驗,本量表內部一致性信度Cronbach'sα系數為0.75,各維度分別為0.64~0.77;重測信度為0.83,各維度分別為0.56~0.69,內容效度為0.95。
1.4 觀察分析
1.4.1 單因素分析 比較未復發組與復發組患者性別、病理分型、鈣化狀況、年齡、腫瘤大小、WHO分級、瘤周水腫、術后KPS評分等信息,分析影響矢狀竇旁腦膜瘤患者術后復發情況的相關因素。
1.4.2 多因素分析 以單因素分析結果存在統計學意義的因素為自變量,以術后復發為因變量,納入多因素logistic回歸模型進行分析。
1.5 統計學方法
采用SPSS 22.0分析,計數資料n(%)表示,χ2檢驗,多因素采用logistic回歸分析,檢驗水準α=0.05。
2 結果
2.1 復發率
本組84例患者,未復發68例,復發16例,復發率19.05%(16/84)。
2.2 單因素分析
性別、病理分型、鈣化狀況和矢狀竇旁腦膜瘤患者術后復發情況無明顯關聯性(P>0.05);年齡、腫瘤大小、WHO分級、瘤周水腫、術后KPS評分、腦膜瘤形狀是矢狀竇旁腦膜瘤患者術后復發情況的影響因素(P<0.05)。見表1。
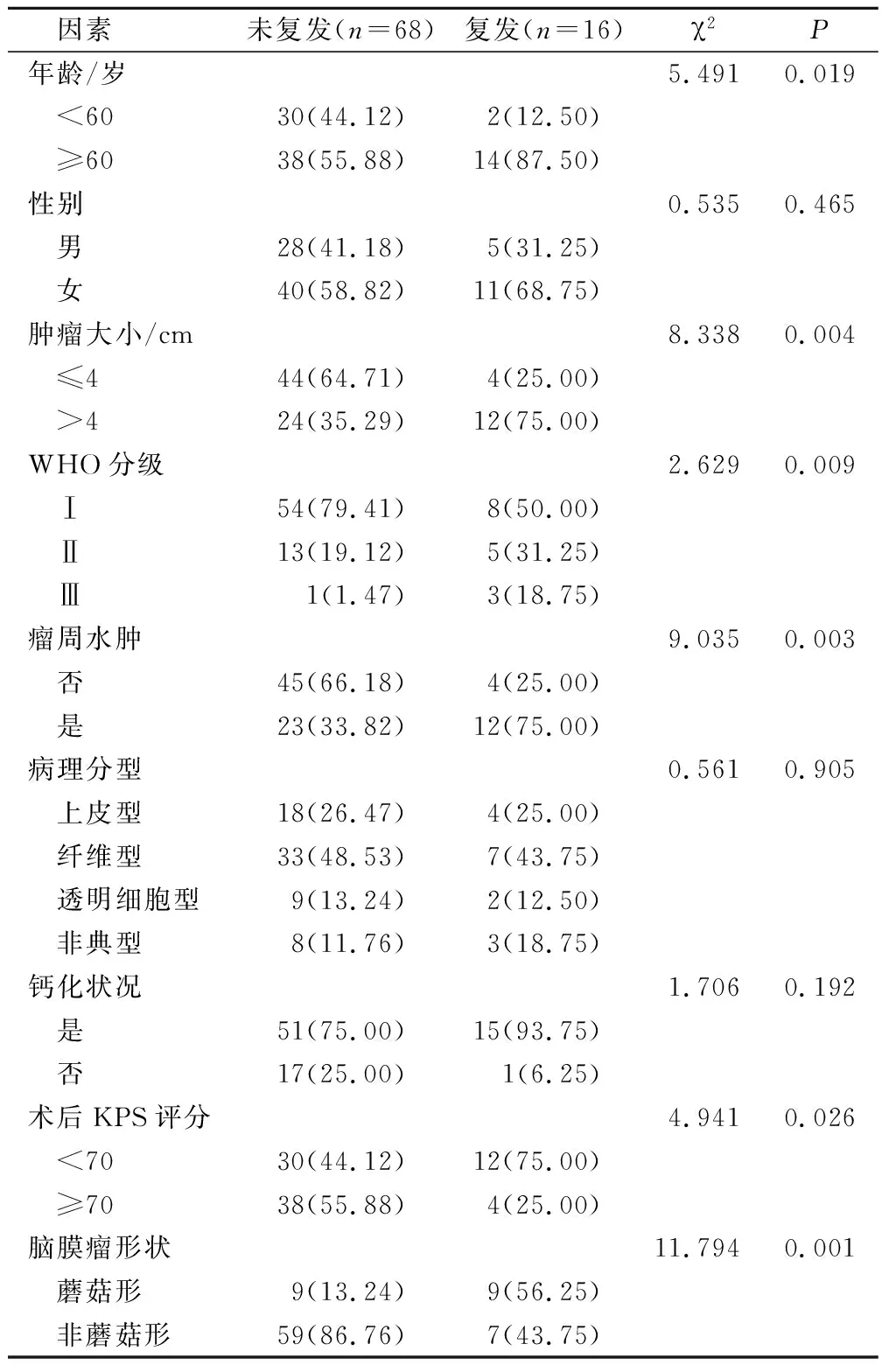
表1 單因素分析(例,%)
2.3 多元素回歸分析
Logistic回歸分析顯示,年齡≥60歲、腫瘤>4 cm、WHO分級較高、存在瘤周水腫、術后KPS評分<70是矢狀竇旁腦膜瘤患者術后復發的危險因素,腦膜瘤形狀為非蘑菇形是矢狀竇旁腦膜瘤患者術后復發的保護因素(P<0.05)。見表2。
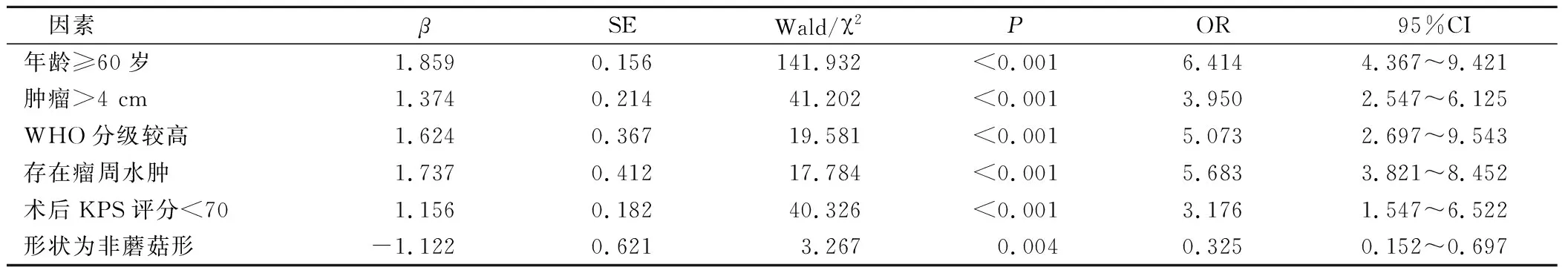
表2 多元素回歸分析
3 討論
矢狀竇旁腦膜瘤作為腦膜瘤內最常見的腫瘤之一,基本為良性腫瘤,常發生于蛛網膜粒,通常不侵襲腦組織,但往往和大腦鐮存在粘連,大約有1/4屬雙側性,大部分腫瘤處在矢狀竇中的1/3位置,其余可在前1/3、后1/3[4-6]。矢狀竇旁腦膜瘤存在血運豐富的特點,受腦內血管、腦膜血管雙重供血,臨床常以顯微手術治療,屬神經外科出血最多的手術中的一種。手術治療原則上應盡可能對腫瘤侵犯的靜脈竇、硬腦膜等進行切除,但顯微手術中需要處理受累矢狀竇,也需保護皮質中央區腦組織、中央溝靜脈,治療上存在一定難度[7-9]。矢狀竇旁腫瘤對周圍靜脈形成損傷,于手術操作中難以完全切除,增加術后復發風險。
本研究結果顯示,矢狀竇旁腦膜瘤患者術后復發率19.05%,年齡、腫瘤大小、WHO分級、瘤周水腫、術后KPS評分、腦膜瘤形狀是矢狀竇旁腦膜瘤患者術后復發情況的影響因素(P<0.05)。腫瘤直徑>4 cm患者進行手術治療后復發可能性遠高于腫瘤直徑≤4 cm,原因可能為矢狀竇旁腦膜瘤愈大,腫瘤和毗鄰的組織、蛛網膜存在黏連的可能性也愈大,腦組織受腫瘤組織浸潤程度更深,腫瘤組織存在壓迫并破壞周圍血管、神經的現象,影響手術治療效果,增加腫瘤復發幾率[10-11]。WHO分級較高者,分級為Ⅱ級、Ⅲ級者其手術切除風險、術后復發風險均較高,在進行顯微手術操作中,醫師能依照腫瘤生長狀況,適當切除周圍腦組織。針對WHO分級較高者,醫院可增強術后隨訪,及時發現復發情況,并采取適當治療,盡可能降低術后復發風險,最大程度減輕對患者的不利影響。存在瘤周水腫會增加患者術后腫瘤復發在危險,可能原因在于腫瘤周圍水腫為中樞神經系統腫瘤伴發的腫瘤周圍神經組織中水含量增多,會影響醫師對腫瘤的診斷、治療乃至預后。瘤周水腫會減少術中腫瘤暴露,加大腫瘤切除難度,加重神經功能障礙,增加顱內壓,同時瘤周水腫區的腦組織局部血流量、葡萄糖利用率會降低,產生細胞毒性腦水腫,加重腫瘤占位效應,使腫瘤周圍組織更加疏松,降低局部結構抵抗力,促進和侵襲有關的黏附細胞活動,加速腫瘤生長擴散,這些都不利于手術操作,會延長患者術后住院時間,并增加術后復發率[12-13]。針對存在瘤周水腫者臨床應在術前重視對瘤周水腫的控制,提高手術成功率,減少術后復發可能性。KPS評分是作為機體健康狀況的評分標準,當得分越高,機體健康狀況越好,患者耐受程度也越高,能接受更加徹底的治療。術后KPS評分<70分作為影響矢狀竇旁腦膜瘤治療術后復發的危險因素,可能原因在于,術后KPS評分<70分者機體功能較差,術后狀態差,存活期較短,抵抗力低下,難以抵御疾病,提高術后復發風險。腦膜瘤形狀為非蘑菇形作為影響矢狀竇旁腦膜瘤治療術后復發的保護因素,當腦膜瘤形狀為蘑菇形時,腫瘤浸潤程度較高,惡性幾率大,腫瘤可能侵襲腦組織及顱骨,往往無法徹底切除腫瘤組織,提高術后復發風險。鑒于腫瘤基本都在原灶或其周邊復發,針對蘑菇形腫瘤的手術治療應當在不危及患者生命安全,不會引起嚴重并發癥的前提下盡可能將手術范圍擴大,而對處于顱底、大靜脈竇旁的腫瘤,切除會受限,不必完全追求徹底切除,避免嚴重后果產生。此外,logistic回歸分析顯示,年齡≥60歲、腫瘤>4 cm、WHO分級較高、存在瘤周水腫、術后KPS評分<70是矢狀竇旁腦膜瘤患者術后復發的危險因素,腦膜瘤形狀為非蘑菇形是矢狀竇旁腦膜瘤患者術后復發的保護因素(P<0.05),臨床可據此實施針對性防控干預措施,降低復發率,提高預后效果。
綜上所述,矢狀竇旁腦膜瘤患者術后復發的影響因素較多,臨床應結合上述影響因素針對性采取有效的干預措施,降低患者術后復發風險。

