宮頸癌組織中Survivin、ICAM-3的表達及與放療敏感性的關系
朱瑞霞 侯永利 李齊羽 齊 林
(ThePracticalJournalofCancer,2023,38:0021~0024)
宮頸癌作為臨床常見的惡性腫瘤,發病率在中國女性惡性腫瘤中排第二,嚴重危害著女性的生命健康[1]。目前的治療手段主要以放、化療以及手術為主[2]。 臨床常使用手術為主,結合化療、放療、免疫等綜合治療手段,其中放療是通過射線抑制腫瘤細胞的生長,患者的存活時間受放療敏感性的影響[3-4]。臨床常使用手術為主,結合化療、放療、免疫等綜合治療手段,其中放療是通過射線抑制腫瘤細胞的生長,患者的存活時間受放療敏感性的影響[5-6]。Survivin 基因是近年新發現的凋亡抑制蛋白(inhibitor of apoptosis protein,IAP),能夠抑制細胞凋亡、促進細胞增殖,其與腫瘤的發生、發展有密切關系[7]。細胞間黏附因子(ICAM)-3 在腫瘤的增殖、浸潤及轉移中扮演著重要角色,其表達上調可顯著抑制放射后細胞凋亡,增加腫瘤的放射抗拒性[8-9]。因此本研究通過檢測Survivin、ICAM-3在宮頸癌中表達水平,探究其與放療敏感性的關系,為臨床制定合理的治療方案提供參考依據。
1 材料與方法
1.1 研究對象
選取2018年2月至2019年2月本院收治的宮頸癌患者50例,年齡28~71歲,平均(48.39±5.87)歲。納入標準:①患者符合《宮頸癌及癌前病變規范化診療指南(試行)》中關于宮頸癌的診斷標準[10],經病理檢查確診為宮頸癌;②入院前患者未接受手術、放療以及化療等;③患者住院后行宮頸癌根治術,并配合放、化療輔助治療;④患者的臨床資料完整;⑤患者及家屬已簽署知情同意書。排除標準:①合并患有婦科炎癥患者;②合并其他惡性腫瘤;③合并肝腎功能異常者。
1.2 治療方法
所有患者均給予根治性放射治療及以鉑類為基礎的同步化療方案治療。放射治療方案:采用直線加速器外照射全盆腔,總劑量DT 50 Gy/25 次/5 w(DT 25~30 Gy時中線遮擋4 cm);3 w時,高劑量率內照射(銥-192),DT 6 Gy/次,1次/w;5~7 w時A點劑量:內照射2/3,外照射1/3;B點劑量,內照射1/3,外照射2/3。所有患者放療同時,給予以鉑類為基礎的化療方案同步化療。
1.3 放療敏感性評價
根據實體腫瘤療效評定標準,可將患者分為完全緩解(CR):病灶完全消失;部分緩解(PR):病灶最長徑比化療前減少≥30%;穩定(SD):病灶最長徑比化療前減少<30%或者增大<20%;進展(PD):病灶最大徑比化療前增大≥20%。CR+PR為放療敏感組,SD+PD為放療抵抗組。
1.4 Survivin、ICAM-3檢測
所有患者手術切除病灶并按常規固定制作石蠟標本,切成厚約4 μm薄片,采取SP法來進行免疫組化染色(試劑盒購自美國Santa Cruz公司),所有步驟均參考說明書進行操作。染色判讀,若Survivin、ICAM-3胞核或胞質出現棕黃色顆粒即為陽性細胞。結果均由兩位病理科醫師在雙盲條件下獨立判斷,其中(-)和(+)為陰性,(++)為弱陽性,(+++)為強陽性,弱陽性和強陽性均為陽性。
1.5 統計學分析
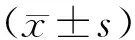
2 結果
2.1 療效
50例宮頸癌患者,經放療治療后,CR 10例,PR 18例,SD 16例,PD 6例,其中放療敏感28例(CR+PR)、放療抵抗組22例(SD+PD)。
2.2 放療敏感性與臨床病理資料的關系
統計學分析放療敏感性與臨床病理資料的關系,發現2組的FIGO分期差異無統計學意義(P>0.05),放療抵抗組腫瘤的分化程度更低、腫瘤直徑更大,差異有統計學意義(P<0.05),見表1。

表1 宮頸癌放療敏感性與臨床病理資料的關系/例
2.3 放療敏感性與Survivin、ICAM-3水平的關系
放療敏感組Survivin、ICAM-3的陽性表達率明顯低于放療抵抗組,差異有統計學意義(P<0.05),見表2。

表2 放療敏感性與Survivin、ICAM-3水平的關系/例
2.4 多因素分析宮頸癌臨床特征以及Survivin、ICAM-3表達與放療敏感性的關系
多因素分析結果發現,分化程度、腫瘤直徑與放療敏感性無關(P>0.05),Survivin、ICAM-3表達水平與放療敏感性有關(P<0.05)。見表3。

表3 宮頸癌臨床特征、Survivin、ICAM-3與放療敏感性關系
3 討論
宮頸癌是最常見的婦科惡性疾病,也是死亡率最高的婦科癌癥。據全球癌癥統計,2012年臨床診斷宮頸癌新發病例約527,600例,導致全球約265,700例宮頸癌死亡病例[11]。宮頸癌包括 2 種主要的組織學亞型:鱗狀細胞癌(SCC)(占85%~90%),腺癌 (AC)(占10%~25%)[12-13]。近幾十年來,手術和放療一直是宮頸癌治療的主要方式,但其治療效率沒有顯著提高,5年生存率仍然很低[14]。此外,在診斷時,大多數宮頸癌患者有明顯的侵襲和轉移。因此,不受控制的局部腫瘤進展和遠處轉移仍是宮頸癌患者死亡的主要原因。放療是針對惡性腫瘤的輔助治療之一,子宮內膜癌患者使用放療后可在短時間起效果,包括單純放療、術前放療和術后放療[15-16]。放療容易造成患者厭食、惡心、嘔吐、免疫力下降,破壞正常組織等毒副作用[17]。在臨床上,放療敏感性常表現為腫瘤的變小或穩定[18]。在細胞水平上,表現為增殖速度變緩或腫瘤細胞凋亡[19]。因此,研究宮頸癌放療抵抗的影響因素,對于增強放療敏感性及改善患者預后有重要意義。
Survivin作為細胞凋亡蛋白家族抑制劑中最重要和最小的成員,在使腫瘤細胞避免細胞凋亡的同時增加其增殖率方面發揮著積極作用[20]。Survivin 在癌癥和胚胎組織中高度表達;然而,它在正常終末分化的成體組織中的表達水平較低[21]。據報道,Survivin的表達與多種類型的癌癥的預后有關,例如食管癌、乳腺癌、肺癌、胃癌、結直腸癌、神經膠質瘤,以及survivin高表達的患者生存率普遍較低[22-23]。因此,Survivin作為單獨或與其他治療策略組合的癌癥治療的靶點受到廣泛關注。ICAM 既可作為粘附受體,又可作為信號受體,并具有部分重疊的功能[24]。β2整聯蛋白 LFA-1 與 ICAM-1、ICAM-2 和 ICAM-3 特異性結合[25],優先與 2 個額外的配體相互作用,整合素 αDβ2和 DC-SIGN;此外,它是一種在樹突細胞中表達的新型 C 型凝集素,與 ICAM-3 具有高親和力[26]。ICAM-3-DC-SIGN 相互作用似乎在免疫反應啟動過程中起關鍵作用[27]。有研究發現,在實體瘤中觀察到基質內皮上 ICAM-3 表達增加[28]。然而,迄今為止,關于 ICAM 與輻射反應性的關系知之甚少。本研究結果顯示,放療抵抗組腫瘤的分化程度更低,腫瘤直徑更大。放療敏感組Survivin、ICAM-3的陽性概率明顯低于放療抵抗組。多因素分析結果顯示,Survivin、ICAM-3表達水平與放療敏感性有關。
綜上所述,本研究通過對宮頸癌Survivin、ICAM-3表達水平與放療敏感性的關系,發掘出關于宮頸癌放療敏感性的新預測因子,對提高宮頸癌的預后效果、制定個體化治療有積極的意義。但是本研究存在局限性,首先它是針對單一中心的研究,其次樣本量不足,因此在今后的研究中注意擴大樣本量以及多中心調查,以此彌補本次研究的不足。

