冠狀動脈旁路移植術后譫妄危險因素的Meta分析
王亞菲 盛春紅 王敏 童恒利 李紀美
譫妄是冠狀動脈旁路移植術(Coronary Artery Bypass Grafting,CABG)術后的常見并發癥[1]。國外研究表明CABG 術后患者譫妄發生率高達50%[2-3]。譫妄的發生給患者帶來機械通氣延遲、深度鎮靜加強的同時,還會顯著降低患者認知及延緩功能恢復,延長患者住院時間,使患者面臨自理能力喪失的風險。早期對譫妄的篩查及管理可降低院內病死率及術后并發癥發生率等,還會減輕照顧者照顧負擔及醫護團隊治療護理壓力[4-6]。目前,有學者將藥物麻醉干預、術中降低體溫和增加全身灌注等外科治療方法應用于譫妄患者[7-8],但成效甚微。因此,識別及控制危險因素仍是預防CABG 術后譫妄的首要環節。國內外學者分析了CABG 術后患者發生譫妄的危險因素,主要包括年齡、抑郁、卒中史等[9-11],但各項研究納入的危險因素不盡一致,研究結果存在爭議。因此,本研究旨在對國內外研究進行整合分析,精準識別高危人群,為開發適用于CABG術后譫妄的臨床風險篩查工具提供循證依據。
1 資料與方法
1.1 文獻納入與排除標準
納入標準:①研究對象為成功行CABG 術的患者,年齡≥18 歲;②結局指標為CABG 術后譫妄危險因素或預測因素;③使用明確診斷患者譫妄的評估工具確定譫妄的發生。排除標準:①只有摘要發表,無法獲取全文;②原始數據無法提取或無法轉換和應用;③重復發表。
1.2 文獻檢索策略
計算機檢索PubMed、Web of Science、Cochrane Library、Elsevier Science Direct、Embase、中國知網、萬方數據庫、中國生物醫學文獻數據庫(CBM)從2010 年1 月1日至2021 年5 月31日,以中英文公開發表的關于CABG 術后患者發生譫妄危險因素的文獻。采用主題詞與自由詞相結合,并輔以手工檢索、文獻追溯等方法,同時,對未發表的灰色文獻進行檢索。英文檢索策略:(“Coronary Artery Bypass”OR“CABG”)AND(“deliri*”OR“cognit*”)AND(“factor*”OR“risk factor*”OR“influence factor*”OR“relevant factor*”OR“predictor*”OR“relat*”OR“correlat*”OR“influen*”);中 文檢索策略:(“冠狀動脈旁路移植術”OR“冠狀動脈搭橋術”)AND(“譫妄”OR“術后譫妄”OR“術后認知”OR“認知障礙”OR“ICU 綜合征”OR“ICU 精神病”)AND(“危險因素”OR“影響因素”OR“相關因素”OR“預測因素”)。
1.3 文獻篩選與資料提取
所有文獻均導入NoteExpress軟件,2 名研究者分別參照納入與排除標準納入文獻,并交叉核對提取結果。有異議時,雙方可通過討論或咨詢第3 位研究者(接受過系統循證培訓且擁有高質量論文投稿經驗者)進行仲裁解決。
1.4 文獻質量評價
2 名研究者分別獨立采用紐卡斯爾-渥太華量表[12]從人群選擇、組間可比性、暴露或結果評價3 個方面對文獻進行質量評價。總分為9分,≤4 分為低質量研究,5~6 分為中等質量研究,≥7 分為高質量研究。評價完成后,2 名研究者交叉核對評價結果,若評分結果不一致時,通過討論或咨詢第3 位研究者進行評判。
1.5 統計學方法
采用RevMan 5.3 軟件進行統計分析。分類變量采用OR 值及95%CI 表示。首先進行異質性檢驗,若檢驗結果P≥0.1,I2≤50%時,認為異質性較低,采用固定效應模型進行分析;反之,采用隨機效應模型進行分析。通過逐篇排除文獻的方法進行敏感性分析。
2 結果
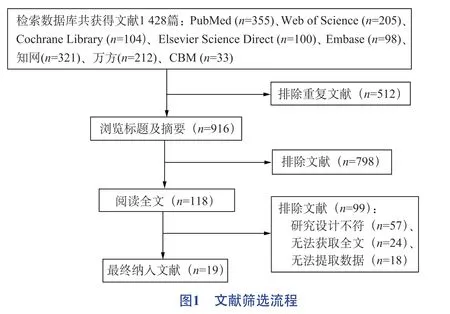
2.1 文獻檢索結果(圖1)
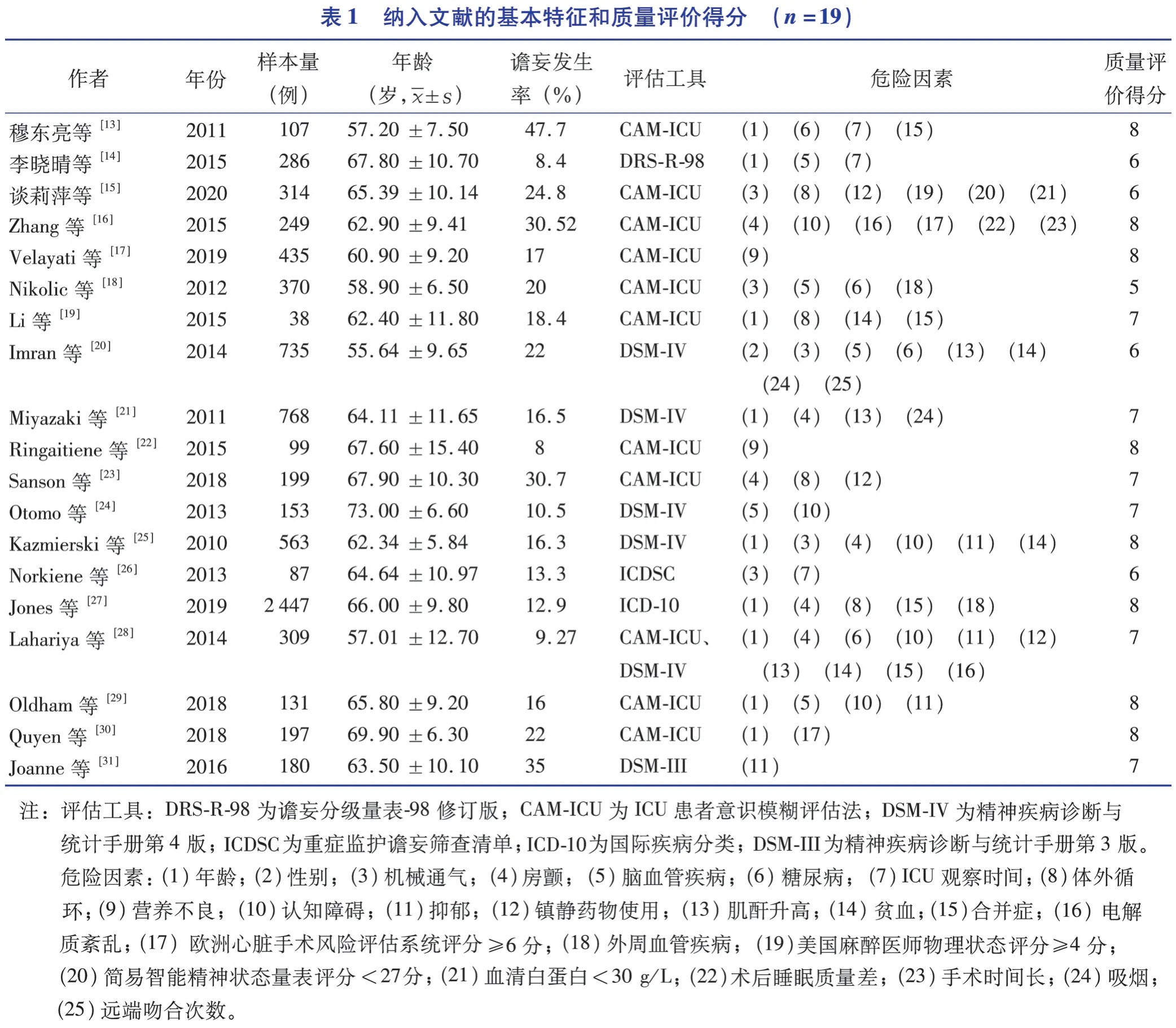
2.2 納入文獻基本特征與方法學質量評價
19 篇文獻樣本量共計7 667 例,研究類型均為隊列研究,納入文獻報道CABG 術后譫妄發生率為8%~47.7%。納入文獻為中等質量的有5 篇,高質量的有14 篇。納入文獻的基本特征和質量評價得分見表1。
2.3 Meta 分析結果
2.3.1 患者因素
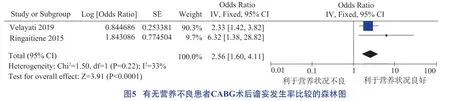
年齡、認知障礙、抑郁、營養不良均為CABG 術后譫妄發生的危險因素,具體見圖2 至圖5。
2.3.2 治療因素
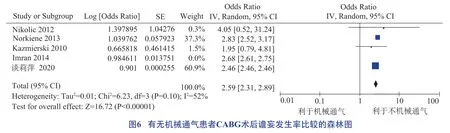
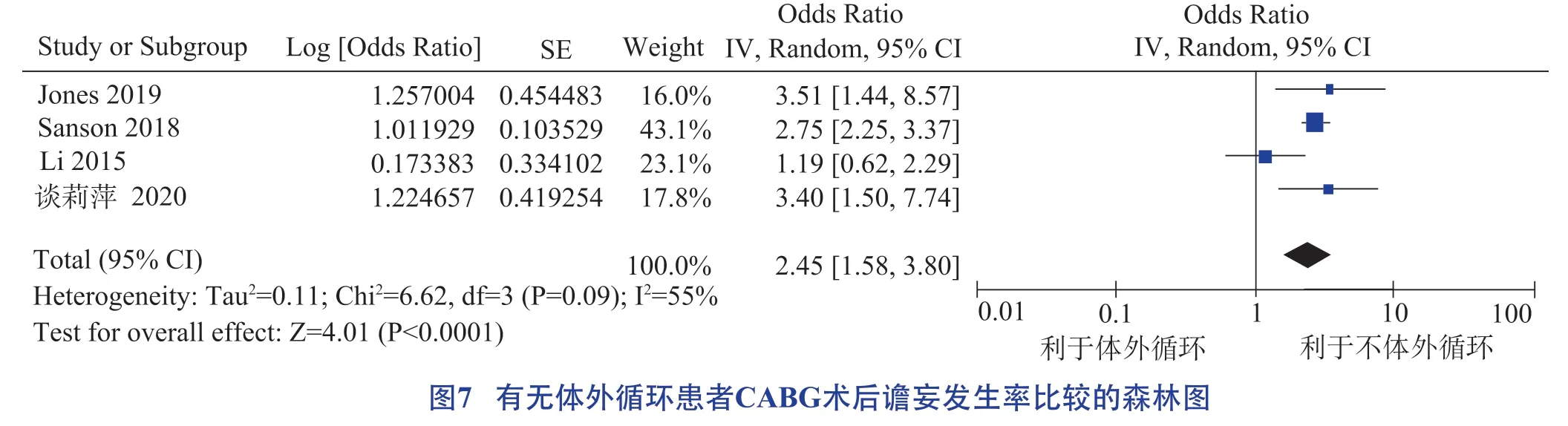
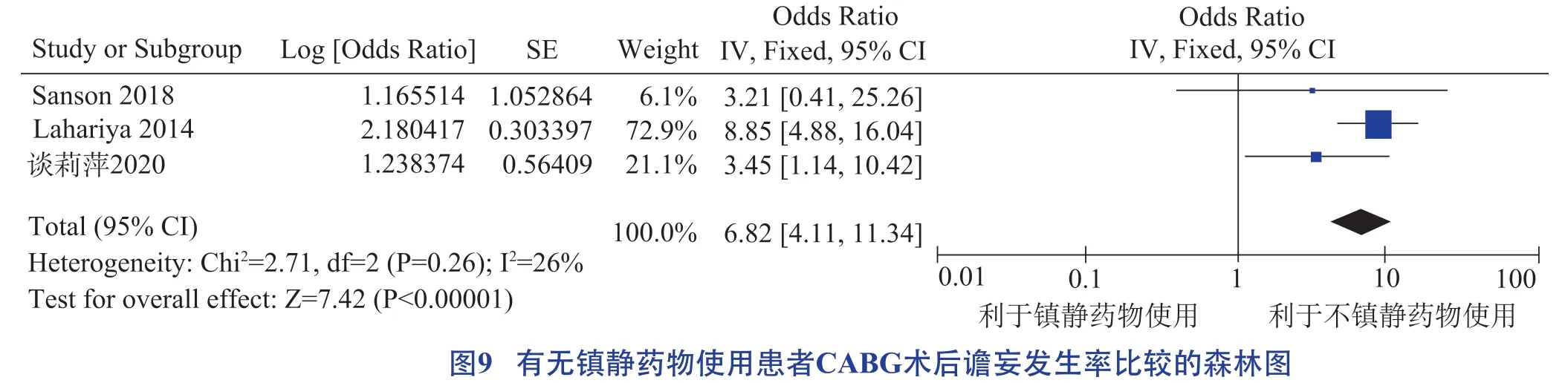
機械通氣、體外循環、ICU 觀察時間、鎮靜藥物使用均為CABG術后譫妄發生的危險因素,具體見圖6 至圖9。
2.3.3 疾病因素
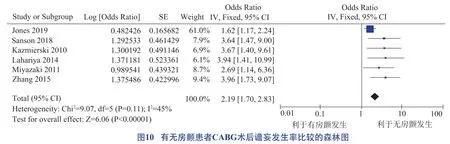
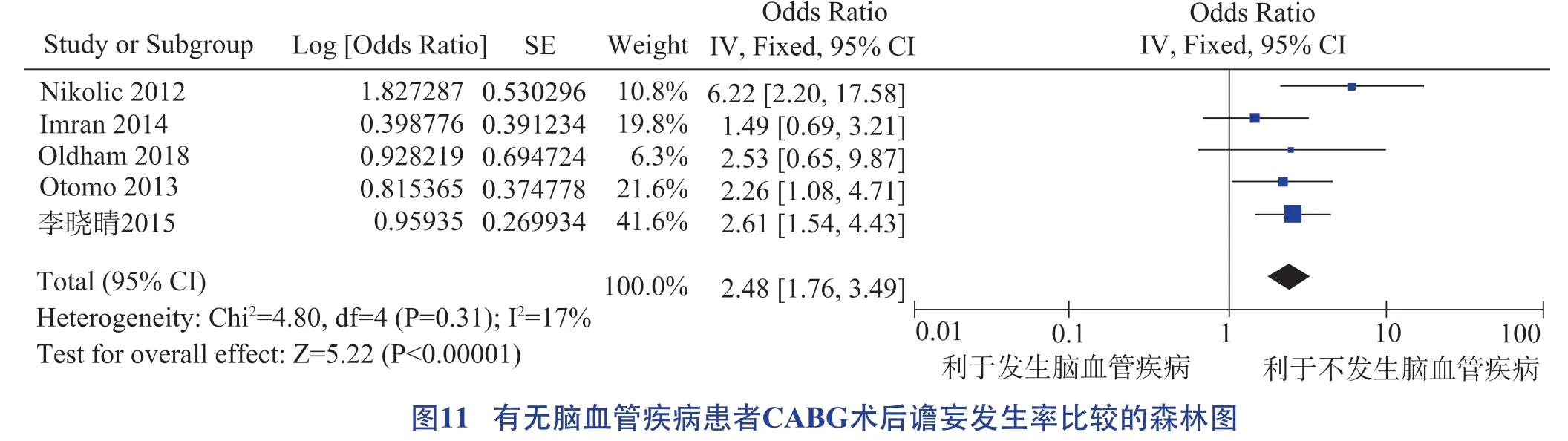
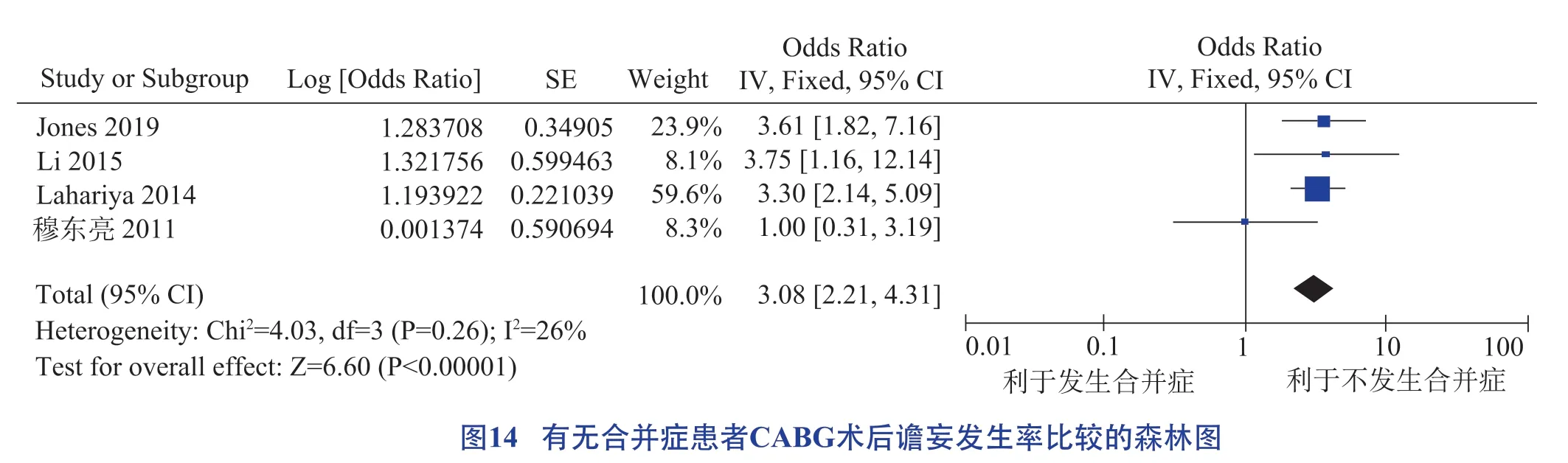
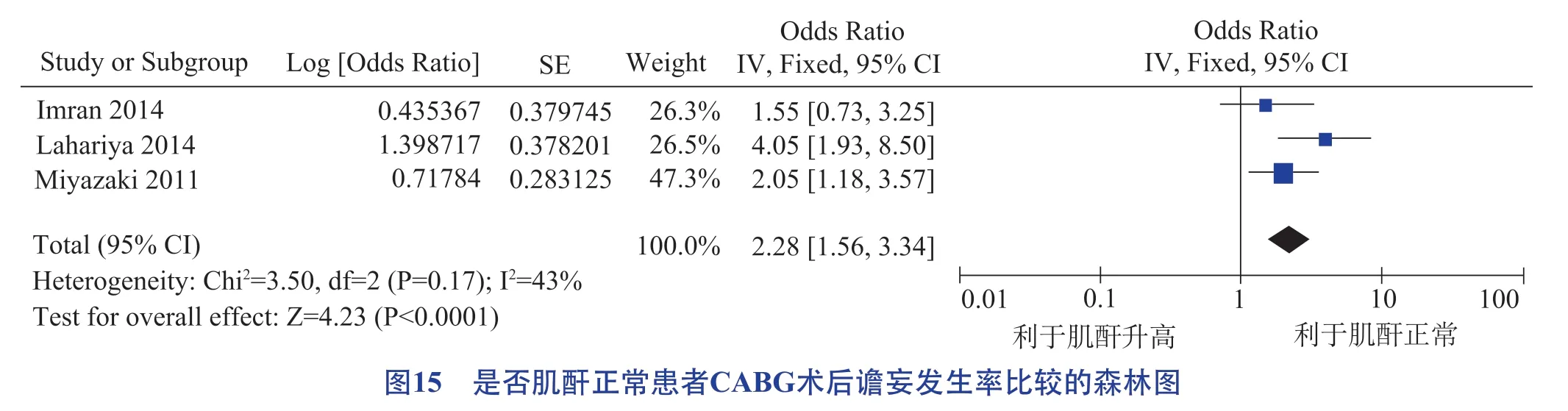
房顫、腦血管疾病、糖尿病、貧血、合并癥、肌酐升高均為CABG術后譫妄發生的危險因素,具體見圖10 至圖15。
3 討論
3.1 CABG 術后發生譫妄的患者因素
3.1.1 年齡
本研究結果顯示,年齡≥65 歲的患者是CABG 術后發生譫妄的高危 人 群。Katarzyna 等[32-33]的 研究報道,年齡<65 歲與≥65 歲的患者CABG 術后譫妄發生率分別為22.06%和33.5%,年齡>80 歲譫妄發生率為40.71%。隨著年齡增長,大腦代謝及神經功能不斷退化,且患者多伴有慢性疾病,基礎認知水平受到不同程度的影響,會增加高齡群體CABG 術后譫妄發生的風險。因此,對于年齡≥65 歲的CABG 術后患者,需要嚴密觀察意識恢復及代謝狀況等,嚴格控制24 h 液體出入量,維持血氧平衡,最大限度降低術后譫妄發生風險。

3.1.2 認知障礙及抑郁狀況

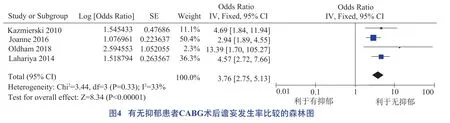



本研究結果顯示,認知障礙及抑郁是CABG 術后譫妄的危險因素。何嘉麗等[34]的研究發現,抑郁癥發病與認知功能損害密切相關。有研究指出,認知障礙導致CABG 術后譫妄風險增加4 倍,認知障礙不僅降低患者生活質量及身體功能,且會使抑郁癥發病率升高[35]。認知障礙、抑郁及譫妄常以共存狀態呈現。因此,應綜合評估CABG 術后譫妄患者神經認知狀況,提高診斷和治療干預的精準性。
3.1.3 營養不良
2002 年版歐洲營養不良風險篩查評分>3 分的CABG 術后患者發生譫妄的風險是正常人的1.56 倍[17]。據報道,CABG 患者營養不良與術后感染、病死率升高、傷口愈合受損和住院時間延長有關。已知煙酸或硫胺素等微量營養素對神經傳遞受損引起的譫妄發作有影響[36]。目前,僅有少數國外研究分析了術后營養不良患者的神經認知狀態,提示醫務人員應重視CABG 術后患者營養風險評估及體質量指數、中上臂圍、肱三頭肌皮褶及拇內收肌厚度等營養指標的篩查,同時希望今后開展大樣本調查。
3.2 CABG 術后發生譫妄的治療因素
3.2.1 機械通氣及ICU 觀察時間
據報道,CABG 術后接受機械通氣且ICU 觀察時間超過24 h 可增加譫妄發生風險[37]。ICU 環境特殊,諸多因素會誘發譫妄。顧君君等[38]的研究顯示,CABG 術后患者譫妄持續時間與機械通氣及ICU 觀察時間呈正相關,與本研究結果一致。為降低CABG 術后患者譫妄發生率,今后可開展集束化護理方案,如呼吸肌早期康復鍛煉、定時喚醒試驗及自主呼吸試驗等,以縮短機械通氣及ICU 觀察時間。
3.2.2 體外循環
體外循環與功能損害有關,造成肺不張、呼吸窘迫及低氧血癥等嚴重的不良后果,從而誘發CABG術后譫妄發生。祝利花等[39]的研究發現停循環時間>15 min 的患者是非停循環患者的6.943 倍,提示需要盡量縮短體外循環中停循環時間。一方面,應改進手術操作技術,減少體外循環時間,充分保證腦部血氧供應;另一方面,術后監護要及時評估肺通氣耐受度,必要時給予機械輔助通氣,動態評估生命體征,維持患者呼吸機參數及血流動力學穩定,避免因身體缺血缺氧誘發譫妄。
3.2.3 鎮靜藥物使用
以往研究在分析苯二氮卓類和/或阿片類藥物使用量與CABG 術后譫妄的關系時,結果頗受爭議[40-41]。本研究傾向于以往研究中的不利結果,可能與納入文獻的研究對象均是術后入住心外ICU 的患者,鎮靜藥物使用頻率高,不良反應較多有關。提示應謹慎使用鎮靜藥物,可開展以早期舒適化、最小化鎮靜為原則的鎮靜調控方案。
3.3 CABG 術后發生譫妄的疾病因素
3.3.1 房顫
房顫可導致膽堿能和谷氨酸能缺乏,降低腦部功能活動,誘發譫妄[42]。談莉萍等[9]指出,房顫是CABG 術后譫妄的獨立預測因子,本研究結果與其一致。因此,加強術后患者呼吸功能監測及鍛煉,盡早拔除氣管插管等科學有效的術后監護管理對減少CABG 術后房顫發生至關重要;患者術后房顫持續>48 h,實施抗凝治療是預防CABG術后房顫的有效策略,即心律轉復且超聲顯示心房收縮力恢復正常即可停止抗凝。但目前抗凝治療時間長短尚存在爭議,今后還需要開展多中心、大樣本調查研究。
3.3.2 腦血管疾病
當身體出現嚴重創傷時,可誘發全身急性應激反應,加快腦細胞代謝功能受損,患者更易出現意識障礙,誘發譫妄[43]。本研究納入的研究對象中患有腦動脈狹窄及動脈硬化相關疾病的患者占比達45%,腦損傷風險增加顯著,CABG 術后譫妄發生率明顯增高,與以往研究結果一致。因此,應做好圍手術期重要節點對既往腦血管病史患者的動態篩查及評估,加強醫護人員相關知識培訓,護理此類患者時要提高對譫妄發生風險的警惕性。
3.3.3 糖尿病
Kris 等[44]的研究指出,高血糖和低血糖均是CABG 術后譫妄的促發性危險因素,但糖尿病患者血糖失調與CABG 術后譫妄發生無關,本研究結果與其不一致,今后需要進一步開展大樣本調查。術后肌酐升高表明譫妄和腎功能之間存在聯系,與納入研究的人群中患有高血壓和糖尿病誘發的腎病比例較高有關。此外,CABG 術后患者常伴有多種慢性合并癥,術后病情復雜危重,也是導致CABG 術后譫妄的直接原因,臨床醫護人員應高度關注。
3.4 局限性和啟示
關于CABG 術后譫妄危險因素的研究較多,但各研究間在樣本量、病例選擇等方面存在異質性,需要對結果進一步驗證。部分危險因素納入文獻數量有限,無法繪制漏斗圖,可能存在發表偏倚。此外,研究發現電解質紊亂及外周血管疾病等對CABG 術后譫妄可能有影響,未來可開展多中心、大樣本的前瞻性研究來全面、科學評估CABG 術后譫妄的危險因素。目前尚缺乏專門針對CABG 術后譫妄的臨床風險篩查工具,本研究結果可在未來開發相關工具時加以考慮。
4 小結
本研究結果從患者、治療及疾病3 個角度分析了CABG 術后譫妄的危險因素。早期明確CABG 術后譫妄發生的危險因素,利于醫護人員在臨床中盡早識別和預防譫妄發生。同時,為開發臨床風險篩查工具提供參考依據,進一步完善CABG 術后患者的管理。

