常態化疫情防控期間基于HFMEA法的醫院感染風險評估研究
任紅霞 趙 萍 薛佳殷
江蘇省泰興市人民醫院感染管理科 201399
自新型冠狀病毒肺炎(簡稱“新冠肺炎”)疫情暴發以來,因其來勢兇猛,傳染性強,給個人、家庭及社會造成了巨大的傷害[1]。我院作為新冠肺炎患者定點收治醫院,如何在高強度、高壓力的醫療環境下保障醫務人員及患者安全,避免發生院內感染是亟待解決的重要問題。醫院感染防控的本質是風險管理,通過構建感染風險評估模型對各臨床科室進行風險識別及分析有助于明確重點防控科室及高危風險因素,有效控制感染[2]。醫院自疫情暴發以來,制定全院全方位的科學管控方案,采取多重防控體系,取得了一定的經驗,保障了醫務人員及來院患者的診療安全。現將結果報道如下。
1 對象與方法
1.1 觀察對象 泰州市某三級綜合性教學醫院,新冠肺炎定點收治醫院,設有25個臨床病區。2020年出院患者近6.9萬例次,手術近2.36萬例次,醫院感染管理科專職人員10人。
1.2 風險識別 參考美國感染控制與流行病學協會(APIC)提供的感染控制風險評估表格,組建專家團隊,采用文獻分析法、德爾菲法、問卷調查等定性、半定量方法征詢有關風險因素的意見,經交流后再調查,循環往復,直至達成共識。最終確定新冠肺炎風險指標(管理指標、過程指標、結果指標)。管理風險指標包括新冠肺炎疫情期間各項感染管理制度與流程、科室新冠肺炎培訓、患者及陪護探視人員管理等;過程風險指標包括防護用品穿脫不規范、手衛生方法不規范、環境監測采樣不合格、消毒液配比濃度不達標以及使用呼吸機、中心靜脈導管、導尿管不規范等;結果風險指標包括發生醫院感染、多重耐藥菌感染、呼吸機相關性肺炎、中心靜脈導管相關性血流感染、導尿管相關性尿路感。
1.3 風險指標的權重系數 分為非常重要、比較重要、重要、一般和不重要5個層次,權重系數分別為1.0、0.8、0.6、0.4和0.2。
1.4 風險評價 成立新冠肺炎風險評價小組(由感控專員、各科室感控員組成),從“發生可能性(Frequency of occasion,O)、后果嚴重程度(Severity,S)、風險發生的可測性(Likelihood of Detection,D)”對風險指標設定3個等級,每個指標賦值1~5分,然后計算風險優先指數(Risk Priority Number,RPN),計算公式為:RPN=O×S×D。所有指標得分求和即為該科室的風險評估分值,再求平均值即為該科室的風險指標得分。分值越高,說明醫院感染風險越大。
1.5 統計學方法 將每個臨床普通科室及ICU總分值導入SPSS18.0軟件,進行百分位數統計分析。百分位風險等級劃分為:<25%為低風險、25%~75%為中風險,>75%為高風險。
2 結果
2.1 高危風險科室分析 在所有普通臨床科室中,風險最高的前5位科室分別為ICU、血液科、神經內科、五官科、呼吸內科。各科室的風險評估分值及風險等級見表1。
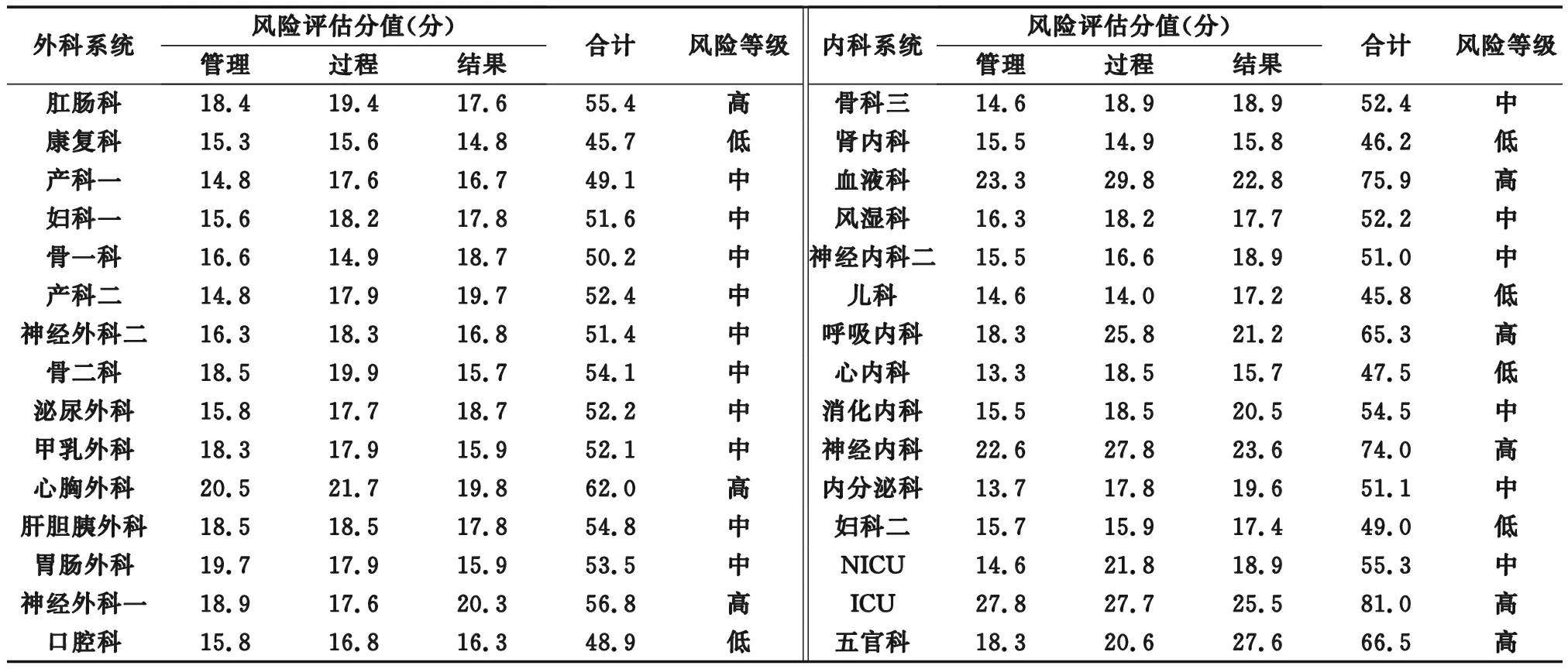
表1 新冠肺炎疫情期間臨床科室風險評估分析
2.2 科室高危風險因素分析 臨床評估小組(D、E、F)打分前5位高危因素為:年齡>75歲、住院>15d、防護用品穿脫不規范、免疫功能低下、發熱及特殊感染患者管理不到位(體溫監測、流調);感控科專職人員 (A、B、C)打分前5位高危因素為:防護用品穿脫不規范、免疫功能低下、特殊感染患者管理不到位(體溫監測、流調)、手衛生重要性認識不足、新冠肺炎疫情期間病房空氣及物表消毒不規范。見表2。

表2 新冠肺炎疫情期間醫院感染風險指標FMEA評分結果
3 討論
3.1 風險評估方法學探討 基于FMEA法的風險評估在全世界被廣泛應用,國內外文獻表明FMEA法同樣適用于醫院感染控制研究[3],李六億等[4]運用FMEA法指導感控,通過抓住關鍵風險事件來反映感控工作中的薄弱環節。鄧瓊等[5]利用FMEA,建立感染風險預警體系,對所有住院病例進行前瞻性實時監測,節省人力資源。甘泳江等[6]探討風險評估在外科感染控制中的應用,能夠發現醫院感染潛在主要風險,降低患者的醫院感染發生率。劉衛平等[7]研究發現運用FMEA 技術對降低呼吸機相關肺炎風險有效。眾多研究證實FMEA可以用于感染風險管理,疫情期間,利用FMEA技術有利于科學防控新冠肺炎院內感染的發生,有效指導醫院感染預防控制資源的合理配置,提升感染管理效能。
3.2 明確疫情防控重點科室及高危環節 本研究經風險評估分析發現,感染高風險科室分別為:ICU、血液科、神經內科、五官科、呼吸內科。由此明確疫情期間重點管控科室,以上部門存在高風險感染概率一方面是由新冠肺炎病毒本身特點決定,如ICU、呼吸內科、血液科等。ICU收治的患者病情重,導致醫務人員承擔著更多的治療與護理工作,因暴露而導致感染的概率也隨之增大;呼吸科收治大量的肺炎患者,如何做好新冠肺炎的早發現是院內感染防控的重點環節[8-9];血液科患者抵抗力極低,易發生感染[10]。另一方面則是科室本身存在感控薄弱點,如神經內科在督查中發現個人防護意識淡漠、消毒液配比濃度不達標等諸多不規范現象。在對臨床醫務人員及專職感控員進行高危風險因素調查時,醫務人員認為患者自身狀況與感染密切相關,而專職感控員更多的是認為環節方面是主要因素,這是醫務人員與專職感控員認識上的偏差,需通過不斷培訓進一步加強醫務人員的標準預防意識,提高新冠肺炎防控意識。雖存在偏差,但都認為防護用品穿脫不規范、手衛生依從率不高、患者免疫功能低下、發熱及特殊感染患者管理不到位(體溫監測、流調)、新冠肺炎疫情期間病房空氣及物表消毒不規范是醫院感染主要風險因素。從而明確了我院醫院感染管理重點環節,需利用質量管理工具,召集多部門聯合督查等措施,最大限度規避風險,達到質量持續改[11]。
3.3 多重防控體系筑牢感控防線 疫情發生以來,我院強化“精、準、細、嚴”的感控管理,提高院感工作的執行力。(1)反復修訂《新冠肺炎感染防控方案》,制訂感控方案、制度、流程、督查表及相關感控要求等50多項;(2)預檢分診前移、隔離病房與發熱門診分區管理、隔離病房安排兼職督導員、暫停高風險診療操作;(3)線上線下分層培訓,通過現場提問鞏固培訓效果,參照不同區域工作崗位個人防護專家共識[12],全院高風險科室進行防護用品穿脫培訓并考核;(4)實行非危重患者一床一陪護及來院患者口罩佩戴管理規定,并由紀檢部門定期督查通報,減少人員聚集;(5)職能部門下沉臨床一線,掛鉤人員密集門診部門,配合疏導、流調、軌跡碼查詢及佩戴口罩宣教等防控工作;(6)普通病房每周督查,對存在問題限期整改;(7)醫務人員每日健康上報,異常數據每日隨訪。通過一系列前瞻性、高標準措施的實施守住感染防控底線。

