丁苯酞對心源性腦梗死患者神經功能及血管內皮生長因子的影響#
朱亞蘭 吳湘軍 鄭海燕
(廣漢市人民醫院神經內科,四川 廣漢 618300)
腦梗死是最常見的一種腦卒中類型,由各種原因引發腦部血液供應障礙,進而造成局部腦組織缺血、缺氧性壞死,中樞神經系統產生不可逆性損傷,本病占全部卒中患者的70%~80%[1],已成為危害中老年人群健康的首要因素之一。腦梗死多發于具有栓子來源的基礎病,多由心房顫動等疾病引起。
心源性腦梗死占腦梗死患者的25%[2];相較于非心源性腦梗死,多表現出病情進展快、梗死范圍大、出血轉化風險及病死率高等特點,患者預后相對較差,通過盡早治療疏通血管、恢復腦部血流供給并逆轉神經功能尤為關鍵。
目前心源性腦梗死的治療方法有限,常規治療主要通過抗栓、溶栓、取栓等,存在一定臨床適應癥、治療時間窗的要求,盡管能取得顯著療效,但對腦神經功能的保護作用有限[3]。丁苯酞(Butylphthalide,NBP)是目前我國自主研發的一種抗腦缺血藥物,主要應用于治療急性腦梗死,輔助神經功能恢復并有益患者預后[4]。
相關報道顯示,與動脈粥樣硬化而導致的腦梗死相比,心源性腦梗死患者缺血區側支循環障礙更加嚴重。而NBP 能夠促進血管形成,重構缺血區微循環,促進腦功能的恢復[5]。
本研究為進一步探究NBP 的藥物作用機制,對NBP 對心源性腦梗死患者神經功能及血管內皮生長因子的作用進行進一步研究,以期為臨床應用提供指導。
1 資料與方法
1.1 研究對象
選取我院2019 年6 月到2021 年8 月收治的確診為心源性腦梗死患者172 例,按隨機數字表法將其分為NBP 治療組和對照組,每組患者各86例。納入標準:年齡50-80 歲;確診為心源性腦梗死[6],且經頭部CT 或MRI 證實,排除腦出血;起病時間在48 h 以內;發病前生活能力,即腦卒中評估量表(Modified Rankin Scale,mRS)[7]評分0 分;入院時神經功能缺損評分,即美國國立衛生研究院卒中量表(National Institute of Health stroke scale,NIHSS)[8]評分≤20 分;在研究開始前,患者或其法定代理人愿意參加本試驗,并簽署《知情同意書》。排除標準:存在嚴重肺、肝、腎功能不全;有血液病病史或出血傾向;既往對芹菜或恩必普有過敏史者。各組患者的年齡、性別等均無統計學差異(P>0.05),見表1。
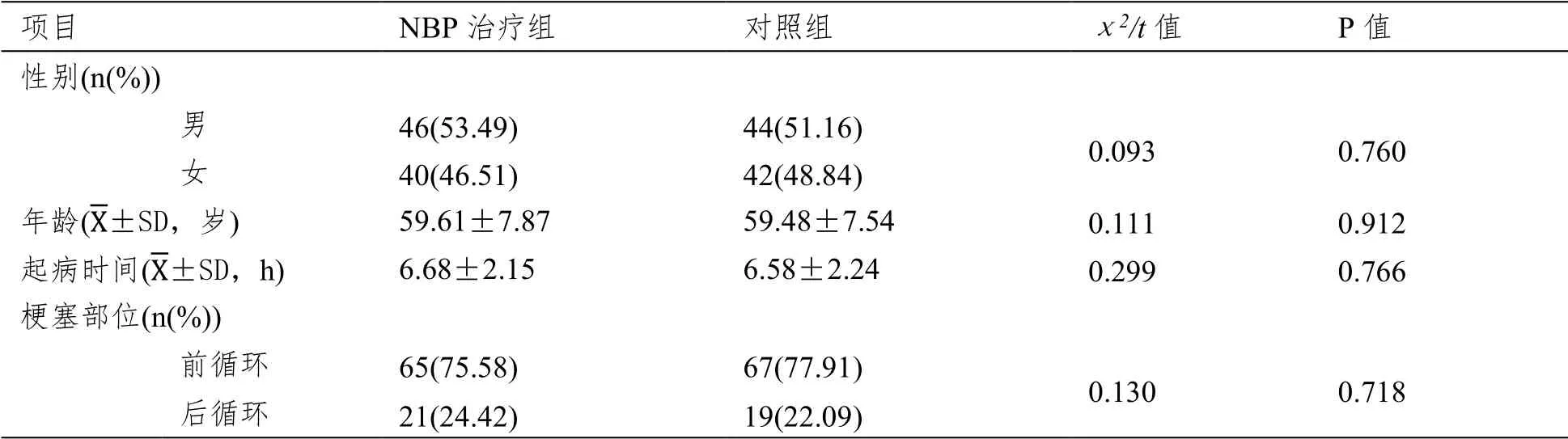
表1 研究對象一般情況比較(n=86)
1.2 方法
基于《中國急性缺血性腦卒中診治指南2018》[9],對照組患者接受常規治療,即時間窗內靜脈溶栓治療,抗血小板治療(單抗或雙抗),他汀降脂治療,起病24 h 內采取依達拉奉保護腦神經,有高血壓和糖尿病患者基于指南對癥行降壓治療和降血糖治療。患者癥狀緩解后開始早期床旁康復治療。治療期間合理防治并發癥。
NBP 治療組在對照組基礎上,加用丁苯酞氯化鈉注射液(石藥集團恩必普藥業有限公司,國藥準字H20100041,100 mL)靜脈滴注,100 mL·次-1,2 次·d1-,持續治療14 d。
1.3 觀察指標
1.3.1 血液學指標
所有患者均于入院時及治療后次日(第15 d)時使用抗凝管采集靜脈3 mL,于30 min 內在4℃下以3000 r·min-1 離心15 min,取上清液備用。采用酶聯免疫吸附法(試劑盒購自上海澤葉生物科技有限公司)檢測患者血清血管內皮生長因子(Vascular endothelial growth factor,VEGF)、B 型利鈉肽(B-type Natriuretic Peptide,BNP)水平,采用凝結法測定血漿纖維蛋白原(Plasma fibrinogen,Fbg)水平。
1.3.2 神經功能
所有入組的心源性腦梗死患者入院時及治療后次日(第15 d)采用NIHSS 量表進行神經功能缺損評分。NIHSS 量表包含11 項神經功能評估項目,總分為42 分,分數越高提示卒中越嚴重,以1~4 分為輕度卒中,5~15 分為中度卒中,16~20分為中~重度卒中,21~42 為重度卒中。該量表內部一致信度Cronbach α 系數為0.796,效度KM0統計量為0.769,信效度均屬良好。
1.3.3 功能預后評估
持續回訪患者3 m,于發病后3 m 期滿時采用mRS 量表評估生活能力。mRS 量表根據描述,將患者預后狀態分為6 個等級,按照完全無癥狀到重度殘疾依級賦予0~5 分。分數越高預后越差。該量表內部一致信度Cronbach's α 系數為0.942,內容效度為0.95,信效度均屬良好。
1.3.4 病死率比較
監測急性發作期心源性腦梗死組的疾病進展情況,于療程結束后,持續回訪心源性腦梗死組的全部患者3 m,比較NBP 治療組和對照組急性期及后期持續回訪3 m 期間,兩組之間病死率的差異。
1.3.5 藥物不良反應發生率
統計兩組患者治療14 d 期間出現的藥物不良反應,包括出血傾向、胃腸道反應、肝功能損傷及皮疹等情況,比較心源性腦梗死的兩組患者治療期間藥物不良反應發生率。
1.4 統計學方法
所有數據采用SPSS20.0 統計軟件包處理。計量資料以均數±標準差(X± SD)表示,采用t檢驗;計數資料以例或率(n(%))表示,采用χ2檢驗;取P<0.05 為差異有統計學意義。
2 結果
2.1 丁苯酞治療可改善心源性腦梗死患者神經功能和功能預后
與治療前相比,治療后次日兩組NIHSS 評分均明顯降低(P<0.05),其中NBP 治療組更為顯著(P<0.05);且發病后3 m NBP 治療組mRS 評分明顯低于對照組(P<0.05);兩組藥物不良反應發生率比較無統計學差異(P<0.05),見表2。
2.2 丁苯酞治療改善血液學指標
與治療前相比,治療后次日兩組患者BNP、Fbg、NIHSS 評分均明顯降低(P<0.05),其中NBP治療組更為顯著(P<0.05);與治療前相比,治療后次日兩組VEGF 水平均明顯增加(P<0.05),其中NBP 治療組更為顯著(P<0.05),見表3。
表2 患者NIHSS 評分、mRS 評分比較(±SD,n=86)

表2 患者NIHSS 評分、mRS 評分比較(±SD,n=86)
注:與同組治療前相比,#P<0.05;與對照組相比,*P<0.05。
組別 NIHSS 評分 mRS 評分治療前 治療后次日 治療前 發病后3 m NBP 治療組 14.97±0.75 7.89±2.49#* —— 1.54±0.54*對照組 14.91±0.84 9.45±2.64# —— 2.36±0.47
表3 血液學指標比較(±SD,n=86)
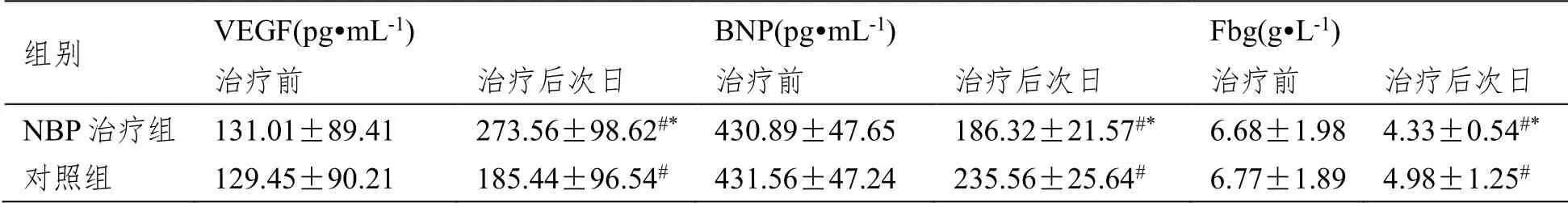
表3 血液學指標比較(±SD,n=86)
注:與治療前相比,#P<0.05;與對照組相比,*P<0.05。
組別 VEGF(pg·mL-1) BNP(pg·mL-1) Fbg(g·L-1)治療前 治療后次日 治療前 治療后次日 治療前 治療后次日NBP 治療組 131.01±89.41 273.56±98.62#* 430.89±47.65 186.32±21.57#* 6.68±1.98 4.33±0.54#*對照組 129.45±90.21 185.44±96.54# 431.56±47.24 235.56±25.64# 6.77±1.89 4.98±1.25#
2.3 丁苯酞治療可明顯降低病死率
兩組患者在治療14 d 期間,均未出現病死患者。治療后回訪3 m 周期內,NBP 治療組于第3 m 內出現4 例(4.65%)病死患者,對照組于回訪3 m 內陸續出現13 例(15.12%)例病死患者。NBP治療組總體病死率明顯低于對照組,差異有統計學意義(χ2=5.287,P=0.021)。
2.4 丁苯酞治療不增加藥物不良反應
兩組治療14 d 期間內均未出現出血傾向,NBP 治療組出現1 例(1.16%)胃腸道反應,對照組未出現其他藥物不良反應。對比兩組患者總體藥物不良反應發生率未見統計學差異(χ2=0.000,P=1.000)。
3 討論
心源性腦梗死是指由于來自心臟或主動脈弓處的血栓經循環堵塞腦部動脈引起腦供血突然中斷,導致患者腦組織出現缺血、缺氧壞死的一類疾病[10]。心源性腦梗死主要見于房顫,目前主要的治療方式為溶栓治療,但因溶栓治療存在適應癥和治療時間窗,有一定限制性,部分患者因錯過時間窗或適應癥局限,導致治療方案受限。
NBP 是我國自主研發的首個缺血性腦卒中多靶點、多環節的創新藥物,可有效減小急性腦梗死引起的腦損傷,具有較強的抵抗腦缺血的相關作用[11]。本次研究發現NBP 治療組患者治療后NIHSS 評分顯著低于對照組,腦梗死癥狀改善更明顯,考慮與NBP 能夠改善腦部代謝、優化微循環、抵抗腦部缺血缺氧損傷,并能通過增加腦內蛋白質與神經營養因子的合成從而減少神經細胞凋亡,促進神經元功能恢復[12]。
生理狀態下VEGF 水平較低,發生腦梗死后,通過激活VEGF/VEGFR 受體保護神經元、建立腦梗死后側支循環、減少腦損傷[13-14]。研究提示BNP 可用于心源性腦梗死的鑒別診斷,其機制可能為心源性腦梗死發生后增加心室負荷,誘使患者發生充血性心力衰竭,進而導致BNP 水平升高[15-16]。Fbg 是一類糖基化蛋白,在血管內皮受損時,會因誘導凝血而出現明顯上升,與各類血栓疾病診斷密切關聯[17-18]。本次研究中發現,NBP治療組的VEGF 水平高于對照組,且BNP、Fbg水平低于對照組,說明NBP 治療能夠促進VEGF效應,誘導腦部血管生成,構建側支循環,促進腦組織恢復,并減少腦組織損傷,保護腦細胞。筆者認為這可能與NBP 可通過降低花生四烯酸(Arachidonic acid,AA)水平、使血管內皮一氧化氮(Nitric Oxide,NO)和前列腺素 I2(Prostaglandin I2,PGI2)升高,抑制自由基增加等作用相關[19]。
本次研究療程結束后NBP 治療組的mRS 評分小于對照組,且在回訪3 m 中,NBP 治療組病死率低于對照組,說明NBP 治療可有效改善患者預后情況、減少患者病死率[20]。對比兩組治療期間的藥物不良反應發生率無統計學差異,進一步表明使用NBP 治療心源性腦梗死患者不增加用藥風險。
本次研究為單中心研究,納入樣本量及患者疾病類型有局限性,后期可考慮通過聯合多家單位,細化心源性梗死類型,進行多中心多樣本研究,以期取得更客觀可靠的研究成果。
綜上所述,NBP 治療心源性腦梗死,提升患者VEGF 水平,有效改善神經功能減輕腦梗死癥狀,降低病死率,患者預后情況更優,且不增加用藥風險。

