sST2 聯合抑郁障礙在心力衰竭患者中的預后價值
何航宇 陳文明 廖偉亮
(化州市人民醫院,廣東 化州 525100)
心力衰竭(heart failure,HF)是因心肌收縮力下降引起的心泵血量降低的一種嚴重階段心血管疾病臨床綜合征[1]。現階段患者因心衰導致的死傷率仍十分嚴重。臨床研究表明,HF 患者多伴有抑郁障礙,且患者的抑郁障礙越嚴重,將導致其生活質量降低、住院率及死亡率上升[2]。有研究表明,抑郁障礙是發生心臟病的危險因素,其影響著HF 的進程及預后。2018《中國心力衰竭診斷和治療指南》[3]指出,生物標志物檢測有利于評估HF 患者預后。在發現的新型心臟標志物中,可溶性腫瘤發生抑制蛋白2(sST2)與心室重構、心肌纖維化及心肌功能障礙密切相關,高水平的sST2 容易造成心衰患者死亡[4]。另外因抑郁癥與HF 均具有免疫功能紊亂,由此提示sST2 在兩者共病中具有一定的作用。因此本文旨在探討sST2 聯合抑郁障礙在HF 患者中的預后價值,為檢測疾發生、發展提供參考依據。具體報道如下。
1 資料與方法
1.1 一般資料
將2020年2月至2022年2月我院診治的132例HF 患者作為研究對象。患者按照醫院抑郁自評量表(HADS-D)及漢密爾頓抑郁量表(HAMD)得分情況分為HADS-D≥8 且HAMD≥8 分觀察組(抑郁障礙心力衰竭組)56例,HADS-D<8 或HAMD<8分對照組(無抑郁障礙心力衰竭組)76例。本研究已經我院倫理委員會核準,所有入組對象均簽署知情同意書。
納入標準:(1)年齡>18 歲;(2)具有典型 HF 癥狀者;(3)左室射血分數在 40%及以內;(4)NYHA分級為II-IV 級者且抗心衰治療≥3 個月。
排除標準:(1)具有明顯心律失常、先天性心臟病、心臟瓣膜病等疾病;(2)伴有惡性腫瘤、血液病及肝腎功能嚴重不全患者;(3)存在意識不清、語言交流困難者;(4)臨床資料不完整。
1.2 方 法
患者入院后 48h 內均依據醫院焦慮抑郁量表(HADS)、漢密爾頓焦慮量表(HAMA)漢密爾頓抑郁量表-17 項(HAMD-17)及明尼蘇達HF 生活質量量表(MLHFQ)評估患者的抑郁和焦慮癥狀及生活質量。
采取3mL 患者入院12h 內的空腹靜脈血,并于1h 內分離血清然后-80℃保存待測。采用化學發光檢測sST2、BNP,試劑均由北京利德曼生化公司提供,并嚴格按照說明書操作進行。同時采用改良的Simpson 方法對患者左室射血分數進行檢測。
對所有出院患者追蹤1年,并每3 個月門診或電話進行隨訪,觀察并統計全因死亡或因心衰再次住院發生率。
1.3 觀察指標
1.3.1 兩組患者臨床變量指標對比 觀察并統計兩組患者心衰病因、左室射血分數、腎小球濾過率、四碘甲狀腺原氨酸(FT4)、促甲狀腺素(TSH)、體質指數(BIM)、NYHA 分級 IV 級發生率、雙心室擴大率、全心衰率、利尿劑使用率sST2、N-末端腦鈉素前體(NT-proBNP)、Ghrelin 及三碘甲狀腺原氨酸(FT3)MLHFQ、HAMAHADS 得分情況。
1.3.2 單因素積及多因素分析生物標志物與抑郁障礙間的關系 分析采用Pearson 相關、二元Logistic回歸分析單因素積及多因素生物標志物與抑郁障礙間的關系。
1.3.3 終點事件發生追蹤分析 隨訪1年后,觀察并統計兩組患者全因死亡及因心衰再入院發生率;死亡或再入院患者 NT-proBNP、sST2 及Ghrelin 水平。
1.4 統計學方法
采用SPSS26.0 對本研究的數據進行分析,計數資料用n(%)表示,采用 χ2檢驗;計量資料用表示,采用t檢驗比較,log 轉換后分析 HADS、HAMA、Ghrelin、NT-proBNP 及 sST2。Pearson 相關分析和二元 Logistic 回歸評估評估患者 sST2 與抑郁障礙間的關系。當P<0.05 時,差異有統計學意義。
2 結 果
2.1 兩組一般資料比較
兩組患者性別、年齡一般資料相比,差異無統計學意義(P>0.05)。見表 1。
表1 兩組患者一般資料對比[n(%)/]
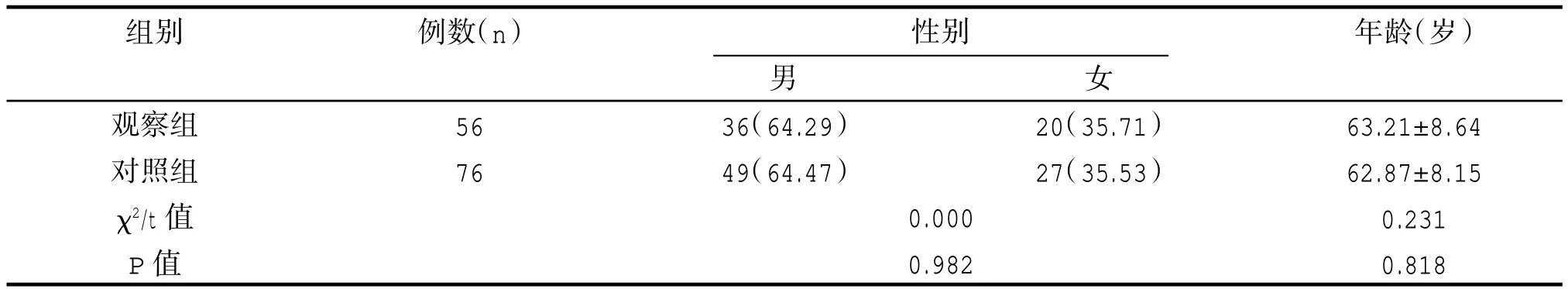
表1 兩組患者一般資料對比[n(%)/]
組別例數(n) 性別年齡(歲)男女觀察組對照組χ2/t 值P 值56 76 36(64.29)49(64.47)20(35.71)27(35.53)0.000 0.982 63.21±8.64 62.87±8.15 0.231 0.818
2.2 兩組患者臨床變量指標對比
與無抑郁障礙心力衰竭組患者相比,抑郁障礙心力衰竭組患者心衰病因、左室射血分數、腎小球濾過率、FT4 及 TSH,差異無統計學意義(P>0.05);BMI較低,NYHA 分級IV 級發生率、雙心室擴大率、全心衰率及利尿劑使用率均顯著較高,sST2 及NT-proBNP 水平較高,Ghrelin 及 FT3 水平較低,明尼蘇達HF 生活質量量表(MLHFQ)、漢密爾頓焦慮量表(HAMA)及醫院焦慮抑郁量表(HADS)得分均較高,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者臨床變量指標對比 [n(%)/]
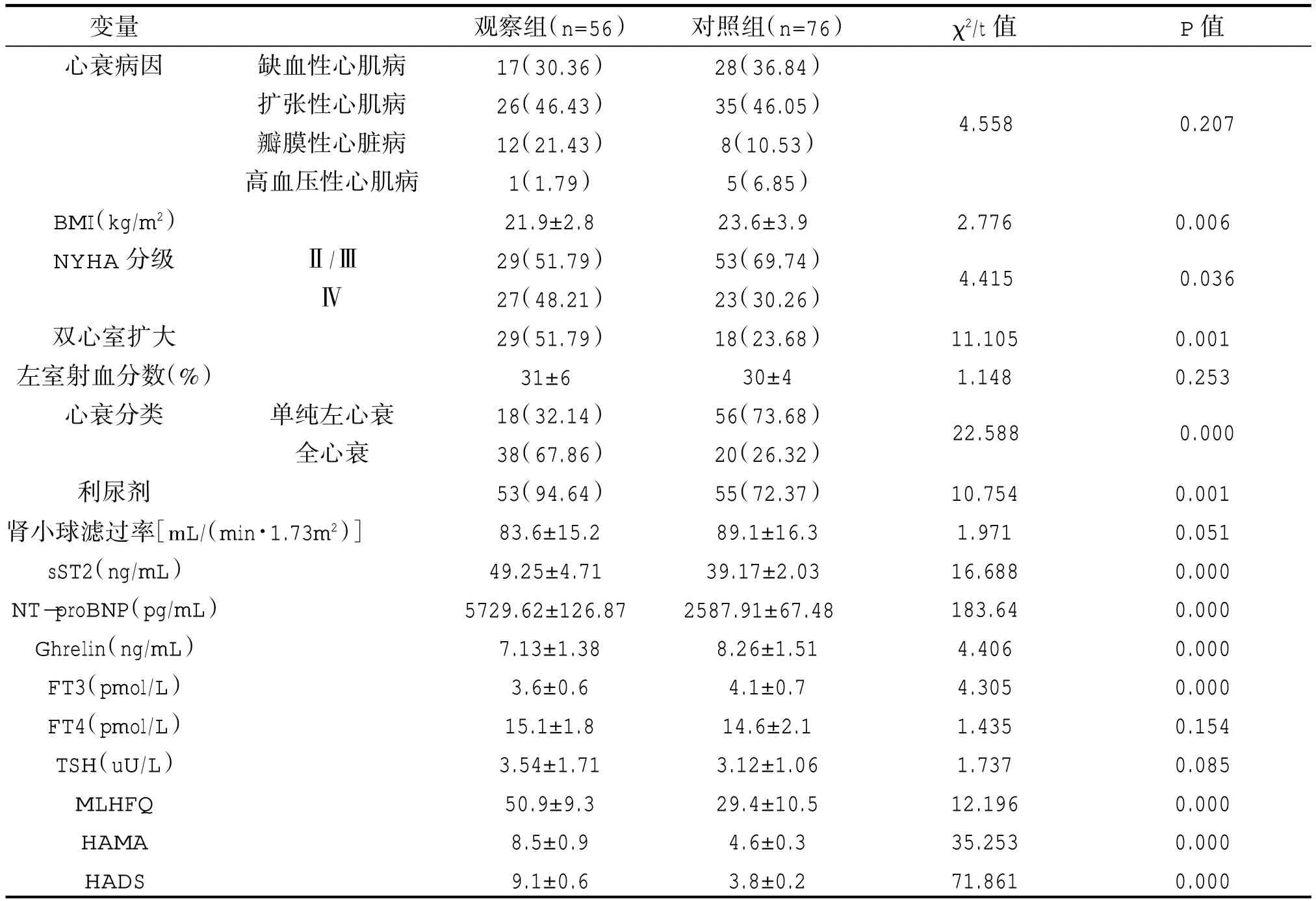
表2 兩組患者臨床變量指標對比 [n(%)/]
變量心衰病因χ2/t 值P 值缺血性心肌病擴張性心肌病瓣膜性心臟病高血壓性心肌病4.558 0.207 BMI(kg/m2)NYHA 分級2.7760.006Ⅱ/ⅢⅣ4.415 0.036雙心室擴大左室射血分數(%)心衰分類11.105 1.148 0.001 0.253單純左心衰全心衰22.588 0.000利尿劑腎小球濾過率[mL/(min·1.73m2)]sST2(ng/mL)NT-proBNP(pg/mL)Ghrelin(ng/mL)FT3(pmol/L)FT4(pmol/L)TSH(uU/L)MLHFQ HAMA HADS觀察組(n=56)17(30.36)26(46.43)12(21.43)1(1.79)21.9±2.8 29(51.79)27(48.21)29(51.79)31±6 18(32.14)38(67.86)53(94.64)83.6±15.2 49.25±4.71 5729.62±126.87 7.13±1.38 3.6±0.6 15.1±1.8 3.54±1.71 50.9±9.3 8.5±0.9 9.1±0.6對照組(n=76)28(36.84)35(46.05)8(10.53)5(6.85)23.6±3.9 53(69.74)23(30.26)18(23.68)30±4 56(73.68)20(26.32)55(72.37)89.1±16.3 39.17±2.03 2587.91±67.48 8.26±1.51 4.1±0.7 14.6±2.1 3.12±1.06 29.4±10.5 4.6±0.3 3.8±0.2 10.754 1.971 16.688 183.64 4.406 4.305 1.435 1.737 12.196 35.253 71.861 0.001 0.051 0.000 0.000 0.000 0.000 0.154 0.085 0.000 0.000 0.000
2.3 單因素積及多因素分析生物標志物與抑郁障礙間的關系
Pearson 相關分析表明 NT-proBNP 及 sST2 與抑郁障礙呈現正相關,Ghrelin 與抑郁障礙為負相關。多元Logistic 回歸分析表明NT-proBNP 及sST2與抑郁障礙獨立相關。見表3。
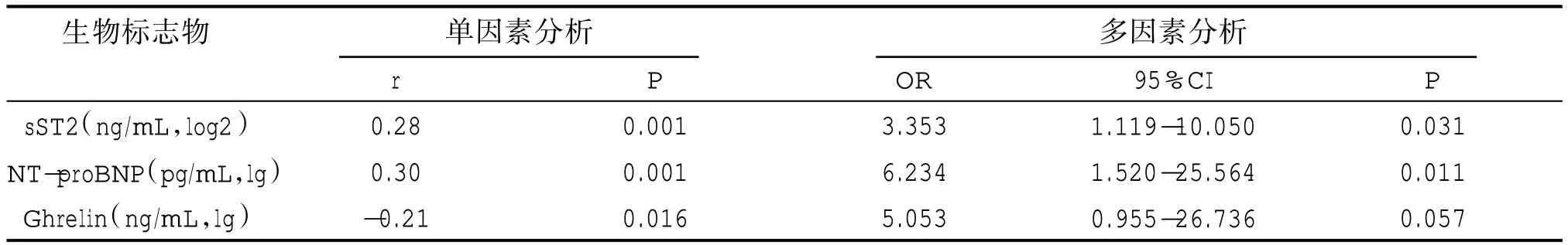
表3 單因素積及多因素分析生物標志物與抑郁障礙間的關系
2.4 終點事件發生追蹤分析
隨訪1年后,抑郁障礙心力衰竭組全因死亡及因心衰再入院發生率均顯著高于無抑郁障礙心力衰竭組,差異有統計學意義(P<0.05)。死亡或再入院患者NT-proBNP 及sST2 水平均高于無不良事件發生患者,差異有統計學意義(P<0.05);Ghrelin 無顯著差異,差異無統計學意義(P>0.05)。見表 4、表5。

表4 終點事件發生追蹤分析[n(%)]
表5 死亡或再入院患者與無不良事件發生患者NT-proBNP 及SST2 水平比較()
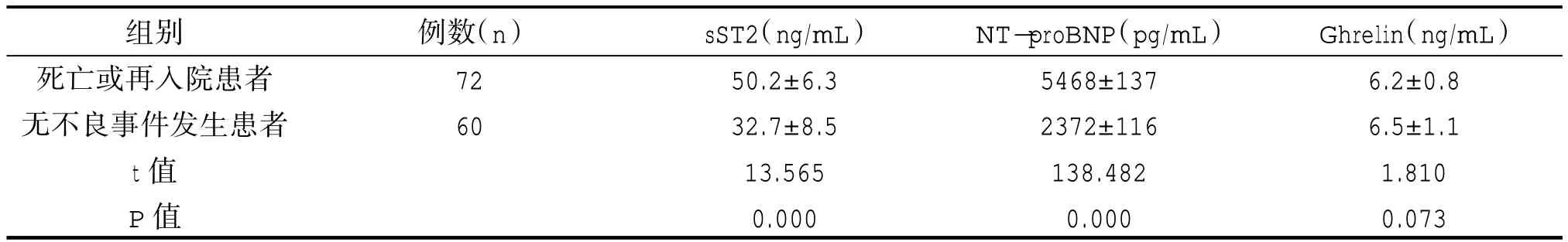
表5 死亡或再入院患者與無不良事件發生患者NT-proBNP 及SST2 水平比較()
組別死亡或再入院患者無不良事件發生患者t 值P 值例數(n)72 60 sST2(ng/mL)50.2±6.3 32.7±8.5 13.565 0.000 NT-proBNP(pg/mL)5468±137 2372±116 138.482 0.000 Ghrelin(ng/mL)6.2±0.8 6.5±1.1 1.810 0.073
3 討 論
HF 為多原因造成的機體心臟泵血功能降低,心排血量不足,進而使全身組織基本代謝得不到滿足的綜合征,患者在臨床上主要有活動受限、呼吸困難、體液潴留等表現[5]。目前現有的與心衰相關的重要通信傳導通路尚不能明確解釋心衰發生的病理生理機制。
臨床研究表明抑郁障礙為HF 的一種常見并發癥,其可增高患者的病死率。Ghrelin 為生長激素促泌素受體(GHS-R)的內源性配體,且兩者主要分布于中樞神經系統中的海馬、下丘腦等區域,該區域與情緒密切相關[6]。有研究表明,心衰患者的Ghrelin水平常低于正常人群,其可對心衰的能量代謝產生影響[7]。本研究結果亦表明觀察組Ghrelin 水平低于對照組。除此之外有眾多研究[8-10]表明,抑郁障礙組患者的HADS、HAMA 及 MLHFQ 評分均高于無抑郁障礙患者,與本研究結果相一致。此外本研究結果表明抑郁障礙組患者的全因死亡及心衰再入院率均高于無抑郁障礙組患者,提示抑郁障礙為影響心衰患者的重要危險因素。
ST2 屬于一種白細胞介素,在機體體內的免疫及炎癥反應中起重要作用,其主要有分泌型ST2(sST2)及跨膜型 ST2(ST2L)兩種,IL-33 為功能性配體。一旦刺激到機體心肌細胞時,將會增加IL-33、sST2 及 ST2L 的分泌,其中 IL-33 與 ST2L 結合將會起到抗纖維化及抗心肌肥大的作用,另外sST2搶先與IL-33 結合將降低ST2L/IL-33 對心血管系統的保護作用[11]。當機體缺氧時,心肌細胞凋亡將降低IL-33,使心肌細胞收縮功能受到影響,心肌重構加重,因sST2 的存在使IL-33 與ST2L 結合受阻,進而導致心臟保護功能降低[12]。所以,sST2 水平的升高可一定程度上促進心血管疾病的發生。
蔡玉嬋學者研究表明,慢性HF 患者的sST2 水平均高于心功能正常者,且HF 患者的sST2 水平升高射血分數及心功能均降低[13]。閆靜學者研究結果證實,在評估HF 患者的預后中sST2 升高可作為預測其預后的不良因子;且患者sST2 升高,將增加復合心血管事件、全因死亡的發生風險[14]。另外sST2能夠更好地預測射血分數減低型患者。本研究結果亦顯示觀察組患者的sST2 水平高于對照組;死亡或再入院患者sST2 水平均高于無不良事件發生患者。上述結論提示sST2 水平可評估心衰患者的嚴重程度。
綜上所述,sST2 聯合抑郁障礙將提高HF 患者預后預測能力,對疾病的發生、發展及預后意義重大。

