阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)患者應用細節管理對多導睡眠監測成功率的影響
趙瑩瑩
(蚌埠市第三人民醫院,蚌埠,233000)
阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)是臨床的常見疾病之一,該疾病由多種因素相互作用形成,可導致呼吸暫停、低通氣以及睡眠中斷等各種問題,且這些癥狀可在患者睡眠期間反復出現,對患者的睡眠質量、身體狀況以及性格均有嚴重影響。目前,流行病學調查數據顯示,我國中老年OSAHS發病率約為4%,且患有OSAHS后高血壓發病率是健康群體的1.37倍,夜間猝死發病率是健康人群的2.61倍,中風與腦梗死發病率是健康群體的3.3倍,形勢十分嚴峻[1]。多導睡眠監測是當前診斷OSAHS的主要手段,其通過對患者夜間連續呼吸、動脈血氧飽和度、心電圖、腦電圖以及心率等指標的監測,了解患者呼吸有無停滯以及停滯時間、次數等具體情況,結合血氧飽和度分析呼吸停滯對患者身體健康的影響,但其極易因患者睡眠質量較差而導致監測失敗[2]。因此,加強對OSAHS患者的護理管理非常重要,但常規護理缺少對細節質量的把控,易隱藏不同程度風險,影響監測效果。細節管理是現代護理學的重要組成部分,目前在國內臨床多個領域均有所開展。本研究選取68例OSAHS患者觀察細節管理的效果。現報道如下。
1 資料與方法
1.1 一般資料 選取2018年10月至2021年1月蚌埠市第三人民醫院接受多導睡眠監測的OSAHS患者68例作為研究對象,隨機分為觀察組和對照組,每組34例。對照組中男20例,女14例;年齡24~63歲,平均年齡(46.29±5.81)歲;觀察組中男18例,女16例;年齡25~64歲,平均年齡(45.97±6.03)歲。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 1)符合OSAHS診斷標準的患者;2)年齡20~65歲的患者;3)對本研究知情同意的患者。
1.3 排除標準 1)合并嚴重內科疾病或精神疾病的患者;2)既往有嚴重腦外傷史或重大手術史的患者;3)孕婦、哺乳期患者。
1.4 護理方法 1)對照組采用常規護理管理,包括做好監測前的評估工作,監測期間妥善安裝導聯,密切監測患者病情;監測后將儀器設備放回原位。2)觀察組開展細節護理,包括:監測前:a.環境管理。監測室配備一次性用具,如一次性拖鞋等,加設遮光窗簾、床頭呼叫鈴等用品,并提前備齊急救設備及物品以應對突發情況;設置單人病房,在墻壁增加隔音設備,調節病房內溫度至18~20 ℃、濕度為50%~60%;保持病房內環境整潔、干燥、舒適,在監測前帶領患者熟悉病房環境以及各項功能設施;在病房內準備好急救物品,應對突發情況。b.交談時耐心,溫柔。及時解答患者提出的問題,并引導其熟悉周圍環境及設施等。詳細了解患者既往病史、家族遺傳病史、系統性疾病史,檢查患者的口腔頜面,準確記錄患者血壓、體質量、身高、頸圍、腹圍等基本信息,評估病情程度,掌握其心理特點以及存在的入睡困難、睡眠時間短等問題。c.心理認知上,主動與患者交流,保持情緒穩定。通過面對面交流、播放短視頻、分發知識教育手冊等方式,為患者科普OSAHS的相關知識及助眠方法;禁止患者服用安眠藥、咖啡、酒類等,睡覺前除去身上的金屬物品、關閉手機。監測時:a.儀器管理。進行多導睡眠監測系統登記,對儀器使用前后、維護前后的具體時間、具體事項進行登記,定期與專業人員溝通,對儀器性能進行檢查,及時發現功能上存在的問題,確保正常使用。b.使用蘸有適量生理鹽水的棉簽清潔電極放置區的皮膚,使用胸腹帶時應詢問患者的舒適情況。采用膠布固定血氧飽和度探頭在患者左手指與前臂處,避免纏繞過緊影響血液流動和過松導致睡覺期間脫落;減輕皮膚刺激,還需給予防敏3M膠布固定;采用生理鹽水清潔口鼻內分泌物,連接口鼻氣流導聯,調整空調吹風方向,避免傳感器以空調風為信號,用膠布在鼻翼兩側固定導聯。妥善固定儀器導線,并盡量往一個方向擺放;連接后檢查是否有遺漏事項,進行生物定標,觀察連接號信號源是否正確和信號質量情況,若出現異常應及時調試;同時增加巡視頻次,若有異常及時告知醫師。c.異常信號判讀與處理。識別異常信號是確保監測系統有效運行的關鍵,提高巡視頻次,觀察顯示器上各項指標變化,及時發現其中異常信號并作出有效處理。常見異常如下:電極脫落,波形顯示為直線或缺失,及時查找脫落電極,分析脫落原因,采取補救措施并加強預防;電極阻抗較大或存在干擾,波形有明顯的增益過高、線條黑粗表現,可能與皮膚存在臟污、油脂有關,也可能與患者未關閉手機有關,應逐一檢查;若患者始終未能進入睡眠狀態,則應與其進行溝通,了解其未能入睡的原因,必要時可提供安慰劑維生素幫助其進入睡眠狀態;患者長時間憋氣導致血氧飽和度低于80%時,需及時喚醒患者,避免發生窒息。監測后:分類回收各用品,及時消毒,同時定期召開科內會議,討論影響監測成功率的相關因素,并積極改進。
1.5 觀察指標 1)觀察2組患者多導睡眠監測成功率。睡眠監測成功:患者可正常入睡,未見明顯的緊張情緒,且在限定時間內能夠完整收集各項監測信息。2)觀察2組患者情緒狀況。采用焦慮自評量表(Self-rating Anxiety Scale,SAS)[3]評估情緒狀態,該量表總分80分,≤20分表示無焦慮,>20分且≤40分說明有輕微焦慮,>40分且≤60分說明有中度焦慮,>60分說明有重度焦慮。3)觀察2組患者的生命質量。采用睡眠呼吸暫停生命質量指數(Sleep Apnea Quality of Life Index,SAQLI)[4]量表評估患者的生命質量,該量表包括情感功能、癥狀等4個維度,1分表示最大損害,7分表示無損害,分值越高表示患者的生命質量越高。4)觀察管理后口鼻氣流停滯發生頻率、打鼾發生頻率、血氧飽和度等指標。

2 結果
2.1 2組患者多導睡眠監測成功率 觀察組有34例多導睡眠監測成功,成功率為100.0%,對照組的監測成功率為82.352%(28例),2組比較差異有統計學意義(χ2=6.58,P=0.01)。
2.2 2組患者管理前后SAS評分比較 管理前,2組患者SAS評分比較,差異無統計學意義(P>0.05);管理后,2組患者SAS評分均降低,觀察組SAS量表評分低于對照組,2組比較差異有統計學意義(P<0.05)。見表1。
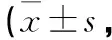
表1 2組患者管理前后SAS評分比較分)
2.3 2組患者管理前后SAQLI評分比較 管理前,2組SAQLI量表各維度(情感功能、癥狀等)評分比較,差異均無統計學意義(均P>0.05);管理后,2組患者SAQLI量表各維度(情感功能、癥狀等)評分均上升,觀察組SAQLI量表各維度(情感功能、癥狀等)評分均高于對照組,2組比較差異均有統計學意義(均P<0.05)。見表2。
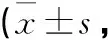
表2 2組患者管理前后SAQLI評分比較分)
2.4 2組患者管理后相關癥狀發生率和血氧飽和度比較 管理后,觀察組口鼻氣流停滯發生頻率、打鼾發生頻率均低于對照組,血氧飽和度高于對照組,2組比較差異均有統計學意義(均P<0.05)。見表3。
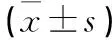
表3 2組患者管理后相關癥狀發生率和血氧飽和度比較
3 討論
OSAHS是發生在人體睡眠階段的一種呼吸暫停、通氣障礙現象,除了可增加冠心病、肺動脈高壓等并發癥的發生風險外,還具有一定的致命性。OSAHS的發病機制是上氣道阻塞或狹窄,實則為上氣道塌陷伴有呼吸中樞神經調節因素障礙,與扁桃體肥大、顳下頜關節強直、軟腭過長、下頜后縮畸形等因素相關,臨床表現為打鼾、白天乏力嗜睡、夜尿增多、睡眠中發生呼吸暫停、脾氣暴躁、智力減退、性功能減退等,對患者健康有嚴重危害。因此,爭取對OSAHS盡早治療和處理,顯得尤為重要[5-6]。多導睡眠監測在該病的臨床診療與病情評估方面發揮了重要作用,但任何環節管理不到位,均可能對原始數據的采集造成干擾,進而降低監測成功率[7]。因此,嚴密監測OSAHS患者的基礎體征對及時發現和盡早處理尤為重要。
細節管理是基于常規護理管理提出的一種新型服務策略,始終秉承“以人為本”的理念,致力于為患者提供全面且細致的服務和指導。研究認為,多導睡眠監測期間引入細節管理介入干預可保障監測工作的順利進行,提高監測成功率[8]。本研究圍繞OSAHS患者接受多導睡眠監測前、監測過程及監測后3個階段開展細節管理,研究結果顯示,觀察組管理后的多導睡眠監測成功率顯著提升,同時SAS及SAQLI量表測評結果、臨床癥狀發生頻率、血氧飽和度較對照組也均有明顯的改善(均P<0.05)。細節護理能夠減少各種不良因素的刺激,使患者有一個良好的睡眠環境,其中的心理認知措施還可加強患者思想層面的配合,減輕其情緒負擔,有效避免了焦躁情緒導致的監測失敗現象。并且從對環境、與患者交流、患者認知、監測中增強對儀器細節的管理與調整減少患者的不舒適性,也體現了管理服務的專業化與有效化,真正做到從患者所需出發,排除影響監測順利進行、影響患者舒適與睡眠的干擾因素,從而取得理想效果。
本研究結果與其他研究結果一致,在葉惠玲等[9]的研究中,納入80例OSAHS患者作為研究樣本,隨機分為對照組和觀察組,每組40例,均接受多導睡眠監測。對照組接受常規護理,觀察組接受常規護理聯合細節護理,比較2組的護理效果。觀察組多導睡眠監測成功率為100%,對照組僅為80%,且對照組護理滿意度、舒適度均低于對照組,差異有統計學意義(P<0.05)。因此,細節護理的實施在OSAHS患者的臨床護理上應用價值更高,可提高多導睡眠監測成功率,確保護理服務的舒適,獲得患者更高的滿意度,值得臨床推廣應用。
綜上所述,將細節管理理念引入OSAHS患者的多導睡眠監測工作中,能夠更好地改善患者的情緒狀況與臨床癥狀,提高監測成功率,同時對于其生命質量的提升也發揮了有利作用。

