艾司唑侖聯(lián)合護(hù)理干預(yù)對(duì)老年高血壓睡眠障礙患者的影響
張奇志 羅偉華 曾建華 陳寧
(東莞市水鄉(xiāng)中心醫(yī)院內(nèi)一科,東莞,523142)
近年來,隨著生活水平的不斷提高,老年高血壓的發(fā)病率也逐年升高,并成為一種常見的威脅老年生命質(zhì)量的高發(fā)疾病[1]。睡眠障礙是高血壓常見的并發(fā)癥之一,而老年高血壓患者發(fā)生頻率更高,原因與老年患者身體功能減退、高血壓久治不愈、神經(jīng)敏感性增加等相關(guān),老年高血壓伴睡眠障礙患者臨床出現(xiàn)急性心腦血管疾病的概率更高,且年齡越大睡眠障礙發(fā)病率越高,嚴(yán)重影響患者的生命健康[2-3]。本研究選取110例老年高血壓患者伴睡眠障礙患者作為研究對(duì)象,初步研究了艾司唑侖聯(lián)合護(hù)理干預(yù)對(duì)老年高血壓伴睡眠障礙患者的臨床效果,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 選取2021年2月至9月東莞市水鄉(xiāng)中心醫(yī)院診治的老年高血壓伴睡眠障礙患者110例作為研究對(duì)象,隨機(jī)分為對(duì)照組和觀察組,每組55例。對(duì)照組中男31例,女24例;年齡62~82歲,平均年齡(70.5±4.6)歲;1級(jí)高血壓28例,2級(jí)高血壓27例;病程1.5~10年,平均病程(4.6±1.2)年;睡眠障礙時(shí)間2~10年,平均時(shí)間(4.3±1.3)年。觀察組中男30例,女25例;年齡61~80歲,平均年齡(70.1±4.8)歲;1級(jí)高血壓29例,2級(jí)高血壓26例;病程1.8~11年,平均病程(4.8±1.3)年;睡眠障礙時(shí)間2~11年,平均時(shí)間(4.5±1.4)年。一般資料經(jīng)統(tǒng)計(jì)學(xué)分析,差異無統(tǒng)計(jì)學(xué)意義(P<0.05),具有可比性。
1.2 治療方法 2組患者均采用常規(guī)口服硝苯地平控釋片(上海現(xiàn)代制藥股份有限公司,國藥準(zhǔn)字H20000079)治療,30 mg/次,1次/d,根據(jù)患者情況實(shí)時(shí)調(diào)整用量,并給予其飲食及睡眠指導(dǎo)。此外,同時(shí)給予2組患者抗精神藥物艾司唑侖(廣東南國藥業(yè)有限公司,國藥準(zhǔn)字H44022484)治療,1 mg/次,1次/d,睡前溫水送服。2組患者均連續(xù)治療21 d。
1.3 護(hù)理方法 對(duì)照組患者給予飲食引導(dǎo)、心理疏導(dǎo)、日常護(hù)理和用藥指導(dǎo)等常規(guī)護(hù)理。觀察組在對(duì)照組基礎(chǔ)上給予綜合護(hù)理干預(yù):1)根據(jù)患者個(gè)體差異制定個(gè)性化作息制度,保持安靜的入睡環(huán)境,形成良好睡眠習(xí)慣,同時(shí)注重勞逸結(jié)合。2)制定切實(shí)有效的規(guī)章制度,19點(diǎn)后禁止在走廊、病房等場所內(nèi)走動(dòng),嚴(yán)禁大聲喧嘩,關(guān)閉噪聲大的儀器,積極為患者創(chuàng)造私人空間,使其身心放松,快速入睡。3)睡眠環(huán)境溫度控制在24~28 ℃,定時(shí)通風(fēng)換氣,保持空氣新鮮,避免陽光直射。4)醫(yī)生、護(hù)士問診及檢查工作應(yīng)在白天進(jìn)行,給打鼾患者安排單間,減少覺醒次數(shù)。5)制定科學(xué)飲食規(guī)劃,定時(shí)定量進(jìn)食,少食辛辣食物,以清淡、營養(yǎng)均衡為主,禁忌濃茶、咖啡,禁煙限酒,積極參加體育鍛煉,減少睡前的飲水量,減少起夜次數(shù)。6)進(jìn)行健康知識(shí)普及,幫助患者及其家人了解高血壓發(fā)病機(jī)制及護(hù)理方式;定期與患者及其家屬溝通,關(guān)注患者心理健康,及時(shí)疏解其緊張、焦慮情緒。
1.4 觀察指標(biāo) 1)觀察2組患者的治療效果。療效評(píng)價(jià)標(biāo)準(zhǔn):無效:失眠和覺醒次數(shù)無改善或加重,血壓水平無改善;有效:失眠和覺醒明顯減少,睡眠時(shí)間>3 h,血壓水平明顯改善;治愈:睡眠障礙癥狀完全消失,血壓水平恢復(fù)正常。總有效率=(有效+治愈)例數(shù)/總例數(shù)×100%。2)利用血壓監(jiān)測儀測定2組患者晨起時(shí)收縮壓(Systolic Blood Pressure,SBP)和舒張壓(Diastolic Blood Pressure,DBP)數(shù)值。3)統(tǒng)計(jì)2組患者入睡時(shí)間和睡眠時(shí)間;根據(jù)匹茲堡睡眠質(zhì)量指數(shù)(Pittsburgh Sleep Quality Index,PSQI)評(píng)價(jià)2組患者治療前后睡眠質(zhì)量,分值超過15分說明存在睡眠障礙,分值越高表示睡眠障礙越嚴(yán)重。

2 結(jié)果
2.1 2組患者臨床療效比較 對(duì)照組總有效率為81.8%,觀察組為94.5%,2組比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。

表1 2組患者臨床療效比較[例(%)]
2.2 2組患者干預(yù)前后血壓水平比較 干預(yù)后,2組患者SBP和DBP水平均較干預(yù)前顯著降低,但觀察組患者水平顯著低于對(duì)照組,2組比較差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05)。見表2。

表2 2組患者干預(yù)前后血壓水平比較 mm Hg(1 mm Hg=0.133 kPa)]
2.3 2組患者干預(yù)前后睡眠質(zhì)量比較 干預(yù)后,2組患者入睡時(shí)間、睡眠時(shí)間和PSQI評(píng)分均顯著改善,且觀察組患者上述指標(biāo)均優(yōu)于對(duì)照組,2組比較差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05)。見表3。
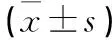
表3 2組患者治療前后睡眠質(zhì)量比較
3 討論
高血壓是一種臨床常見的慢性疾病,高發(fā)于老年群體,隨著病情的進(jìn)展,可引發(fā)腦血管病變、冠心病等多種嚴(yán)重疾病,而老年人由于身體功能的下降,常并發(fā)睡眠障礙[4]。老年高血壓伴睡眠障礙的發(fā)病原因包括多個(gè)方面,生理因素方面,老年患者年齡較高,身體功能退化,需借助多種藥物維持,長時(shí)間服用藥物會(huì)影響睡眠[5];環(huán)境方面,由于睡眠環(huán)境的舒適性及安全性不夠,導(dǎo)致患者入睡困難或睡眠淺,易被環(huán)境中異響驚醒,進(jìn)而引起睡眠質(zhì)量低下[6];作息因素方面,患者及其家人對(duì)睡眠周期認(rèn)識(shí)不夠,白天睡覺晚上運(yùn)動(dòng),導(dǎo)致夜間去甲腎上腺素水平升高,不利于入睡[7],因而需借助護(hù)理干預(yù)提升老年患者睡眠質(zhì)量,加快疾病康復(fù)。
本研究結(jié)果顯示,觀察組患者入睡時(shí)間、睡眠時(shí)間和PSQI評(píng)分均顯著優(yōu)于對(duì)照組,2組比較差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05)。由此說明,護(hù)理干預(yù)使患者睡眠環(huán)境得到改善,患者身心得到放松,加速了其入睡,提升了睡眠時(shí)間,進(jìn)而提高了睡眠質(zhì)量;根據(jù)患者病癥的不同程度提供個(gè)性化治療,可提升護(hù)理滿意度。此外,艾司唑侖聯(lián)合護(hù)理干預(yù)同樣可以顯著改善患者收縮壓及舒張壓水平,提高臨床療效,這與其提升患者睡眠質(zhì)量密不可分,良好的睡眠質(zhì)量不僅可緩解人體疲勞,也有利于提升機(jī)體免疫力,加快疾病的康復(fù)。
綜上所述,艾司唑侖聯(lián)合護(hù)理干預(yù)可顯著改善老年高血壓伴睡眠障礙患者血壓水平,提升其睡眠質(zhì)量,臨床療效確切,值得推廣應(yīng)用。

