不同劑量溫膽生脈湯治療痰熱內(nèi)擾型失眠的療效及對Spiegel睡眠量表評分的影響*
劉 華,李曉亞,范小會,崔偉鋒,范軍銘
(1河南省中醫(yī)藥研究院附屬醫(yī)院,河南 鄭州 450004; 2 河南中醫(yī)藥大學(xué)第三附屬醫(yī)院,河南 鄭州 450008)
失眠是指以持續(xù)長時間的難以入睡或睡眠維持障礙并且造成日間功能損害為主要特征的睡眠-覺醒障礙性疾病[1-3],中醫(yī)學(xué)稱為“不寐”。由于現(xiàn)代科技的飛速發(fā)展和生活壓力的不斷增大等原因,各個年齡段的失眠患者漸趨增多,并呈現(xiàn)漸趨年輕化的勢態(tài)[4-5]。據(jù)流行病學(xué)調(diào)研結(jié)果表明,在被調(diào)查的中國人群中有45.2%的人患有不同程度的睡眠障礙[6-7]。睡眠障礙輕者焦慮、抑郁的癥狀較輕,而失眠較重或時間持續(xù)較長者焦慮、抑郁的癥狀也會更重[8]。大多數(shù)治療失眠的西藥在短時間內(nèi)都會改善睡眠效率、睡眠的連續(xù)性和持續(xù)時間,但長時間服用對睡眠質(zhì)量沒有太大的幫助。中醫(yī)藥治療長期及頑固性失眠不同分期的睡眠障礙療效較為理想。辨證論治是治療的前提,在體現(xiàn)“有是證,用是方”的方證合一精神基礎(chǔ)上選擇合適藥物劑量是治療的核心與關(guān)鍵。因此,研究證、量、效三者之間的關(guān)系意義重大。本研究以溫膽生脈湯為代表,探討不同劑量的溫膽生脈湯對痰熱內(nèi)擾型失眠的療效與安全性,并觀察藥物劑量與療效的相關(guān)性。小劑量用藥參照漢方醫(yī)學(xué)[9]的用量,取正常劑量的1/6~1/5。為了避免因脫落形成的偏移使用意向性分析,運用全數(shù)據(jù)分析集(full analysis set,F(xiàn)AS)和符合方案數(shù)據(jù)集(per protocol set,PPS)兩種數(shù)據(jù)集進(jìn)行統(tǒng)計分析。FAS是指盡可能按意向性治療原則的理想病例集。在所有隨機(jī)化的受試者中排除不合理的病例,選擇至少進(jìn)行過一次治療且至少進(jìn)行過一次療效評估的病例構(gòu)成本研究的FAS人群。PPS是指按照規(guī)定用藥的計量和方法,順利完成了所有治療方案的病例集合。
1 一般資料
選擇2017年3月1日—2017年12月31日河南省中醫(yī)藥研究院附屬醫(yī)院住院及門診收治的痰熱內(nèi)擾型失眠患者72例,采用隨機(jī)數(shù)字表法分為常規(guī)劑量溫膽生脈湯組(A組)、小劑量溫膽生脈湯組(B組),每組各36例。脫落病例2例(A組0例,B組2例),脫落率為2.78%。所有脫落病例均不進(jìn)入PPS數(shù)據(jù)集。剔除的病例數(shù)3例(A組1例,B組2例),剔除率為4.17%,剔除的病例因服藥后有過敏現(xiàn)象不能進(jìn)入任何數(shù)據(jù)集中。安全性數(shù)據(jù)集(SS)為69例, FAS數(shù)據(jù)集69例,PPS數(shù)據(jù)集67例。兩組患者一般資料對比,差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。見表1。

表1 兩組痰熱內(nèi)擾型失眠患者的一般情況對比
2 病例選擇標(biāo)準(zhǔn)
2.1 西醫(yī)診斷標(biāo)準(zhǔn)
按照美國《精神障礙診斷與統(tǒng)計手冊》第5版[10]中失眠障礙的診斷標(biāo)準(zhǔn)。(1)存在以下癥狀之一:難以入睡、多夢早醒、睡眠維持障礙、睡眠質(zhì)量下降。(2)在適合睡眠的環(huán)境條件下仍會出現(xiàn)以上癥狀。(3)患者主要的癥狀至少有以下1種:①身體疲勞或者身體有其他不適;②注意力不集中、注意維持能力有所下降或記憶力受損;③學(xué)習(xí)、工作和/或社交能力均有下降;④情緒波動或易激惹;⑤日間思睡;⑥興趣、精力減退;⑦工作或駕駛中錯誤傾向增加;⑧緊張、頭暈、頭痛、頭昏,或有關(guān)的其他軀體癥狀。
2.2 中醫(yī)辨證標(biāo)準(zhǔn)
按照《中藥新藥臨床研究指導(dǎo)原則(試行)》[11]辨證為痰熱內(nèi)擾型。主癥:①入睡困難;②睡后易醒;③早醒(且不能再入睡);④睡眠時間較短;⑤多夢。次癥:①心煩懊惱;②胸悶、胃脘痞滿;③口苦痰多;④頭暈?zāi)垦!I嗝}:舌紅苔黃,脈象滑或滑數(shù)。具備以上主癥和次癥各2項或以上,結(jié)合舌脈情況即可診斷。
3 試驗病例標(biāo)準(zhǔn)
3.1 納入病例標(biāo)準(zhǔn)
①符合上述西醫(yī)診斷和中醫(yī)辨證標(biāo)準(zhǔn)者;②匹茲堡睡眠質(zhì)量指數(shù)(Pittsburgh sleep quality index,PSQI)7~<15分;③年齡18~70歲者。
3.2 排除病例標(biāo)準(zhǔn)
①非原發(fā)性失眠患者;②漢密爾頓抑郁量表(Hamilton depression scale,HAMD)≥18分,和/或漢密頓焦慮量表(Hamilton anxiety scale,HAMA)≥14分;③妊娠期及哺乳期婦女;④過敏體質(zhì)或?qū)Ρ狙芯克幬锍煞诌^敏者;⑤合并肝功能異常、腎功能不全、心腦血管疾病等重要臟器疾病者。
3.3 剔除與脫落標(biāo)準(zhǔn)
①在臨床觀察過程中出現(xiàn)意外情況(如過敏)而必須終止治療者;②不配合填寫相關(guān)量表評分者;③依從性較差者;④失訪者。
4 治療方法
常規(guī)劑量溫膽生脈湯組的藥物組成:柴胡10 g,黃芩10 g,黨參12 g,麥冬10 g,五味子10 g,法半夏10 g,竹茹10 g,枳實10 g,陳皮10 g,茯苓30 g,合歡皮10 g,夜交藤10 g,酸棗仁60 g,遠(yuǎn)志10 g,龜板10 g,甘草片6 g。小劑量溫膽生脈湯組給以常規(guī)劑量組用藥的1/6 ~1/5。藥物由河南省中醫(yī)藥研究院附屬醫(yī)院顆粒劑藥房統(tǒng)一配制、分發(fā),1 d 1劑,分早晚2次溫開水沖服。
兩組均以4周為1個療程,治療1個療程。
5 觀測指標(biāo)及方法
5.1 Spiegel睡眠量表[12]評分
于治療前、治療2周及4周,各組進(jìn)行Spiegel睡眠量表評分。
5.2 安全性指標(biāo)
治療前后兩組患者各檢查1次心率、血壓、血常規(guī)、尿常規(guī)、肝功能。
6 療效判定標(biāo)準(zhǔn)
按照《失眠癥中醫(yī)臨床實踐指南》[12]標(biāo)準(zhǔn)。痊愈:失眠癥狀完全或基本消失,Spiegel睡眠量表減分率≥75%。顯效:失眠癥狀基本消失或大部分改善, Spiegel睡眠量表減分率50%~<75%。有效:失眠癥狀有改善或部分改善,Spiegel量表減分率30%~<50%。無效:失眠癥狀沒有變化或加重,Spiegel量表減分率<30%。Spiegel睡眠量表減分率=(治療前評分-治療后評分)/治療前評分×100%
7 統(tǒng)計學(xué)方法
采用SAS 9.4 軟件包進(jìn)行統(tǒng)計學(xué)處理,定性資料采用χ2檢驗或 Fisher 精確概率法或 Wilcoxon 秩和檢驗等方法;定量資料采用方差分析或 Wilcoxon 秩和檢驗等方法。主要療效指標(biāo)的變化值組間比較采用協(xié)方差進(jìn)行分析,模型中應(yīng)要考慮基線效應(yīng)和中心效應(yīng)。療效的頻數(shù)組間比較采用CMH 檢驗并考慮中心效應(yīng)的影響。檢驗水準(zhǔn)ɑ=0.05。
8 結(jié) 果
8.1 兩組療效對比
FAS數(shù)據(jù)集分析:A組的總有效率為94.28%,B組的總有效率為70.59%。采用χ2檢驗,χ2=6.74,P<0.05,差異有統(tǒng)計學(xué)意義。PPS數(shù)據(jù)集分析:A組總有效率為94.28%,B組總有效率為75.00%。采用χ2檢驗,χ2=4.90,P<0.05,差異有統(tǒng)計學(xué)意義。見表2。

表2 兩組痰熱內(nèi)擾型失眠患者療效對比 例
8.2 兩組治療前Spiegel睡眠量表評分對比
FAS和PPS數(shù)據(jù)集分析:治療前,兩組入睡時間、總睡眠時間、夜醒次數(shù)、睡眠深度、夜間做夢分值對比,差異均無統(tǒng)計學(xué)意義(P>0.05);而兩組醒后感覺分值對比,差異有統(tǒng)計學(xué)意義(P<0.05)。見表3。
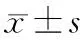
表3 兩組痰熱內(nèi)擾型失眠患者治療前Spiegel睡眠量表評分對比 分,
8.3 兩組治療2周Spiegel睡眠量表評分對比
FAS和PPS數(shù)據(jù)集分析:治療2周,兩組入睡時間、總睡眠時間、睡眠深度、夜間做夢分值對比,差異均無統(tǒng)計學(xué)意義(P>0.05);而兩組夜醒次數(shù)、醒后感覺分值對比,差異有統(tǒng)計學(xué)意義(P<0.05或P<0.01)。見表4。
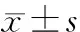
表4 兩組痰熱內(nèi)擾型失眠患者治療2周Spiegel睡眠量表評分對比 分,
8.4 兩組治療4周Spiegel睡眠量表評分對比
FAS和PPS數(shù)據(jù)集分析:治療4周,兩組入睡時間、夜醒次數(shù)、睡眠深度、夜間做夢分值對比,差異均無統(tǒng)計學(xué)意義(P>0.05);而兩組總睡眠時間、醒后感覺分值對比,差異有統(tǒng)計學(xué)意義(P<0.05或P<0.01)。見表5。
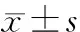
表5 兩組痰熱內(nèi)擾型失眠患者治療4周Spiegel睡眠量表評分對比 分,
8.5 兩組不良反應(yīng)發(fā)生情況
根據(jù)治療前后兩組患者的心率、血壓、血常規(guī)、尿常規(guī)及肝功能檢查結(jié)果可知:本研究未發(fā)生任何不良反應(yīng)及不良事件,患者未出現(xiàn)其他不適癥狀和情況。
9 討 論
隨著現(xiàn)代社會生活節(jié)奏的加快、競爭壓力的加劇,人們的精神壓力不斷增加,失眠已成為目前臨床上常見的多發(fā)病[13]及繼發(fā)疾病。《古今醫(yī)統(tǒng)大全》認(rèn)為,失眠癥的病因病機(jī)為痰火擾亂、憂慮過度或火熾痰郁,主要證型有痰熱內(nèi)擾型,治療原則應(yīng)以清熱化痰為主[14]。溫膽湯在治療痰熱內(nèi)擾型失眠方面效果突出已是專家共識。張永華教授[15]認(rèn)為,“火”是不寐最重要的病理因素,提出“無火不失眠”之學(xué)說。痰熱擾心者當(dāng)以溫膽湯為基礎(chǔ)治之,上可清心火、安心神,中可除痰濕、利膽郁,大多都能取得較好療效。溫膽生脈湯為柴芩溫膽湯、參麥飲合方加減而成。一些學(xué)者[16-18]整理了柴芩溫膽湯治療失眠癥的相關(guān)臨床文獻(xiàn)研究,并對其藥理作用及臨床應(yīng)用進(jìn)行了總結(jié)分析,結(jié)果表明該方藥通過抗焦慮、抗抑郁、協(xié)調(diào)大腦興奮和抑制的過程來改善失眠的各種癥狀,具有鎮(zhèn)靜催眠安神、提高患者睡眠質(zhì)量的作用。但各個醫(yī)家對于溫膽湯的研究多數(shù)停留在方證認(rèn)知與結(jié)構(gòu)性變化的把握,大多按照各自的臨床經(jīng)驗和用藥習(xí)慣進(jìn)行加減應(yīng)用,用藥劑量無統(tǒng)一標(biāo)準(zhǔn),療效也不盡相同。
中藥的劑量歷來被公認(rèn)為不傳之秘。日本的漢方醫(yī)學(xué)[19]歷史悠久,傳承自《傷寒論》《金匱要略》《萬病回春》等中國的古代經(jīng)典著作,一直是國民養(yǎng)生保健的重要方法,臨床療效得到肯定。漢方醫(yī)學(xué)臨床使用劑量僅相當(dāng)于中國中藥臨床應(yīng)用劑量的1/3~1/5[9],如著名醫(yī)家矢數(shù)道明就認(rèn)為,張仲景的方藥按1兩≈1.33 g折算比較適合[20]。與之相比,我國現(xiàn)代中醫(yī)師們習(xí)慣用藥劑量明顯偏大。一部分醫(yī)家好像已經(jīng)達(dá)成了一種共識,如果藥物的用量偏小在一定程度上會影響臨床療效,有逐漸增大臨床用量的趨勢[21]。近年來,中藥材價格呈現(xiàn)出普漲[22-23]的態(tài)勢,不少品種漲幅超過100%[24],部分中藥來源也成為不可再生的資源,因此,充分利用中藥資源發(fā)展中醫(yī)事業(yè),需要做很多相關(guān)針對性研究。辨證論治、方證合一是中醫(yī)組方用藥的基本原則,藥物劑量是體現(xiàn)方劑藥效的核心和關(guān)鍵。病情輕則藥輕量小;若過量則有損正氣,甚至出現(xiàn)不良反應(yīng)而加重病情[25-28]。因此,研究證、量、效三者之間關(guān)系十分重要。中醫(yī)要取得滿意的療效,首先需要辨證準(zhǔn)確,其次是用藥合適恰當(dāng),最后還要劑量準(zhǔn)確[25]。故本研究以不同劑量的溫膽生脈湯治療痰熱內(nèi)擾型失眠,探討兩種劑量對療效的影響和其安全性。
通過治療前、治療2周、治療4周的Spiegel睡眠量表療效及其積分結(jié)果統(tǒng)計可知,常規(guī)劑量組和小劑量組都有治療效果,但常規(guī)劑量組的評分差異性更大、療效更顯著,理論上能夠相對縮短治療時間,改善患者治療依從性,提高臨床治療成功率。小劑量組評價也有改善作用,對于一部分輕度或體質(zhì)敏感型失眠患者可能比較適合,臨床目標(biāo)人群選擇相對受限。本次臨床研究結(jié)果可提供給醫(yī)家們一個分層治療失眠的思路:該方藥應(yīng)用常規(guī)劑量可有效治療急性或中重度的失眠患者,可縮短治療時間。小劑量則可針對先天睡眠能力低下(如睡眠結(jié)構(gòu)欠佳、睡眠質(zhì)量差)、以微調(diào)整為主要目的患者,或者顯效后守方1年以上、用于減量治療以防病情復(fù)發(fā)患者。小劑量的優(yōu)勢是在療效確切的前提下可減小胃腸道的壓力,口感相對較好,經(jīng)濟(jì)成本相對較低,相對安全。一定的劑量就可以達(dá)到顯著的治療效果,不僅能有效地節(jié)省中藥資源,還能減輕患者的經(jīng)濟(jì)壓力。由于本研究的觀察例數(shù)較少,雖有初步的結(jié)果給予我們一些臨床提示,但研究結(jié)果需要大樣本進(jìn)一步的研究證實。

