醫養一體化護理聯合個性化護理對高血壓性腦出血患者的影響
張禮會
重慶市東南醫院全科醫學科,重慶 400060
繼發性高血壓屬于常發疾病,如果患者的血壓長時間升高,患者的腦動脈就會出現病變情況[1-2],同時,因為患者的小動脈發生損傷,隨時間進展就會發生破裂,進而引發腦出血,目前,腦出血已經成為繼發性高血壓患者的常見并發癥,導致患者的血壓不穩,形成惡性循環,對患者的治療、康復造成不利影響[3-4]。因此,除了有效的治療之外,還需要采用更加優質的護理,醫養一體化護理以及個性化護理屬于目前新型的護理方法[5],能夠使患者的心理、生活質量得到有效改善,進而提升臨床療效[6-7]。本研究隨機選擇2018年7月—2020年7月期間重慶市東南醫院收治的100例繼發性高血壓合并腦出血患者開展對照研究,分析繼發性高血壓性腦出血患者通過醫養一體化護理聯合個性化護理的應用效果。現報道如下。
1 資料與方法
1.1 一般資料
隨機選擇本院收治的100例繼發性高血壓合并腦出血患者,按照隨機數表法分為觀察組和對照組,各50例。兩組研究對象一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。本研究經過院內醫學倫理委員會批準。

表1 兩組患者的一般資料對比Table 1 Comparison of general data of the two groups of patients
1.2 納入與排除標準
納入標準:①確診為繼發性高血壓合并腦出血患者;②同意參與本研究的患者。
排除標準:①對于治療藥物存在過敏反應的患者;②合并精神疾病患者;③合并血液系統疾病患者;④臨床資料缺失患者。
1.3 方法
對照組采用常規組護理,包括:①入院指導護理。患者在入院以后,護理人員介紹醫院優勢,幫助患者熟悉環境,減少陌生感;②護理人員對患者作健康教育,提升其依從性;③在治療期間,觀察患者具體情況,配合醫生完成治療;④在手術結束以后,需要對患者的各項生理指標進行密切監測,防止病情反復發作。
觀察組采用醫養一體化護理聯合個性化護理。醫養一體化護理:①需要收集患者的臨床一般資料等,制訂針對性護理措施,然后制成護理手冊。②將面向服務體系結構作為護理基礎,把心理護理、康復護理、延續性護理相結合,患者可以根據病情合理選擇相關護理內容。③確定醫養一體化的信息平臺,收集患者的一般信息,并且幫助患者建立個人檔案。④醫養結合,制訂一對一護理干預計劃,主要包括心理干預、飲食指導、運動指導、延續性康復指導,預防疾病復發。
個性化延續性護理:①入院指導。患者入院以后,給患者及其家屬介紹醫院的環境,并做好自我介紹,緩解患者的陌生感,護理人員需要和患者強化溝通,對其臨床資料進行詳細了解,評估患者的病情,進而制訂合理的護理措施,提升患者的護理、治療依從性。②制訂針對性的康復措施。指導患者飲食,要求患者按時睡覺。③準確記錄血壓測量值,便于護理人員可以在上門隨訪時了解患者的血壓動態變化情況。④康復訓練。指導患者作日常自我管理,進行適量運動。⑤評估患者心理。改善情緒,穩定心態,降低疾病的復發率,堅持每天和患者溝通,給予其關愛,讓患者感受到關懷,拉近護患關系,并且傾聽患者的訴說,引導患者釋放情緒,同時,還要和患者家屬溝通,了解患者的情緒變化,及時優化護理策略。⑥用藥指導以及飲食指導。護理人員需要指導患者用藥,要求患者嚴格按照醫囑用藥,并且用藥期間,護理人員需要密切監督,保證患者按時、按量、按次用藥,同時,還需要及時發現患者用藥后的不良反應,及時處理;要求患者以低鹽、低脂食物為主,多食用水果、蔬菜,禁食刺激性、生冷性食物。⑦健康教育以及心理干預。給患者介紹繼發性高血壓、腦出血的相關知識、注意事項,并且舉一些成功護理的案例,讓患者對治療充滿信心,通過加強溝通,了解患者的心理情緒,改善患者的負面情緒,護理人員可以通過播放輕音樂,轉移患者的注意力,穩定其情緒。⑧站立行走訓練。站立訓練時,要求患者將重心放置于健側肢體,保證平衡之后,開展步行訓練,可以在患者腰間系寬布帶,幫助患者借力;指導患者做身體鍛煉,以患者的最大耐受為指標,循序漸進增加鍛煉強度,鍛煉過程中,給予患者疼痛管理等舒適性護理。⑨日常生活訓練。首先,確認患者是否存在咀嚼障礙或者吞咽障礙,科學指導患者飲食,然后對患者作排泄自理訓練,以患者的康復護理進度為根據,幫助患者養成定時排便的習慣,同時,指導患者家屬幫助患者作個人衛生的清潔訓練,最后,指導患者作穿衣、脫衣訓練,要求患者家屬給患者穿著寬松衣物,便于穿脫。⑩失語癥康復護理。患者存在失語癥后,無法正常言語,需要通過從簡到繁的原則展開基本護理,幫助患者建立康復信心,降低其心理負擔;收集患者及其家屬的聯系方式,如果患者存在疑惑,可以通過電話咨詢,同時,護理人員可以定期以電話通知患者到院復查。
1.4 觀察指標
①護理滿意度:由經驗豐富的醫護人員制訂護理滿意度調查問卷表,調查結果由十分滿意、滿意和不滿意組成,問卷調查表的滿分為100分,十分滿意>90,滿意70~89分,不滿意<69分。護理滿意度=(十分滿意例數+滿意例數)/總例數×100.0%。
②焦慮評分、抑郁評分:50分以下表示患者無焦慮、抑郁情況,50分以上表示患者存在焦慮以及抑郁情況,并且分值越高,表示焦慮以及抑郁程度越強。
③生活質量評分:根據健康調查簡表(Medical Outcomes Study Item Short From Health Survey, SF-36)對患者的生活質量進行評估,其中包括4項維度,分別為軀體功能、健康狀況、社會功能以及心理衛生,每個維度滿分為100分,分值越高,表示生活質量越高。
④Barthel評分:滿分100分,分值越高,獨立性越高,96~100分表示生活可以自理,75~95分表示輕度功能缺陷;50~74分表示中度功能缺陷,25~69分表示重度功能缺陷,24分以下表示極重度功能缺陷。
⑤Fugl-Meyer評分:上肢66分,下肢34分,分值越高,表示肢體功能越良好。
⑥簡易智力狀態檢查量表(Mini-Mental State Examination, MMSE)評分:分值區間0~30分,27~30分為正常,21~26分表示輕度認知障礙;10~20分表示中度認知障礙,0~9分表示重度認知障礙。
⑦不良反應發生率:腹瀉、便秘、心動過速。
⑧血壓水平:記錄兩組入院、出院時血壓水平。
1.5 統計方法
采用SPSS 21.0統計學軟件對數據進行分析,計量資料經檢驗符合正態分布,采用(±s)表示,進行t檢驗;計數資料采用[n(%)]表示,進行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者護理滿意度對比
觀察組護理滿意度高于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患者護理滿意度比較Table 2 Comparison of nursing satisfaction between the two groups of patients
2.2 兩組患者生活質量評分對比
觀察組生活質量評分高于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組生活質量評分比較[(±s),分]Table 3 Comparison of quality of life scores between the two groups of patients[(±s),points]

表3 兩組生活質量評分比較[(±s),分]Table 3 Comparison of quality of life scores between the two groups of patients[(±s),points]
?
2.3 兩組患者負面情緒評分對比
觀察組患者負面情緒評分低于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組患者負面情緒比較[(±s),分]Table 4 Comparison of negative emotions between the two groups of patients[(±s),points]

表4 兩組患者負面情緒比較[(±s),分]Table 4 Comparison of negative emotions between the two groups of patients[(±s),points]
?
2.4 兩組患者Barthel評分、Fugl-Meyer評分、MMSE評分對比
觀察組的Barthel評分、Fugl-Meyer評分、MMSE評分均優于對照組,差異有統計學意義(P<0.05),見表5。
表5 兩組患者Barthel、Fugl-Meyer、MMSE評分比較[(±s),分]Table 5 Comparison of Barthel score, Fugl-Meyer score and MMSE score between the two groups of patients[(±s),points]

表5 兩組患者Barthel、Fugl-Meyer、MMSE評分比較[(±s),分]Table 5 Comparison of Barthel score, Fugl-Meyer score and MMSE score between the two groups of patients[(±s),points]
?
2.5 兩組患者血壓水平對比
觀察組的血壓低于低于對照組,差異有統計學意義(P<0.05),見表6。
表6 兩組患者血壓水平比較[(±s),mmHg]Table 6 Comparison of blood pressure levels between the two groups of patients[(±s),mmHg]

表6 兩組患者血壓水平比較[(±s),mmHg]Table 6 Comparison of blood pressure levels between the two groups of patients[(±s),mmHg]
?
2.6 兩組患者不良反應發生率對比
兩組患者不良反應發生率比較,差異無統計學意義(P>0.05),見表7。
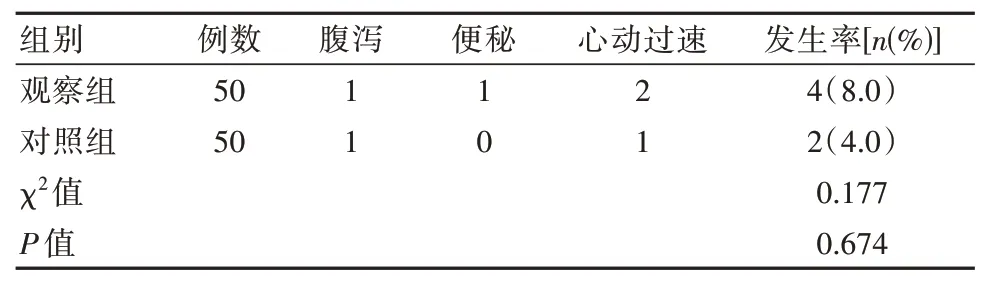
表7 兩組患者的不良反應發生率比較Table 7 Comparison of the incidence of adverse reactions in the two groups of patients
3 討論
高血壓合并腦出血是比較常見的合并癥。腦出血的病情變化速度快,容易影響患者的機體器官功能,具有較高的病死率以及致殘率[8]。有關統計表明:老年高血壓腦出血的發病率雖然為所有腦血管疾病的1/3,但是,其病死率以及殘疾率為第1位[9]。臨床中,老年高血壓腦出血患者應該做好康復護理,促進患者的神經功能康復[10-11]。雖然患者發生腦出血以后,神經功能會發生一定程度的損傷。在臨床治療中,需要采用護理干預,使患者的生活質量得到改善,進而控制病死率[12-13]。醫養一體化護理是一種以人為本的護理措施,建立線上平臺,有效分析,準確護理,提升護理質量[14-15]。在患者剛入院時,幫助患者消除對醫院的陌生感,降低其心理負擔,并且護理人員能夠詳細掌握患者的病情變化,合理制訂護理措施[16-17],另外,醫養一體化護理不但能夠合理指導患者飲食以及用藥,還能完美康復訓練計劃,合理建立預警機制,降低疾病復發率[18-19]。通過個體化護理,做到針對護理,提升護理效果[20]。健康教育和心理干預能夠改善患者的負面情緒,提升其對高血壓合并腦出血的認知,從而提升護理依從性。血壓管理能夠穩定患者的血壓,控制病情進展,同時指導患者用藥以及飲食,還能夠促進患者的恢復[21-22]。
本研究結果表明:觀察組護理指標均優于對照組,觀察組護理滿意度為96.0%,高于對照組80.0%(P<0.05)。張瑜等[23]的研究結果表明:觀察組護理滿意度為97.10%,高于對照組85.51%(P<0.05),和本研究結果大致相同。
綜上所述,醫養一體化護理聯合個性化護理應用于高血壓并腦出血患者,能夠有效提升護理效果,改善生活質量、心理狀態以及血壓水平,應用效果顯著。

