血清同型半胱氨酸與妊娠期糖尿病HbA1c及胰島素抵抗的相關(guān)性研究
潘翠琦,聶韓永,潘碧琦,鄧明華
1.廣州市東升醫(yī)院檢驗(yàn)科,廣東廣州 510120;2.廣州市增城區(qū)婦幼保健院檢驗(yàn)科,廣東廣州 511300;3.廣東省婦幼保健院檢驗(yàn)科,廣東廣州 511442
妊娠期糖尿病(GDM)是指妊娠前代謝正常或有潛在的糖耐量下降,妊娠后才發(fā)現(xiàn)的糖尿病。國(guó)外報(bào)道GDM發(fā)病率為1.0%~14.0%[1-2],我國(guó)發(fā)病率為5.3%~17.5%[3-4]。GDM可增加流產(chǎn)、子癇前期、巨大兒、新生兒缺氧、新生兒低血糖及分娩后孕婦糖尿病、后代糖尿病及肥胖風(fēng)險(xiǎn)。大量研究發(fā)現(xiàn),同型半胱氨酸(Hcy)與糖尿病及血管并發(fā)癥有密切關(guān)聯(lián)[5],但Hcy與GDM患者的HbA1c及胰島素抵抗關(guān)聯(lián)的研究較少。基于此,本研究旨在探討GDM患者Hcy水平與HbA1c及胰島素抵抗的相關(guān)性,為臨床防治GDM提供借鑒。
1 資料與方法
1.1一般資料 本研究經(jīng)廣州市東升醫(yī)院倫理委員會(huì)批準(zhǔn),所有研究對(duì)象知情同意,研究?jī)?nèi)容符合《赫爾辛基宣言》相關(guān)倫理準(zhǔn)則。GDM的診斷參考《婦產(chǎn)科學(xué)(8 版)》[6]中關(guān)于GDM相關(guān)診斷標(biāo)準(zhǔn),口服葡萄糖耐量試驗(yàn)前禁食8 h,口服75 g葡萄糖的液體300 mL,服糖前及服糖后1、2 h血糖值應(yīng)分別低于5.1、10.0、8.5 mmol/L,超出任何一項(xiàng)水平即可診斷為GDM。將2020年4-10月于廣州市東升醫(yī)院產(chǎn)科建檔定期產(chǎn)檢的正常妊娠孕婦60例(對(duì)照組)及GDM患者65例(GDM組)作為研究對(duì)象。對(duì)照組孕婦中年齡21~34歲,平均(28.30±4.16)歲;孕周14~26周,平均(22.60±2.09)周;孕次1~3次,平均(2.11±0.69)次;體質(zhì)量指數(shù)(BMI)為23.69~27.35 kg/m2,平均(24.89±0.68)kg/m2。GDM組孕婦年齡21~37歲,平均(28.80±4.62)歲;孕周13~27周,平均(22.90±3.86)周;孕次1~4次,平均(2.05±0.68)次;BMI為23.84~27.66 kg/m2,平均(24.52±0.73)kg/m2。兩組孕婦年齡、孕周、孕次、BMI比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2納入與排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):(1)GDM孕婦均符合GDM的相關(guān)診斷標(biāo)準(zhǔn);(2)均為單胎妊娠,妊娠周齡清楚。排除標(biāo)準(zhǔn):(1)存在嚴(yán)重心、肝、腎等器官病變;(2)患惡性腫瘤、血液系統(tǒng)疾病、內(nèi)分泌系統(tǒng)疾病;(3)患精神疾病無(wú)法配合;(4)近3個(gè)月內(nèi)有服用影響Hcy代謝的藥物;(5)患孕前糖尿病(PGDM)、肝病、腎病等;(6)合并其他妊娠并發(fā)癥者,如妊娠高血壓、子癇前期、子癇、異位妊娠、妊娠劇吐、甲狀腺疾病、多囊卵巢綜合征等。
1.3方法 所有受試者均晨起抽取空腹靜脈血5 mL,離心15 min后分離血清,采用日立7600全自動(dòng)生化分析儀酶法檢測(cè)空腹血糖(FPG)、糖化血紅蛋白(HbA1c);采用循環(huán)酶法檢測(cè)血Hcy水平;采用Beckman化學(xué)發(fā)光免疫測(cè)定儀監(jiān)測(cè)空腹血胰島素(FINS)水平。FPG、HbA1c試劑盒購(gòu)自日本和光純藥工業(yè)株式會(huì)社;Hcy試劑盒購(gòu)自上海恒遠(yuǎn)生物公司;FINS試劑盒購(gòu)自德國(guó)西門(mén)子公司。計(jì)算胰島素抵抗指數(shù)(HOMA-IR),HOMA-IR=FBG×FINS/22.5;計(jì)算穩(wěn)態(tài)模型胰島 β細(xì) 胞 功 能 指 數(shù)(HOMA-β),HOMA-β=20×FINS/(FPG-3.5)。
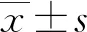
2 結(jié) 果
2.1FPG、Hcy、HbA1c水平及HOMA-IR、HOMA-β比較 GDM組的FPG、Hcy、HbA1c、FINS水平及HOMA-IR均高于對(duì)照組,差異均有統(tǒng)計(jì)學(xué)意義(P<0.01);GDM組的HOMA-β低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.01)。見(jiàn)表1。
2.2Hcy與FPG、HbA1c、HOMA-IR、HOMA-β的相關(guān)性分析 Pearson相關(guān)分析顯示,Hcy與FPG、HbA1c、FINS、HOMA-β呈弱相關(guān)(r=0.294、0.198、0.253、-0.237,P<0.05),Hcy與HOMA-IR呈中等相關(guān)(r=0.367,P<0.05)。見(jiàn)圖1~5。
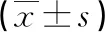
表1 兩組受試者的FPG、Hcy、HbA1c水平及HOMA-IR、HOMA-β比較

圖1 Hcy與FPG結(jié)果的散點(diǎn)圖

圖2 Hcy與HbA1c結(jié)果的散點(diǎn)圖

圖3 Hcy與FINS結(jié)果的散點(diǎn)圖

圖4 Hcy與HOMA-IR結(jié)果的散點(diǎn)圖

圖5 Hcy與HOMA-β結(jié)果的散點(diǎn)圖
3 討 論
GDM除引起孕期、產(chǎn)科并發(fā)癥外,妊娠期高血糖還將增加孕產(chǎn)婦產(chǎn)后糖尿病、代謝綜合征、心血管疾病等遠(yuǎn)期健康風(fēng)險(xiǎn);強(qiáng)化孕期血糖管理被證實(shí)可有效減輕母嬰并發(fā)癥。氨基酸代謝失衡狀況與GDM患者胰島素分泌有關(guān),有研究發(fā)現(xiàn),精氨酸、蛋氨酸、甘氨酸、丙氨酸及某些酰胺肉堿與GDM 患者餐后2 h血糖、FINS及HOMA-IR有相關(guān)性[7]。孕產(chǎn)期加強(qiáng)某些氨基酸的監(jiān)測(cè)或可為GDM患者血糖控制提供新的思路,繼而減少頻繁的胰島素注射帶來(lái)的尿結(jié)晶、血壓不穩(wěn)、體質(zhì)量上升及內(nèi)環(huán)境變化等風(fēng)險(xiǎn)。Hcy是一種含硫氨基酸,是蛋氨酸向半胱氨酸代謝中的重要中間產(chǎn)物。有研究發(fā)現(xiàn),正常孕婦中70%~80%的Hcy以二硫鍵與血漿清蛋白結(jié)合,20.0%~30.0%為二聚體同型Hcy,另外有約1.0%的Hcy以還原型游離硫醇分布在血液循環(huán)中;而在GDM患者中Hcy與血漿清蛋白結(jié)合比例顯著下降,血漿中Hcy水平上升[8]。鄭克瓊等[9]研究顯示,GDM患者Hcy水平顯著高于正常妊娠孕婦;倪菲菲等[10]亦證實(shí)了GDM患者與正常妊娠孕婦相比,血中Hcy水平顯著升高。
本研究顯示,GDM組的FPG、Hcy、HbA1c、FINS水平及HOMA-IR均高于對(duì)照組(P<0.01);GDM組的HOMA-β低于對(duì)照組(P<0.01)。說(shuō)明GDM患者與正常孕婦比較,存在Hcy、HbA1c水平上升及胰島素抵抗現(xiàn)象。GDM患者雖然FINS分泌有所增加,但由于胰島素抵抗的存在,額外分泌的FINS并不能抵消胰島素抵抗所導(dǎo)致的高血糖。HbA1c是紅細(xì)胞與血清中糖類結(jié)合的主要產(chǎn)物,其通過(guò)緩慢、持續(xù)及不可逆的糖化反應(yīng)形成,HbA1c水平取決于血糖水平及血糖與血紅蛋白接觸時(shí)間,是間接反映受試者過(guò)往8~12周平均血糖水平的重要指標(biāo),隨FPG水平的上升而上升。
李海燕等[11]研究發(fā)現(xiàn),GDM患者中Hcy與FPG、HOMA-IR呈正相關(guān)(r=0.428、0.361,P<0.05)。SAMPATH等[12]研究發(fā)現(xiàn)2型糖尿病患者的Hcy與HOMA-IR呈正相關(guān),與HOMA-β呈負(fù)相關(guān),且Hcy水平可作為胰島素抵抗的獨(dú)立預(yù)測(cè)因子。本研究顯示,Hcy與FPG、HbA1c、FINS、HOMA-β呈弱相關(guān),Hcy與HOMA-IR呈中等相關(guān)。提示Hcy可能引起胰島素抵抗,其原因可能有:(1)高水平的Hcy可通過(guò)引起脂肪組織的內(nèi)質(zhì)網(wǎng)應(yīng)激反應(yīng),導(dǎo)致脂肪組織對(duì)胰島素敏感性受到抑制,炎癥因子分泌增加,并且引起巨噬細(xì)胞浸潤(rùn),干擾胰島素信號(hào)傳導(dǎo),經(jīng)多種機(jī)制誘發(fā)胰島素抵抗。謝明林等[13]在孕早期檢測(cè)了hs-CRP、TNF-α及IL-6等炎癥因子水平,結(jié)果發(fā)現(xiàn),GDM患者的hs-CRP、TNF-α及IL-6水平均顯著高于正常孕婦。(2)高Hcy可能誘發(fā)排尿過(guò)度,導(dǎo)致水溶性的維生素B族、葉酸過(guò)度丟失,而葉酸及維生素B可促進(jìn)胰島素分泌細(xì)胞分化,其缺乏可導(dǎo)致胰島素抵抗。謝琴等[14]對(duì)GDM患者與正常孕婦的Hcy、葉酸、維生素B12檢測(cè)后發(fā)現(xiàn),GDM患者的Hcy水平顯著高于正常孕婦,而葉酸、維生素B12水平顯著低于正常孕婦。(3)最近的相關(guān)研究發(fā)現(xiàn)Hcy可影響多種脂肪因子的表達(dá),如脂聯(lián)素、瘦素、RBP4、Nesfatin-1的表達(dá)失調(diào),可導(dǎo)致胰島素抵抗[15-16]。
高Hcy可引起血管內(nèi)皮細(xì)胞損傷,引發(fā)凝血因子的異常激活,導(dǎo)致凝血調(diào)節(jié)蛋白在內(nèi)皮細(xì)胞的表達(dá),并下調(diào)其活性,進(jìn)而引發(fā)包括胎盤(pán)供血不足、絨毛壞死等不良妊娠結(jié)局,加強(qiáng)孕期的Hcy水平監(jiān)測(cè),采取積極措施促使GDM患者Hcy水平回歸正常,理論上有助于減少不良妊娠結(jié)局發(fā)生率。以往對(duì)GDM的關(guān)注重點(diǎn)是其胰島素抵抗?fàn)顩r,并根據(jù)胰島素抵抗程度采取飲食治療、胰島素注射等加以控制,盡可能維持血糖至正常水平,以實(shí)現(xiàn)改善母嬰結(jié)局的目的。本研究顯示GDM患者的Hcy與胰島素抵抗有明顯的相關(guān)性。Hcy可能經(jīng)直接或間接途徑誘發(fā)胰島素抵抗,而胰島素抵抗是誘發(fā)GDM或加重GDM癥狀的重要原因;因此通過(guò)監(jiān)測(cè)Hcy水平,有助于指導(dǎo)臨床醫(yī)師針對(duì)性地給予降Hcy相關(guān)藥物治療,可能有助于改善胰島素抵抗程度,繼而減少孕產(chǎn)期的不良事件,保障母嬰安全。
綜上所述,GDM患者存在 Hcy水平上升,Hcy與FPG、HbA1c、FINS及HOMA-β呈弱相關(guān),與HOMA-IR呈中等相關(guān)。在GDM患者中監(jiān)測(cè)血Hcy水平、HbA1c及胰島素抵抗水平,有助于病情判斷、治療指導(dǎo),從而改善患者胰島素抵抗水平,提升孕期管理質(zhì)量。

