甲狀腺腺葉切除術中采用喉返神經入喉處解剖暴露方法的臨床效果分析
褚 波 王 莊(通訊作者)
(徐州市腫瘤醫院1.頭頸外科,2 耳鼻咽喉頭頸外科,江蘇 徐州 221003)
甲狀腺疾病在臨床上比較常見,目前治療甲狀腺疾病的常用方法為甲狀腺腺葉切除術。由于甲狀腺所處的位置比較特殊,導致患者在接受甲狀腺腺葉切除術時,術后容易引發各種并發癥,其中最常見的就是喉返神經損傷。不同損傷原因,又會導致患者出現永久性或暫時性喉返神經損傷。不同部位損傷,會導致患者出現聲嘶和失音等癥狀,部分患者甚至會出現呼吸困難、窒息等嚴重后果[1]。因此,在實施甲狀腺腺葉切除術時,還要合理選擇解剖暴露喉返神經的方式,以減輕術后對患者喉返神經造成的損傷。在此情況下,如何選擇合理有效的喉返神經解剖暴露方法,才能有效避免喉返神經損傷,也成為了臨床研究的重要問題[2]。本研究,以甲狀腺腺葉切除術患者作為觀察對象,分析喉返神經入喉處解剖暴露的臨床效果,報告如下。
1 資料與方法
1.1 一般資料 選取2020 年1 月至2022 年1 月我院實施甲狀腺腺葉切除術的88 例患者為觀察對象,以患者解剖暴露方式不同將其分為兩組各44 例。研究組男18 例,女26 例;年齡22~70 歲,均值(45.34±6.88)歲;體重指數(BMI)17~28kg/m2,均值(24.16±1.53)kg/m2;對照組男20 例,女24 例;年齡21~72 歲,均值(45.63±6.72)歲;體重指數(BMI)16~29kg/m2,均值(24.46±1.41)kg/m2。組間資料差異有可比性(P>0.05)。
1.2 方法 兩組患者均采用甲狀腺腺葉切除術治療,采取全身氣管插管麻醉,取仰臥,切開患者的頸部白線,向外側牽拉患者的頸前肌群,完全暴露術前腺體。對照組在甲狀腺下動脈下方實施解剖暴露,充分分離相關的疏松組織,并對喉返神經進行解剖暴露,沿喉返神經向上分離,分離期間緊貼甲狀腺后壁,充分暴露喉返神經后,切除病灶,便可完成手術。研究組采用喉返神經入喉處解剖暴露方式實施甲狀腺腺葉切除術,在患者甲狀腺軟骨下1cm 處選取入喉點,使喉返神經完全暴露,在直視下對喉返神經進行保護,確保喉返神經的解剖完整性,并沿著喉返神經向下進行層層分離,分離過程中要緊貼甲狀腺后壁,在確定病灶的具體位置后,可直接切除病灶,完成手術。
1.3 觀察指標 觀察兩組患者的手術時間、術中出血量、手術疼痛狀況、住院時間、術后并發癥發生情況、治療滿意度。(1)手術疼痛程度。采用視覺模擬評分法(VAS)評估,總分值為0~10 分,評分越高,表明疼痛感越強。(2)術后并發癥。切口感染、喉上神經損傷、喉返神經損傷。(3)治療滿意度。自制問卷調查研究,滿分100 分。不滿意:①<70 分;②滿意:70~90分;非常滿意:③90~100 分。治療滿意度=(滿意+非常滿意)/總例數×100%。
1.4 統計學分析 使用SPSS22.0 軟件處理,計數、計量資料以n(%)和(±s)表示,用χ2、t 檢驗,P<0.05 表示有統計學意義。
2 結果
2.1 兩組患者各項手術指標觀察 兩組患者住院時間差異不明顯(P>0.05);研究組手術時間相較于對照組,用時更短;VAS 評分較對照組低;術中出血量較對照組少(P<0.05)。見表1
表1 組間各項手術指標對比(n
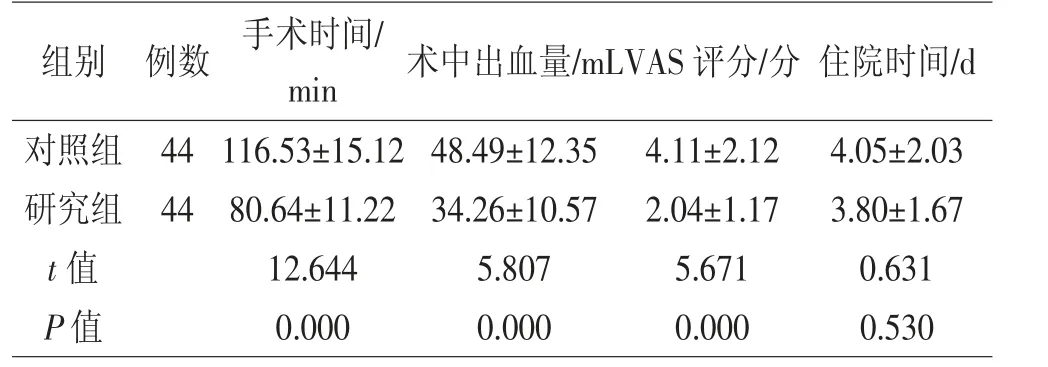
表1 組間各項手術指標對比(n
2.2 兩組患者術后并發癥發生情況 研究組患者并發癥發生率低于對照組(P<0.05)。見表2。

表2 兩組患者術后并發癥發生率分析(n,%)
2.3 兩組患者治療滿意度分析 對照組不滿意8 例,滿意15 例,非常滿意21 例,治療滿意度81.82%;研究組不滿意2 例,滿意16 例,非常滿意26 例,治療滿意度95.45%;研究組治療滿意度與對照組相比明顯更高,具有統計學價值(χ2=4.062,P=0.044)。
3 討論
當前,臨床上治療甲狀腺疾病的主要方法為甲狀腺腺葉切除術,但相關臨床研究發現,甲狀腺腺葉切除手術在實施過程中,很容易損傷患者的喉返神經,導致患者出現聲嘶、呼吸、吞咽困難等癥狀,對患者術后的身體恢復和日常生活造成的不良影響較大。因此,在甲狀腺腺葉切除術中,對喉返神經采取科學有效的鑒別,并對其加強保護,對降低喉返神經的損傷程度有積極的臨床意義。目前,隨著甲狀腺手術治療技術的不斷發展,臨床上對于喉返神經解剖特點的認知也在不斷提升,也開始意識到甲狀腺腺葉切除術對喉返神經的精準識別和解剖是降低或防止喉返神經受損的關鍵[3]。
研究結果顯示,研究組手術時間、術中出血量和術后VAS 評分,各項手術觀察指標數值明顯小于對照組;研究組術后并發癥發生率也比對照組低,治療滿意度比對照組明顯更高(P<0.05);且研究組住院時間也少于對照組,但數據比較差異不大(P>0.05)。研究結果表明,甲狀腺腺葉切除術中在喉返神經入喉處解剖暴露的方式,能減少手術用時,提高手術效率,減少患者術中出血量,緩解患者術后疼痛感,降低術后并發癥發生率,提升患者對手術治療的滿意度。究其原因,主要在于對患者實施甲狀腺腺葉切除術期間,切斷、縫扎、牽引過度和鉗夾等手術操作都會損傷患者的喉返神經。另外,血腫和疤痕組織牽引也會導致患者喉返神經受損[4]。但隨著甲狀腺外科手術水平的提升,臨床上對于喉返神經的相關解剖特性有了更清晰的了解,在采用喉返神經入喉處解剖暴露時,可準確識別喉返神經,能有效避免喉返神經在解剖過程中受到損傷。而且,甲狀腺腺葉切除手術在直視下進行,可保護喉返神經主干與分支,能確保喉返神經解剖的完整性。因此,可以降低喉返神經發生損傷的風險性[5]。
觀察梁龍等[6]人的研究發現,參與研究的兩組患者手術時間、術中出血量、疼痛評分住院時間與引流量對比差異不明顯(P>0.05),說明在甲狀腺腺葉切除術中,采用兩種解剖顯露喉返神經的方法都具有良好的手術治療效果。但精細組患者術后并發癥發生率明顯低于常規組,組間對比差異顯著(P<0.05),該結果同本研究結果相似。說明甲狀腺腺葉切除術中采用喉返神經入喉處解剖暴露的方式,比采用傳統的甲狀腺下動脈下方暴露喉返神經的方式更安全,能有效防止患者出現喉返神經損傷的情況,可降低甲狀腺腺葉切除術并發癥發生的幾率。在謝書勤等人的研究中,采取腔鏡與采用開放下實施甲狀腺腺葉切除術聯合喉返神經喉段全層解剖術的患者,對比兩組患者的3 種入路方式使用情況、左右側喉返神經解剖入路使用情況,結果顯示開放組三種入路方法使用率明顯比腔鏡組高(P<0.05),但兩組患者的左、右側喉返神經解剖入路使用率、手術時間和手術平均出血量對比均無明顯差異(P>0.05)。這一研究結果表明,腹腔鏡下實施甲狀腺腺葉切除術時,采取喉返神經全層顯露的方法是安全可行的,而且采用上入路、下入路與外入路三種入路方式均能有效進行喉返神經解剖暴露。而多數甲狀腺腺葉切除術患者之所以選擇上入路的方式,主要原因在于喉返神經解剖位置固定,上入路是三種入路方式中最容易找到喉返神經的路徑。同時,有超過90%以上的甲狀腺中存在增大的Zucker kandl 結節段,一般處于環狀軟骨水平,而且和喉返神經的相對位置比較固定。在腔鏡放大的作用下,超過90%的ZT 結節都能被發現。利用ZT 來確定喉返神經,能有效避免喉返神經受損。
綜上,甲狀腺腺葉切除術中采用喉返神經入喉處解剖暴露方式實施手術治療,可節省手術時間,減少患者術中出血量,減輕患者術后疼痛感,能在一定程度上預防術后并發癥發生,手術治療安全性和患者治療滿意度更高。因此,喉返神經入喉處解剖暴露的方式適合在臨床上進行推廣。

