孕早期稽留流產發生的風險因素分析
周珊珊 岳艷玲
早期稽留流產是孕早期不良妊娠結局最常見的類型之一,是指妊娠≤12周,胎兒死亡后胎盤和胚胎組織沒有及時排出,又稱過期流產,已成為影響國民素質的一個公共衛生問題[1-2]。當前,隨著國內醫學模式不斷轉變,人們對于生殖健康問題的關注度、重視程度均不斷升高,對于稽留流產的研究也不斷深入[3]。研究表明[4],綜合分析稽留流產發生的相關風險因素,再制定防治措施并加以干預,對于預防不良妊娠結局,提升人口綜合素質具有積極意義。對此,此次選取2018年10月—2020年6月在本院婦產科住院的1 047例患者為對象展開研究,通過對稽留流產發生的相關影響因素作綜合分析,并總結防治策略,以期預防不良妊娠結局,確保母嬰安全。
1 資料與方法
1.1 研究資料
選取2018年10月—2020年6月在邵陽學院附屬第一醫院婦產科住院的1 047例患者,年齡18~43歲,平均(30.86±2.87)歲,均是單胎妊娠,所有患者臨床資料完整,此研究已獲醫學倫理會批準。以研究對象分娩結局為依據予以分組,489例孕≤12周稽留流產患者作試驗組,558例正常分娩的產婦作對照組。所有患者及其家屬均已知曉研究,并對知情同意書進行簽字。兩組一般資料對比P>0.05,見表1。
1.2 排除標準
存在先天性疾病、家族遺傳性疾病、近親結婚、合并嚴重性臟器功能疾病者。
1.3 納入標準
漢族;子宮形態正常;有規律的月經周期;妊娠期未使用禁用及慎用類藥物;稽留流產診斷依據《婦產科學》[5]及《兒科學》[6]為標準進行判斷。
1.4 方法
自制問卷對所有研究者一般資料進行調查,包括文化程度、痛經與否、是否存在工作壓力、是否存在孕期感冒、年齡結構、是否存在被動吸煙、是否為意外妊娠、是否進行脫畸檢查、是否主動回避動物、是否存在電離輻射接觸、是否存在毒害物質接觸等。
1.5 統計學分析
采用SPSS 20.0軟件,計數資料以(n,%)表示,采用χ2檢驗;計量資料以(x-±s)表示,多組比較采取單因素方差分析,兩組比較采用t檢驗,獨立危險因素通過Logistic多元回歸分析,以P<0.05為差異有統計學意義。
2 結果
2.1 稽留流產發生的單因素分析
試驗組的年齡比對照組高,出現被動吸煙、意外妊娠的人數均比對照組多,接受脫畸檢查與主動回避動物的人數比對照組少(P<0.05);試驗組中,電離輻射、毒害物質接觸的人數比對照組多,而兩組產婦在文化程度、是否痛經、是否存在工作壓力及孕期是否感冒等方面的對比,差異無統計學意義(P>0.05),見表1。

表1 稽留流產發生的單因素分析(例)

表1(續)
2.2 稽留流產發生的多因素分析
以是否有稽留流產發生作應變量(0=試驗組,1=對照組),以年齡≥35歲、被動吸煙、意外妊娠、未進行脫畸檢查、未主動回避動物、電離輻射接觸、毒害物質接觸作自變量,采用Logistic多元回歸分析,結果顯示高齡妊娠、被動吸煙、未做脫畸檢查是稽留流產發生的獨立危險因素(P<0.05),見表2。
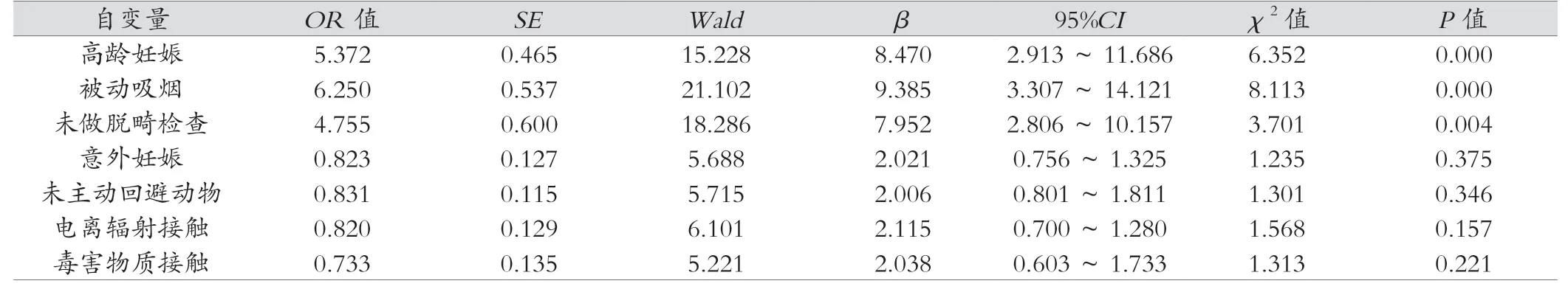
表2 稽留流產發生的獨立危險因素
3 討論
近年來,隨著二孩政策進一步開放、環境問題的不斷加劇及電離輻射增加,生育健康問題愈加突出,稽留流產發生率也隨之升高[7]。統計發現,稽留流產的發生率約為5%~20%左右,且有升高趨勢,多因環境、母體及胚胎等多種因素共同作用所致[8-9]。稽留流產不僅會對產婦、胚胎、圍產兒帶來影響,導致其死亡風險增加,而且還會對產婦家庭甚至社會安定造成影響,因此需深入分析稽留流產發生的相關影響因素,并總結防治策略再加以落實,實現對稽留流產發生率的有效控制[10-11]。
本次研究中,通過對出現稽留流產的患者資料進行調查,發現年齡≥35歲、被動吸煙、意外妊娠、未進行脫畸檢查、未主動回避動物、電離輻射接觸、毒害物質接觸是引起稽留流產的單因素(P<0.05),而高齡妊娠、被動吸煙、未做脫畸檢查則是稽留流產發生的獨立危險因素(P<0.05)。研究表明,隨著年齡不斷增加,產婦卵巢中卵泡質量、卵泡數量均有所降低,內分泌功能呈現出紊亂狀態,子宮內膜功能也出現異常,易引起不良妊娠結局[12]。不僅如此,產婦被動吸煙后,吸入大量煙草中的尼古丁,尼古丁會對產婦絨毛膜滋養細胞膜產生影響,致使其表面的生物學因子表達發生改變,導致免疫性抗原表位大量暴露,在自身免疫性損傷因素的影響下,稽留流產的發生風險隨之升高[13-14]。此外,產婦孕期若未進行脫畸檢查,則無法準確判斷其血液內巨細胞病毒抗體中的免疫球蛋白M(immunoglobulin M,IgM)、免疫球蛋白G(immunoglobulin G,IgG)濃度,同時也還可能引起弓形蟲及風疹等,直接影響母嬰健康,加大不良妊娠結局的發生風險[15-16]。
針對稽留流產發生的相關風險因素,為提升產婦的分娩質量,確保母嬰安全,需重視對風險因素防治工作的展開。鑒于此,首先要重視孕前、孕早期評估工作的展開,于產婦孕前積極對其高危妊娠因素進行準確判斷與識別,對于存在高危因素者,予以積極預防與干預,以提升母嬰安全性,防止稽留流產出現[17-18]。其次,對于年齡≥35歲者,還需重視孕前篩查工作的展開,并于孕早期及時補充足量維生素,改變不良生活習慣,定期進行產檢。同時,加強風險評估工作,積極配合預防措施的展開,重視自我監護,并積極展開脫畸檢查,判斷胎兒是否存在畸形或胚胎染色體異常情況,根據檢查結果進行針對性處理,以降低不良妊娠結局的發生。
綜上所述,多種因素都可能引起不良妊娠結局,需加強綜合防治,通過預防不良妊娠結局,提升分娩質量,達到優生優育目標。

