修訂亞特蘭大分類和基于決定因素分類對急性胰腺炎的評估研究
張東麗 焦晨陽 伏亦偉 楊 斌 趙治彬
江蘇省泰州市人民醫院消化科(225300)
急性胰腺炎(acute pancreatitis,AP)是消化內科常見的疾病,約80%為輕度AP(MAP),恢復快且無并發癥,20%為重度AP(SAP),常需要重癥監護和介入治療,病死率相當高[1-2]。因此AP嚴重程度的判斷對于其治療和預后評估具有重要的指導價值。1992年提出的亞特蘭大分類標準(Atlanta classification,AC)將AP分為MAP和SAP兩種類型。SAP的診斷標準為出現器官衰竭或局部并發癥[3]。隨著對AP病理生理認識的逐步加深,有研究發現存在持續性器官衰竭(persistent organ failure,POF)[4]和胰腺(胰周)感染性壞死(infected necrosis,IN)[5]的AP患者的病死率顯著增高。因此在2012年提出了修訂亞特蘭大分類(revised AC,RAC)和基于決定因素分類(determinant-based classification,DBC)。RAC將AP分為三種類型,MAP定義為無局部并發癥和器官衰竭;中重度AP(moderate severe AP,MSAP)定義為有局部并發癥或一過性器官衰竭(<48 h);若出現POF定義為SAP[6]。DBC將AP分為四種類型,MAP指無器官衰竭和胰腺壞死,MSAP指出現無菌性胰腺(胰周)壞死和(或)一過性器官衰竭(<48 h),SAP指出現POF或IN,同時出現IN和POF則定義為危重AP(critical AP,CAP)[7]。本研究通過回顧性分析481例AP患者的相關臨床資料,旨在比較RAC和DBC評估AP嚴重程度的應用價值。
對象與方法
一、研究對象
選取2015年9月—2019年9月泰州市人民醫院收治的AP患者。AP診斷標準為:①持續上腹部疼痛;②血清淀粉酶或脂肪酶較正常升高3倍以上;③影像學檢查示典型AP表現(如胰腺腫脹、胰腺滲出等)。符合2條或2條以上可診斷為AP[6]。納入研究的AP患者病程中至少行一次上腹部增強CT,排除病史記錄不詳細的患者,最終共481例AP患者納入研究。
二、治療原則
所有AP患者以一致的治療原則進行治療,包括液體復蘇、營養支持以及保護臟器,不預防性使用抗菌藥物,并根據藥敏結果選擇抗菌藥物。對于合并IN的患者,如保守治療2周后仍不緩解,根據患者情況,選擇合適的手術治療方法,優先選擇經皮穿刺置管,如不成功則選擇腹腔鏡或開腹手術。
三、研究方法
收集患者病程中的相關資料,包括性別、年齡、實驗室檢查、影像學檢查、病死率、入住ICU比例、ICU停留時間、手術率(包括開腹和微創胰周壞死組織清除術)、住院時間。按照RAC和DBC標準進行分型,比較不同分類標準中各亞組以及SAP(RAC標準)和CAP(DBC標準)之間上述指標的差異。
四、統計學分析
結 果
一、患者的一般情況
共納入481例AP患者,其中男256例,女225例;年齡21~87歲,平均(54.28±16.84)歲;膽源性AP 325例(67.6%),72例(15.0%)為高脂血癥性AP,18例(3.7%)為酒精性AP,11例(2.3%)為特發性AP,55例(11.4%)的病因為其他;420例(87.3%)未發生胰腺和胰周IN,43例(8.9%)發生無菌性壞死,18例(3.7%)發生IN;332例(69.0%)無器官衰竭,111例(23.1%)發生一過性器官衰竭,38例(7.9%)發生POF。6例(1.2%)患者死亡,32例(6.7%)患者入住ICU,42例(8.7%)患者接受手術治療。481例患者的平均住院時間為(14.12±9.17)d。
二、RAC各組患者的預后
按RAC,MAP患者269例(55.9%),174例(36.2%)為MSAP,38例(7.9%)為SAP。與MAP患者相比,MSAP患者入住ICU比例、ICU停留時間、手術率、住院時間均顯著升高(P<0.05);與MSAP患者相比,SAP患者病死率、入住ICU比例、ICU停留時間、手術率、住院時間均顯著升高(P<0.05;表1)。
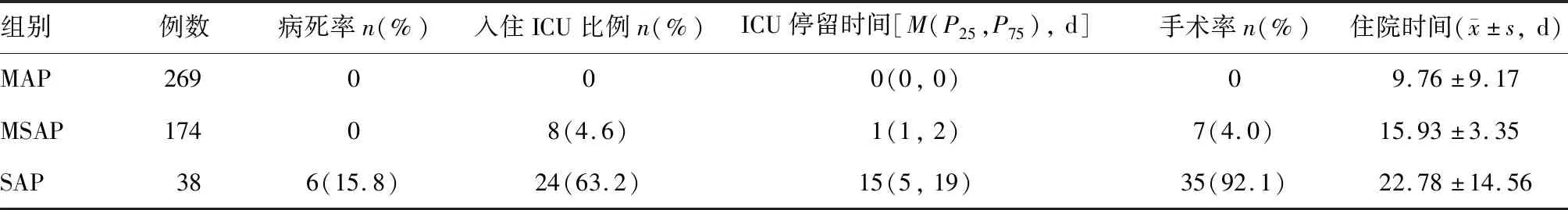
表1 RAC各組患者的預后情況
三、DBC各分型患者的預后
按DBC,319例(66.3%)患者為MAP,117例(24.3%)為MSAP,34例(7.1%)為SAP,11例(2.3%)為CAP。除SAP患者入住ICU比例、手術率與CAP患者相比差異無統計學意義外(P=0.168;P=0.089),其余兩兩各組病死率、入住ICU比例、ICU停留時間、手術率、住院時間相比差異均有統計學意義(P<0.05;表2)。
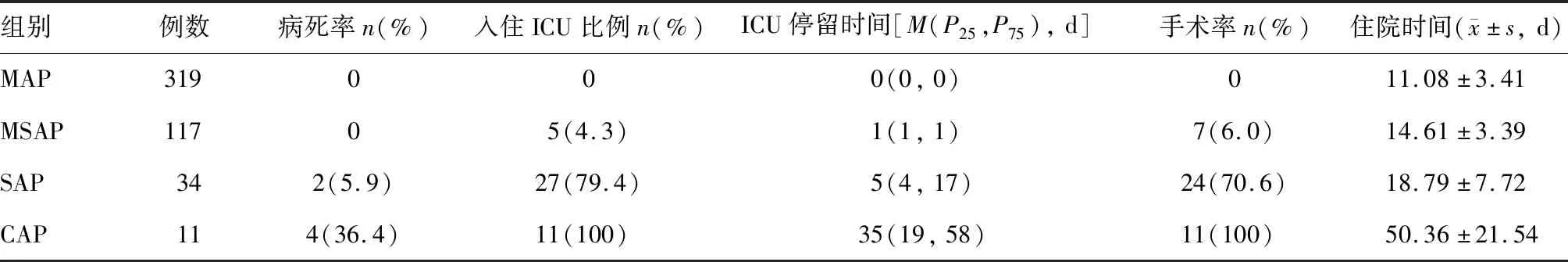
表2 DBC各分型患者的預后情況
四、RAC的SAP患者與DBC的CAP患者預后比較
SAP(RAC標準)和CAP(RAC標準)的預后情況見表3。SAP患者的入住ICU比例、ICU停留時間、住院時間與CAP患者相比差異均有統計學意義(P<0.05),而兩組病死率、手術率無明顯差異(P>0.05)。
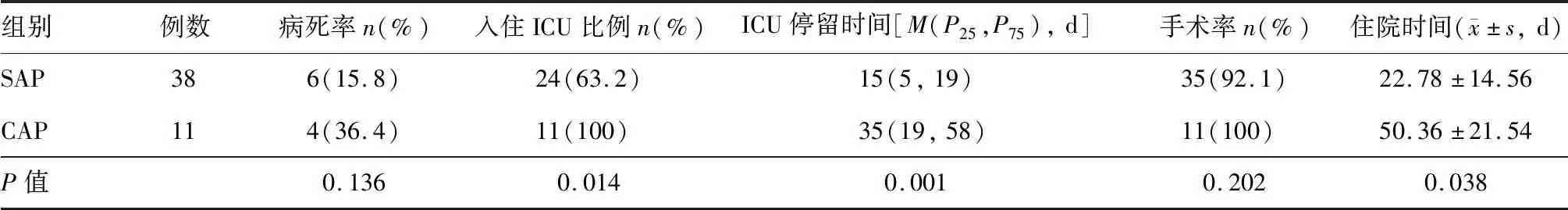
表3 SAP(RAC標準)與CAP(RAC標準)的預后情況
討 論
本研究結果顯示,無論按RAC還是DBC標準,各亞組患者的病死率、入住ICU比例、ICU停留時間、手術率、住院時間相比存在一定差異,說明兩者均能指導臨床對AP患者進行嚴重程度評估。
RAC標準相對于AC標準的優點表現為:①AC對SAP的定義過于寬泛,不同患者的預后相差巨大,由于伴有POF者的病死率更高,故RAC將伴有POF的患者單獨歸類;②RAC標準對器官衰竭的定義為改良Marshall評分≥2分,僅限于循環、呼吸和泌尿系統,舍棄了原來的消化道出血,定義更為簡單明確,方便臨床評估;③RAC重新規定了急性胰周液體積聚、急性壞死物積聚、IN等局部并發癥。有研究認為IN是AP死亡的獨立危險因素[6]。一項回顧性研究[8]亦發現IN是AP患者死亡的獨立危險因素(OR=8.24),與Petrov等[5]的meta分析結果類似。但RAC并未將IN單獨作為SAP的標準之一。因此有研究認為RAC未充分考慮IN的預后意義[9]。
由于合并IN患者的病死率較其他局部并發癥顯著增高,故DBC將IN和POF置于同等重要的地位。蘆波等[8]的回顧性研究表明發生IN(無POF)患者的病死率為32.4%,而無IN(無POF)的患者為13.0%。本研究7例僅發生IN(無其他局部和全身并發癥)的患者中無1例死亡,分析原因可能為納入的患者發病時間在2015年后,而蘆波等的研究納入的患者為2001年—2015年。近年經皮穿刺置管、視頻輔助后腹膜清創、腹腔鏡或小切口清創術逐漸取代了傳統的外科清創在IN治療中的作用并取得了良好的效果[10-11]。但本研究上述7例患者的平均住院時間長達(29.81±5.32)d。
DBC與RAC的不同之處還包括:①DBC未將除胰腺壞死(包括IN和無菌性壞死)外的其他局部并發癥納入嚴重程度的評估,其原因為其他局部并發癥的預后良好;②DBC將AP誘發基礎疾病加重視為全身并發癥;③DBC用序貫器官衰竭評分來評估器官功能。但部分學者認為DBC分型過多,且多項研究提示SAP和CAP的病死率無明顯差異,同時CAP病例往往樣本量較少,不利于臨床研究的開展[12-13]。本研究中DBC標準的CAP亞組病死率高于RAC標準的SAP亞組,但差異并無統計學意義。與秦麗等[14]的回顧性研究結果類似。IN的診斷通常需要穿刺結果,僅依靠影像學和臨床表現并不能確診IN,目前各家醫院IN的診斷標準不一。因此DBC更推薦收治危重患者較多的大型醫學中心使用[15]。
總之,RAC和DBC均能準確地評估AP的嚴重程度,從而更好地識別危重患者并進行精細化管理。對于SAP患者可根據是否合并IN而單獨分類為CAP患者,從而適時干預,盡可能改善其臨床結局。由于本研究系單中心回顧性研究,而在AP的治療方式上不同醫院和醫務人員之間存在差異(如對IN介入治療的指征把握和時機的選擇),故不能完全反映AP的普遍預后情況。此外,本研究CAP患者樣本量較少(僅11例),因此難以完全避免偏倚。故RAC和DBC的臨床應用評估仍尚需開展多中心前瞻性研究進一步探討。

