高血壓性腦出血手術時機與病人預后的關系
張 楚 李小緒 張少軍
高血壓性腦出血(hypertensive intracerebral hemorrhage,HICH)多發生在基底節區、丘腦等部位,具有發病急、病程進展快等特點[1~5]。手術時機對HICH 病人預后有重要的影響。本文探討手術時機與HICH病人預后的關系。
1 資料與方法
1.1 納入及排除標準納入標準:①頭顱CT 顯示出血部位為基底節區,綜合病史,考慮HICH;②發病時間<72 h;③出血量>30 ml;④病人家屬同意手術治療。排除標準:①伴隨其他系統疾病并影響病人生命,例如凝血功能異常、嚴重肝腎功能障礙;②處于嚴重感染狀態;③外傷導致的顱內出血與顱內動脈瘤破裂及顱內占位性病變等。
1.2 研究對象2017年10月至2019年10月收治符合標準的HICH共94例,依據手術時機分為三組:超早期組(≤7 h)、早期組(7~24 h)、延期組(≥24 h)。超早期組32 例,其中男19 例,女13 例;年齡30~79 歲,平均年齡(54.72±10.08)歲;出血量30~50 ml,平均39.00 ml。早期組43例,其中男27例,女16例;年齡40~78 歲,平均(55.40±9.43)歲;出血量35~50 ml,平均40.02 ml。延期組19 例,其中男13 例,女6 例;年齡36~91 歲,平均(57.42±11.78)歲;出血量35~55 ml,平均42.00 ml。三組病例性別、年齡、出血量無統計學差異(P>0.05)。
1.3 治療方法 依據頭顱CT 定位血腫,作擴大翼點入路切口;關鍵孔處顱骨鉆孔,做大小約10 cm×10 cm 的骨窗,對已經出現腦疝跡象病人,做大小約10 cm×12 cm 骨窗,而后放射狀剪開硬腦膜并懸吊,以便于將術野充分暴露;然后進行腦皮層造瘺,清除血腫,盡量避開腦血管密集區與功能區,并通過顯微鏡將血腫徹底清除;用生理鹽水多次沖洗血腫腔,以確保術野無活動性出血;減張縫合硬腦膜,并放置硬膜外引流管,骨瓣不予保留。
1.4 評估指標①術后24 h 內復查頭顱CT 判斷是否再出血。②術后4、6周采用美國國立衛生研究院卒中量表(National Institutes of Health Stroke Scale,NI?HSS)評分評估神經功能缺損狀況[6]。③記錄術后并發癥,包括顱內感染、癲癇、肺部感染等。
1.5 統計學方法 采用SPSS 26.0 軟件分析;計量資料以±s表示,采用方差分析;計數資料采用χ2檢驗;P<0.05為差異具有統計學意義。
2 結果
2.1 術后24 h 內再出血率的比較 超早期組再出血率(28.13%,9/32)明顯高于早期組(6.98%,3/43;P<0.05)和延期組(5.26%,1/19;P<0.05),而早期組和延期組無統計學差異(P>0.05)。
2.2 術后4、6周NIHSS 評分比較 延期組術后4、6周NIHSS 評分均明顯高于超早期組及早期組(P<0.05),而超早期組及早期組無統計學差異(P<0.05)。詳見表1。
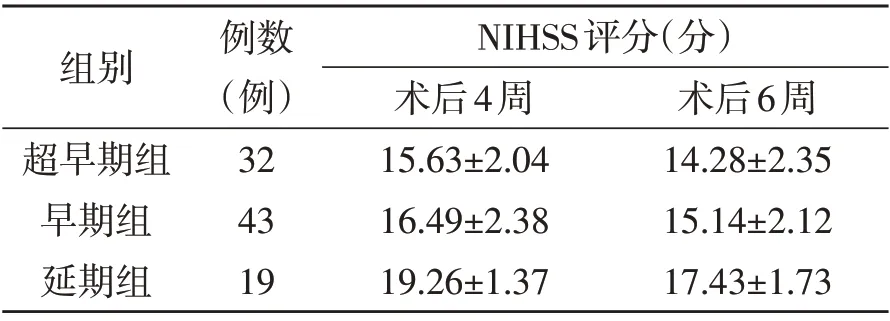
表1 三組病人術后4、6周NIHSS評分比較
2.3 術后并發癥發生率比較 延期組(57.89%,11/19)明顯高于超早期組(21.87%,7/32;P<0.05)和早期組(23.26%,10/43;P<0.05),而超早期組和早期組無統計學差異(P>0.05)。
3 討論
HICH 的病理過程包括[7]:①顱內血腫對腦組織毒性作用;②出血量繼續增加;③血腫產生占位效應。Kanno 等[8]發現HICH 病人血紅蛋白濃度越高,神經元受損程度越嚴重。Lee 等[9]研究表明,在腦出血后,凝血級聯反應會產生大量的凝血酶,而血腫周圍腦組織水腫程度與凝血酶原轉變為凝血酶的程度相關。手術治療,不僅可以解除血腫的占位效應,還可以減輕血塊及其分解產物對腦神經的損傷,改善病人預后。
開顱血腫清除術是臨床上治療HICH 的常用的方法[10]。本文結果顯示,超早期組術后24 h 內再出血率明顯高于早期組和延期組,表明HICH 術后再出血與發病至開始手術的時間有關,且時間越短,術后再出血率越高。術后再出血是導致術后死亡或嚴重殘疾的主要因素[11],因此,我們不主張超早期手術。另外,本文結果顯示超早期組與早期組術后4、6周NIHSS評分明顯低于延期組,說明對于具備手術指征的病人,越晚手術,預后越差。本文結果顯示早期組及超早期組并發癥發生率明顯小于延期組。
綜上所述,對于HICH,最佳手術時機為發病后7~24 h,能有效降低術后再出血率以及減少術后并發癥,改善病人預后。

