腸型十二指腸乳頭癌的MRI診斷價值
王強榮,周健文,陳婷,樊琦,胡逸凡
東臺市人民醫院影像科1、病理科2,江蘇 東臺 224200
胰頭壺腹部癌是臨床上癥狀基本相同、病變位置相近,影像學表現也極為相似的一組癌腫,它們包括胰頭癌、膽總管下端癌及十二指腸乳頭癌。十二指腸乳頭癌臨床發病率很低,卻為最常見的小腸癌[1]。十二指腸癌根據起源不同分為腸型及膽管型兩種,腸型起源于十二指腸乳頭黏膜,胰膽管型起源于胰膽管上皮[2],兩者有著不同的生物學特點和臨床預后[3],腸型十二指腸乳頭癌手術切除率及術后生存率明顯高于其他胰頭壺腹部癌[4],早期明確診斷并手術切除成為最為有效的治療方法[5]。本文回顧性分析經手術病理證實的早中期腸型十二指腸乳頭癌患者的常規磁共振成像(MRI)及磁共振胰膽管成像(MRCP)影像資料,以提高對本病的認識。
1 資料與方法
1.1 一般資料 收集2012年1月至2020年12月在東臺市人民醫院診治的經手術病理證實的腸型十二指腸乳頭癌16 例(排除影像上不能與胰頭癌、膽總管下端癌區分的晚期患者),其中男性9 例,女性7 例,年齡29~76歲,平均(60±4)歲。6例臨床表現為肝功能輕度異常,10例為食欲減退、納差和肝功能損傷,其中3例伴有上腹部疼痛不適。
1.2 檢查方法 檢查前禁食4~6 h,磁共振為Siemens公司1.5T Magnetom Avanto 磁共振成像系統,使用腹部表面線圈。每個病例完成自由呼吸導航的T2WI 及冠狀位薄層MRCP 掃描、三維容積成像屏氣檢查(VIBE)及重T2WI 橫斷位薄層掃描。MRCP 使用脂肪抑制技術,成像參數為:回波時間(TE)703 ms,重復時間(TR)2 500 ms,觀察野38 cm,翻轉角140°,激勵次數(NEX):2;層厚1.0 mm,重建矩陣406×448;重T2WI橫斷位薄層亦采用脂肪抑制技術,成像參數為:TE 116 ms,TR 1 000 ms,觀察野32.5 cm,翻轉角125°,NEX:1;掃描時間16 s,層厚3 mm。
1.3 圖像處理 原始薄層MRCP 圖像經后處理工作站重組為MIP 圖及VR 圖,所有影像圖像上傳到影像診斷工作站,由兩名高年資高級職稱醫師在終端工作站上共同閱片,若有不同意見則協商達成一致。主要觀察膽管下端梗阻部位及形態、管腔擴張程度、十二指腸乳頭區是否有結節,相鄰腸管是否有受侵犯;最后將影像表現與術后病理相對照。
2 結果
2.1 影像直接征象 16例患者中13例MRI發現突向十二指腸腔生長的小結節灶(圖1),病灶≤3.0 cm,其中8 例MRCP 顯示膽總管下端倒杯口樣充盈缺損(圖2),5例顯示截斷樣充盈缺損(圖3);3例為膽總管下端壺腹部與十二指腸之間距離增大(圖4),局部見T2WI信號輕度減低區,MRCP顯示膽總管下端鼠尾狀狹窄(圖5)。本組中有1例誤診為乳頭炎(圖6),1例患者因膽總管下端結石就診而忽略乳頭結節(圖7、圖8)。
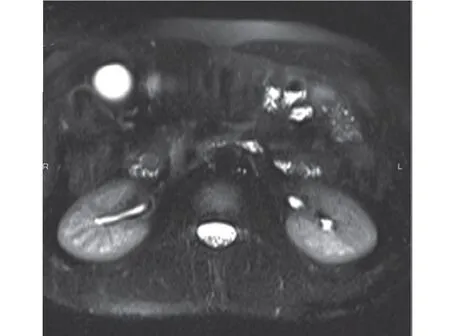
圖1 薄層橫斷位顯示十二指腸乳頭區小結節突入腸腔,在小腸液襯托下勾勒外側邊界
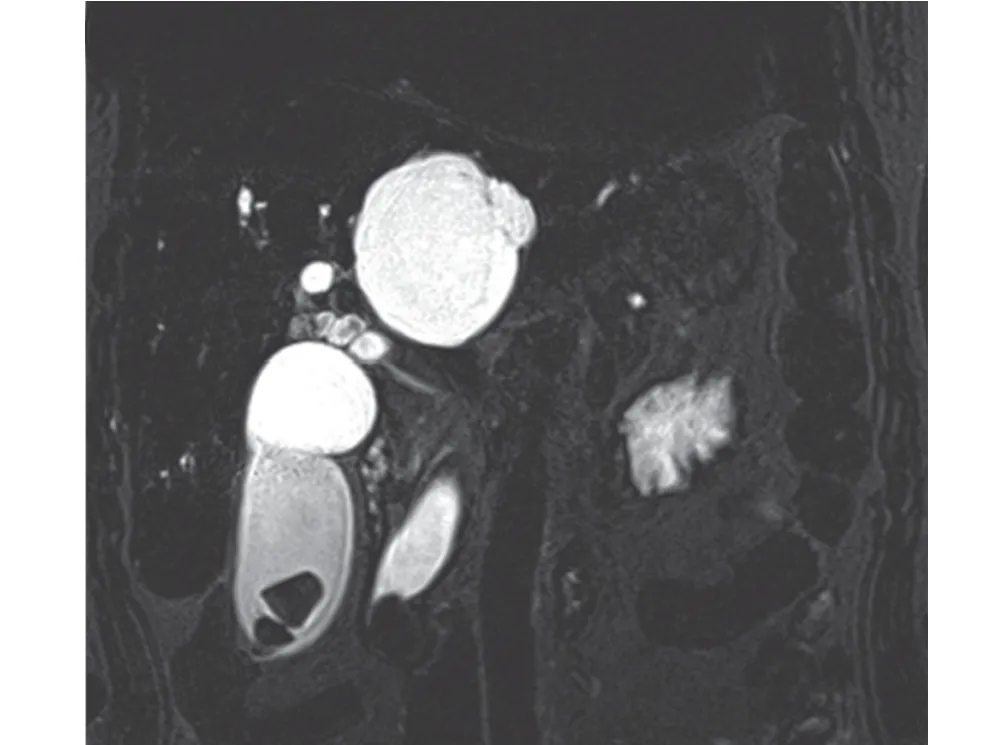
圖2 冠狀位MRCP 顯示膽總管下端倒杯口狀充盈缺損,同時顯示了膽囊內結石
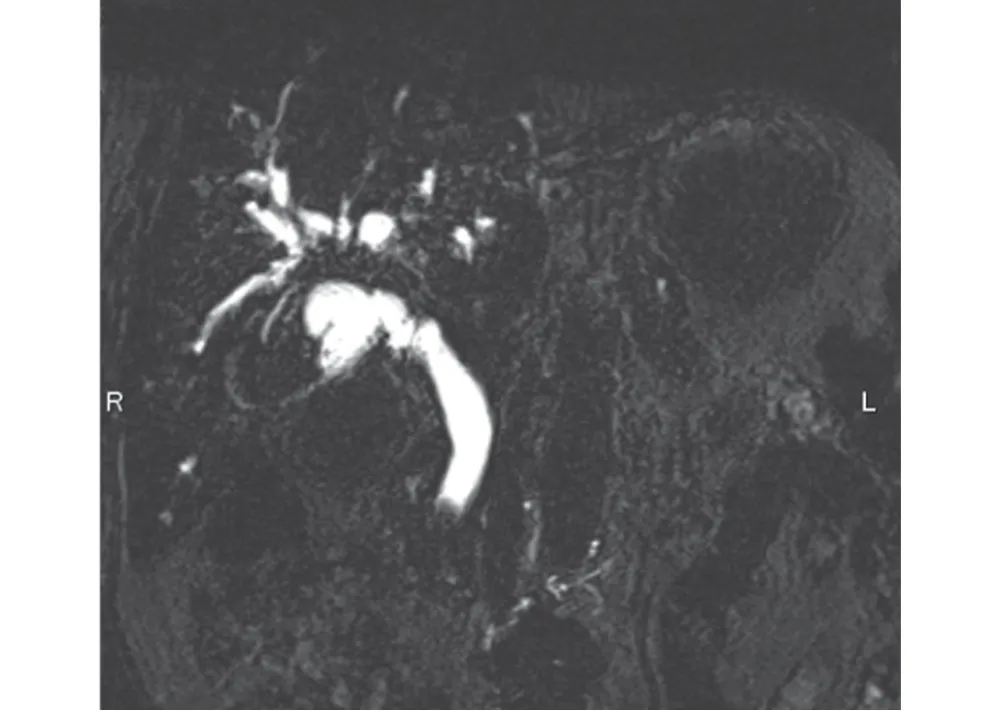
圖3 冠狀位MRCP顯示膽總管擴張,下端截斷樣充盈缺損
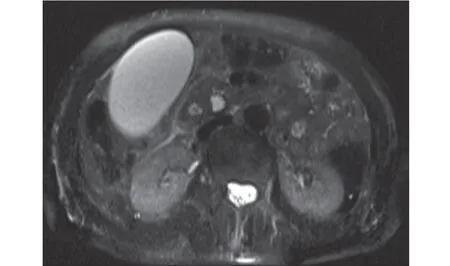
圖4 薄層橫斷位顯示膽總管下端與腸腔間距增大,局部管壁增厚
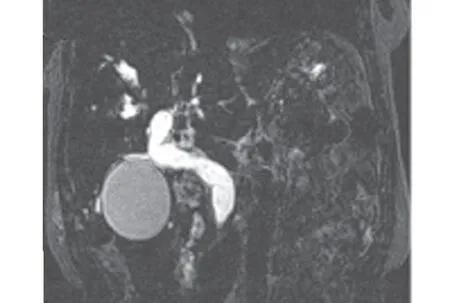
圖5 冠狀位MRCP顯示膽總管擴張,下端鼠尾狀狹窄

圖6 薄層橫斷位顯示十二指腸乳頭區小結節T2WI 信號稍增高,誤診乳頭炎癥
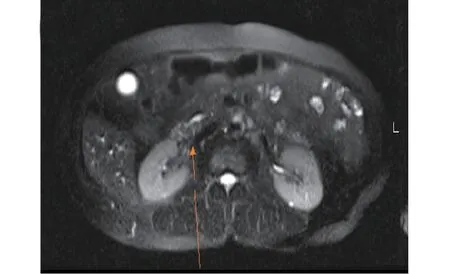
圖7 薄層橫斷位顯示十二指腸乳頭區結節突入腸腔,無腸液襯托,境界不清,易漏診
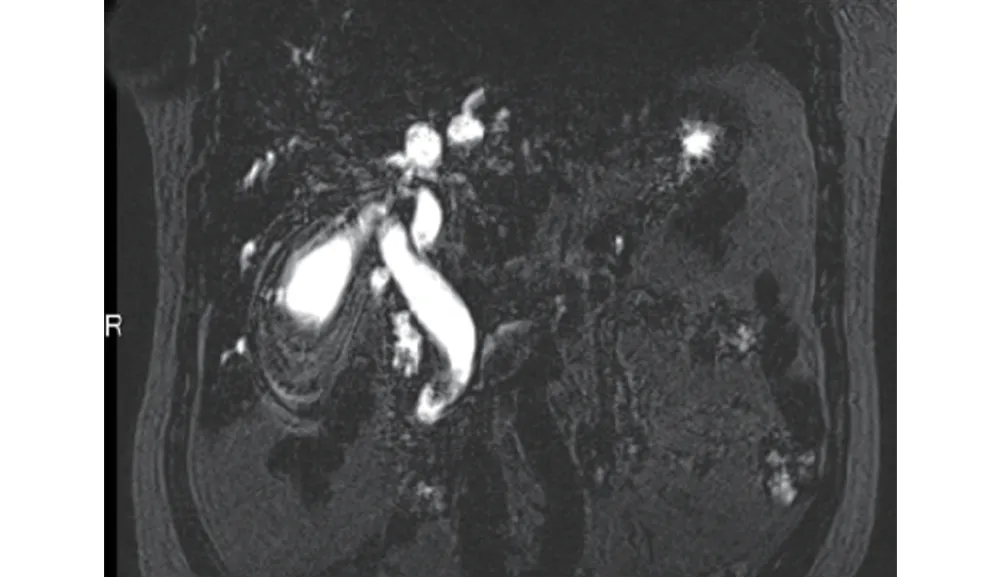
圖8 與圖7為同一患者,MRCP示膽總管下段結石性充盈缺損,同時顯示下端截斷狀狹窄
2.2 影像間接征象 16 例中MRCP 顯示4 例膽總管輕度擴張,12例膽總管中重度擴張,其中8例合并胰管不同程度的擴張,形成雙管征;10 例患者胰管顯影緊貼膽總管下端走行,匯入擴張的壺腹部,病灶位于匯入后,即形成“蘋果把征”(圖9)。
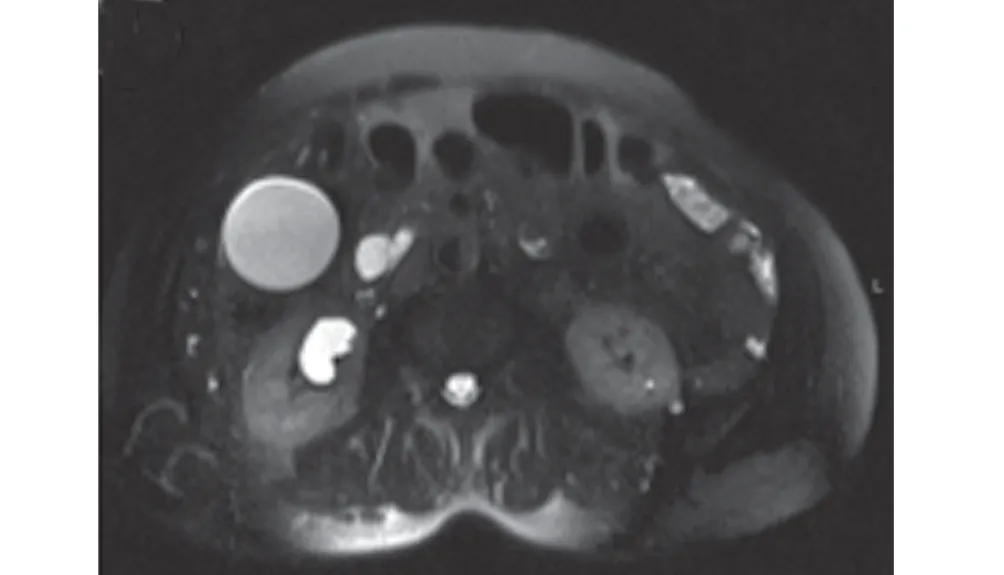
圖9 胰管輕度擴張,匯入擴大的壺腹部,形成“蘋果把征”
3 討論
十二指腸乳頭癌體積一般較小,有學者認為其可能是體積最小的致死性腫瘤[6],但由于十二指腸乳頭癌僅發生在有膽總管開口的十二指大乳頭[7],臨床上早期就可有膽道梗阻癥狀,特別是腸型十二指腸乳頭癌更容易阻塞胰膽管系統,從而讓我們在臨床上有較早、較多的機會發現病灶[8],本組中病灶均≤3.0 cm。臨床上少部分患者由于膽道下端慢性阻塞而誘發膽系結石,往往因結石性腹痛就診,診斷中易將膽總管下端腫瘤性結節誤診為結石所致的乳頭炎癥,本組中1例合并膽囊結石的十二指腸乳頭癌患者術前就被誤診為乳頭炎癥。
腸型十二指腸乳頭癌起源于十二指腸乳頭黏膜,病理上常為突向腸腔內生長的十二指腸乳頭區結節[9-10],MRI平掃T2WI序列可在少許腸液襯托下顯示基底附著乳頭、外側邊界較清晰的等信號的結節,這是本病較為特征性的表現[11],是本病最易早期被發現的征象[12]。由于病灶相對較小,此征象也常常不被引起重視而漏診[13]。本組中就有1例合并有膽總管結石的患者,膽總管輕度擴張,臨床未重視影像科提及的乳頭區結節,導致患者先后二次手術(膽總管取石術及胰十二指腸切除術)。還有少部分患者不表現為局部結節狀生長,而是病變沿著乳頭周圍黏膜下浸潤性生長,僅顯示局部腸壁增厚、僵硬,此類患者影像學不易發現病灶[14],MRI 檢查僅顯示為膽總管壺腹部與十二指腸黏膜間距增大,局部T2WI信號減低,境界不清。
MRCP 作為重水序列,已為臨床上膽道梗阻的首選檢查方法,不僅能顯示膽總管及胰管是否擴張,而且能顯示梗阻部位及形態,從而判斷梗阻性質。本組12 例中重度擴張者中8 例伴有胰管擴張,出現雙管征及肝內膽管“軟藤狀”擴張的典型的膽胰管下端梗阻表現。本組同時發現膽總管擴張較胰管擴張比例多且擴張程度重,這與部分胰管開口副乳頭有關。膽總管下端梗阻處管腔狹窄,可見倒杯口狀、截斷狀、鼠尾狀改變,本組發現以結節生長方式引起倒杯口樣狹窄最為多見,與CHUNG 等[15]認為的MRCP 發現膽總管遠端的卵圓形充盈缺損結合內窺鏡下外突的十二指腸乳頭則傾向于腸型十二指腸乳頭癌的診斷相符。本組中10 例患者MRCP 薄層圖像上還發現顯影的胰管近端(包括正常顯影的胰管及擴張的胰管)與擴張的膽總管下段兩者相貼,且見兩者匯合,梗阻端位于匯合點之后,即馮變喜[16]提出的“蘋果把征”,筆者認為這亦是診斷十二指腸乳頭癌可靠征象之一。綜上所述,腸型十二指腸乳頭癌病灶常較小,早期就可有膽道梗阻癥狀,MRI檢查可發現乳頭區結節及浸潤性腸壁增厚、MRCP 表現為膽管擴張、膽總管下端狹窄、胰膽管“蘋果把征”等典型的征象,最后確診需結合病理學檢查。

