中低風險死亡病例醫療質量管理的效果分析
羅 瑤,何雅蘭,李路萍,肖 偉,梁 超
(四川省宜賓市第一人民醫院醫務科 644000)
疾病診斷相關分組(DRGs)以主要診斷為主要分組依據,結合手術、操作等治療方式,兼顧患者年齡、合并癥、并發癥、伴隨疾病等影響因素,將同質病例分入若干診斷組進行管理的綜合體系,被各國廣泛應用于醫保支付或醫療質量評價與管理中[1-3]。中低風險死亡率作為醫療安全評價的負性指標,表示該類患者病情并不嚴重,死亡的可能性較小,但患者最終死亡,常常提示臨床診療過程中或(和)醫療管理中可能存在問題[4]。本文以DRGs監測某三甲醫院中低風險死亡病例并作為研究對象,發現醫療管理和診療過程中的缺陷,進行根因分析,不斷優化、完善醫療管理,降低中低風險住院患者死亡率,以保障患者安全。
1 資料與方法
1.1 一般資料
本文以某三甲醫院2017年1月1日至2019年12月31日住院病歷并經衛生管理部門DRGs分組監測發現的中低風險死亡病例為研究對象。
1.2 方法
針對2017年住院患者的中低風險死亡病例,由各科室醫療質量管理小組討論并提交質量分析報告,由病案統計編碼組逐份審核、討論住院病案首頁及編碼信息并提交質量分析報告;醫療質量管理部門組織全院專家組從醫療管理、病案書寫等方面查找缺陷,分析根本原因并針對性制訂管理方法。管理方法開始在2018年住院患者中實施,并2019年住院患者完全實施。對2017年、2018年、2019年數據進行對比研究。
1.3 管理方法
1.3.1強化住院病案首頁培訓及質控
住院病案首頁是患者住院期間診療經過的簡要概述,其診斷及手術(操作)是住院病案首頁的核心診療信息。病案首頁信息是DRGs唯一數據來源,其質量直接決定著病例分組與評分[5]。醫師填報質量及編碼水平直接決定住院病案首頁質量。為此,(1)建立編碼員到上級醫院輪訓的機制;(2)實行編碼員專科化,每位編碼員對應到某一個或幾個專科;(3)定期或不定期對醫務人員進行病案培訓;(4)建立編碼員疑難病例討論機制;(5)加強住院病案首頁質控;對相應問題反饋至臨床科室整改;讓醫務人員及其編碼員提升病案首頁填寫的規范性及相關知識掌握與應用能力,提升編碼正確率。
1.3.2加強核心制度的落實
核心制度是確保醫療質量、規范診療行為、杜絕醫療事故發生的重點規范制度,是醫療質量管理的核心內容,也是醫務人員在醫療活動中必須遵守的工作規則[6-7]。對此,本院為加強核心制度的落實、實施以下策略:(1)醫務科定期開展醫療質量檢查,重點檢查核心制度落實情況;(2)醫務科對每位死亡病例進行死亡討論;(3)醫務科對全院死亡病例全覆蓋檢查;(4)醫務科不定期組織死亡病例質量分析會等多種方式,督促科室及醫務人員不斷加強核心制度的落實,降低醫療風險。
1.3.3加快臨床路徑的實施
臨床路徑能細化每一步診療過程的步驟及診療工作,使臨床診療工作更加恰當、有效、全面[8]。通過對臨床路徑信息化關鍵節點不斷優化,將常見病、多發病、按病種付費目錄、日間手術納入臨床路徑管理范圍,臨床路徑病種數達到400多個,管理率達到50%以上;使隨意處置有效減少,提升診療活動的規范性。
1.3.4加強MDT建設與管理
隨著現代醫學的發展,MDT 模式已成為國內外醫療的重要診療模式,促進了多學科協作,縮短了從診斷到治療的時間,提高了診療效率及成功率[9]。本院不斷完善MDT管理體系及管理制度,組建MDT團隊,定期開展會議,進行病例討論及診療指南等培訓,不斷提升醫務人員對疾病的認識,提升綜合診療能力,降低因醫學專業精細化帶來的負面影響。
1.3.5加強醫療信息系統的建設
通過不斷完善、加強醫療信息系統的建設,利用電子病歷標準化、結構化的病歷模板,對其病歷書寫格式進行規范,同時信息系統實現自動邏輯控制,特別是病案首頁、手術及操作,降低醫師填報數據的缺陷率,讓編碼員全面、詳細了解患者診療活動的主要信息,提高編碼的準確性及完整性。
2 結 果
2.1 年齡分布
3年共69份中低風險死亡病例,年齡33~97歲,平均69.98歲,30~59歲16人,占23.18%;60~69歲17例,占24.63%;70~79歲16例,占23.18%;80~89歲16例,占23.18%;90~100歲4例,占5.79%。
2.2 中低風險死亡病例的發生情況
經過一系列的管理,總死亡和中低風險死亡病例數及其死亡率呈逐步下降趨勢。2017年出院患者死亡病例數422例,死亡率0.678%,中低風險死亡病例數38例,死亡率0.058%,2018年出院患者死亡病例數425例,死亡率0.649%,中低風險死亡病例數22例,死亡率0.033%,2019年出院患者死亡病例數379例,死亡率0.514%,中低風險死亡病例數9例,死亡率0.012%,2019年較2017年降幅分別達24.18%、79.31%,見表1。
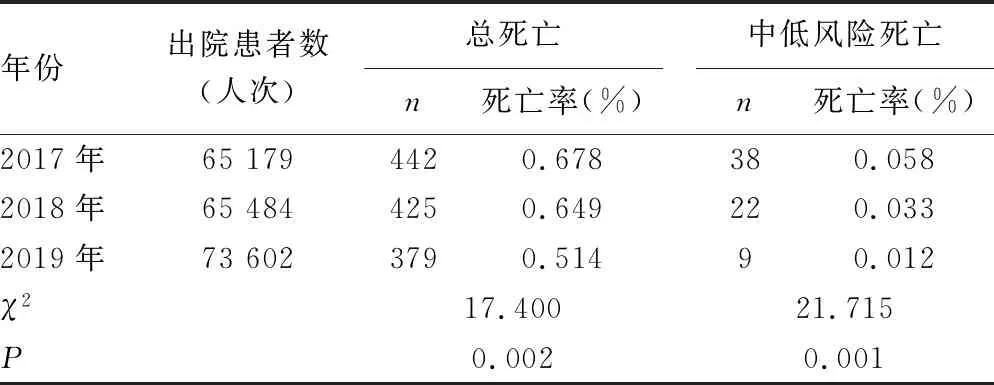
表1 2017-2019年某院出院患者死亡情況
2.3 中低風險死亡病例科室分布
2017年發生中低風險死亡病例的科室有10個,2018年發生中低風險死亡病例的科室有11個,2019年發生中低風險死亡病例的科室有5個,完全實施管理方法后發生中低風險死亡病例的科室數量明顯減少。2017年發生中低風險死亡病例數前3名的科室分別是呼吸科、心血管內科、神經內科,呼吸科從2017年14例降至2018年5例和2019年4例,其例數與當年總死亡例數的比值從2017年3.17%下降至2019年1.06%,心血管內科從2017年8例降至2018年1例和2019年0例,其例數與當年死亡例數的比值從2017年1.81%下降至2019年的0,神經內科從2017年5例降至2018年3例和2019年1例,其占比從2017年1.13%下降至2019年0.26%,見表2。
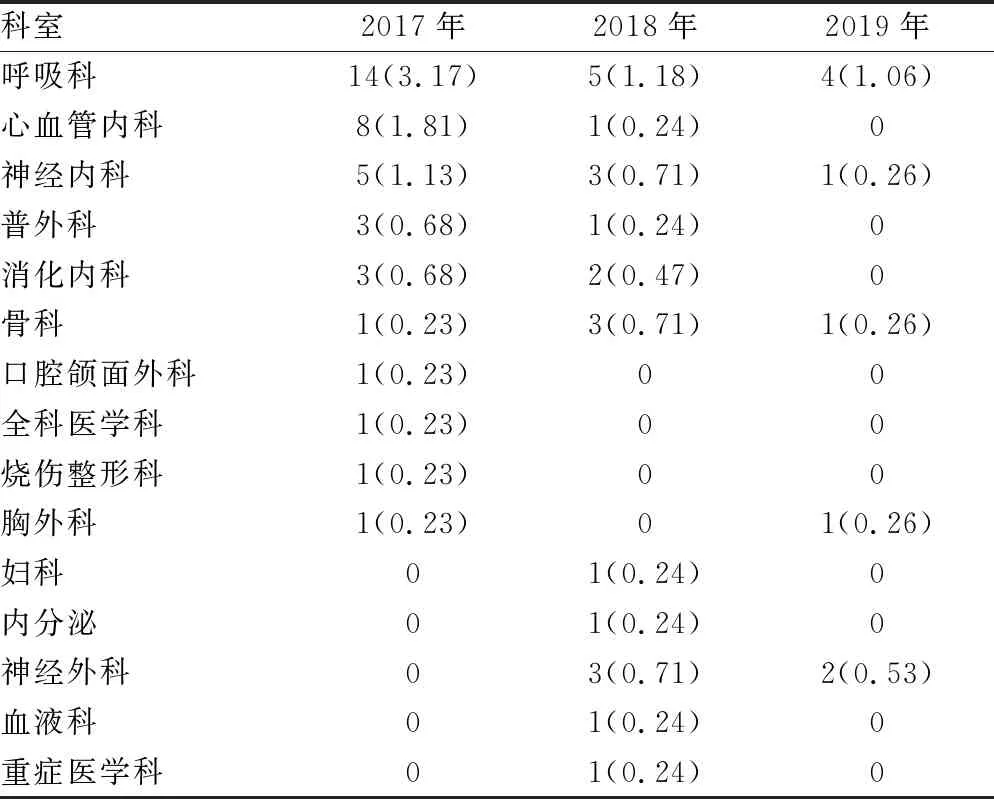
表2 中低風險死亡病例科室分布情況[n(%)]
2.4 病案首頁問題分布情況
對69例中低風險死亡病歷首頁分析發現主要診斷選擇錯誤11例(20.37%),編碼錯誤9例(16.67%),漏診斷20例(37.03%),漏手術及操作14例(25.93%)。
3 討 論
基于DRGs能解決醫療服務中因不同病種、不同專業、收治病例等差異難以有效比較等問題[10],其正在被各國廣泛應用于醫療質量評價與管理中。國家醫療保障局不斷推進DRGs付費制度的落地,近年來越來越多的醫院將DRGs運用于醫療質量管理與績效中[11]。DRGs能從醫療能力、服務效率、費用控制、質量安全等維度對醫療服務質量進行評價,其中中低風險死亡病例作為負性指標,是醫療質量管理部門重點關注及重點改進的指標。
3.1 評價指標需注意的事項
3.1.1病案首頁質量
醫師是病案首頁信息填報質量的第一責任人,其填報質量直接關系到病例分組及評分結果。從研究中發現11份病案首頁主要診斷選擇錯誤,導致病例分組錯誤,進而分到中低風險死亡病例組,34份病案首頁漏診斷、手術及操作,進而影響該病例CMI值;因此,提高醫師對病案首頁填報質量重要性的認識至關重要,將DRGs作為科室、醫師績效考核的重要內容,讓醫師被動提升填報質量轉變為主動提升填報質量,以保障病案首頁數據的準確性、完整性、規范性。
3.1.2年齡因素
據國家衛生健康委員會發布的《2018年我國衛生健康事業發展統計公報》顯示我國居民人均預期壽命77歲。本研究中69個中低風險死亡病例中年齡大于77歲有25人,占36.23%,其中90~100歲共4人,占5.79%;一定程度上反映中低風險死亡病例的評價標準中,年齡在醫療服務過程中對診療難度的影響未完全體現。
3.1.3DRGs分組器篩查能力
日常病歷檢查及醫療糾紛發現,部分中低風險死亡病例未被納入DRGs的中低風險死亡病例組。因為部分病例由于費用、住院時間異常,導致無法分組,存在未被篩查的情況,因此醫療質量管理部分有必要將死亡病例全部納入日常監管,及時發現問題。
3.2 加強培訓
臨床醫學知識是疾病編碼工作的基礎[12],大多數編碼員缺乏醫學知識,影響其編碼的準確性。基于此,可讓編碼員到臨床科室輪訓、定期參與臨床科室業務培訓,讓編碼員迅速了解、掌握常見疾病的基礎知識及手術、操作步驟,不斷提升編碼員醫學水平。
3.3 加快DRGs的推進工作
DRGs付費是國際上比較先進的醫保支付與管理工作,而2020年5月20日國家醫療保障局公布了38個醫療保障DRG付費的試點城市,這也意味著“病組點數法”付費改革正式開始。在此情況下,醫院及醫務人員應該主動、積極地參與DRGs相關工作中來,發現日常工作中的缺陷及薄弱環節,及時完善日常管理工作;同時將DRGs作為科室、醫務人員績效的重要參考指標,充分調動科室及醫務人員積極性,有效降低成本、提高服務質量。

