健康教育對脊髓損傷患者創傷后成長、醫學應對方式及自我效能的影響
吳麗娜,王 倩,邱貴興,賈 杰
脊髓損傷具有較高的致殘率,會有70%的患者發生痙攣狀態,它限制運動的范圍,降低運動的靈巧性,導致異常姿勢和疼痛的產生,導致患者產生焦慮、抑郁等情緒,不僅影響患者的生活質量,也會給陪護人員帶來負擔[1]。因此,如何有效減少脊髓損傷患者負面情緒,灌輸正確的健康理念尤為重要[2]。《“健康中國2030”規劃綱要》提出了“要加強健康教育,以提高全民健康素養”[3]。同時也有研究顯示,部分患者術后在與疾病抗衡的過程中表現出樂觀、積極、向上的態度,并獲得成長,這在心理學上被稱為創傷后成長(Posttraumatic Growth,PTG)。PTG不僅可改善患者的負面情緒,而且可以調動患者應對疾病的積極性。自我效能是指個體對自己執行某一特定行為能力大小的主觀判斷,即個體對自己執行某一特定行為并達到預期結果能力的自信心[4]。我院近年來對脊髓損傷患者嘗試采用系統的“醫生-護士-治療師”團隊合作健康教育模式取得了較好的臨床效果,團隊合作健康教育可影響脊髓損傷患者主觀努力程度,能夠使患者更加相信健康教育內容,提高患者對健康教育重視程度,進而干預患者康復效果,提升其生活質量[5]。本文以88例脊髓損傷患者為樣本開展研究,現表述如下。
1 資料和方法
1.1 臨床資料 選取2017-01至2021-01本院88例脊髓損傷患者為研究對象,按入院先后順序依次交替歸屬為觀察組和對照組,分別接受單一護士常規健康教育和“醫生-護士-治療師”共同參與的團隊健康教育。所有患者均做過“后路切開骨折復位內固定術”,已過疾病的急性期,但均有不同程度的心理及肢體功能障礙,生活不能獨立。納入標準:(1)與脊髓損傷臨床診斷相符且經過磁共振成像影像掃描確診;(2)神志清晰,表達流暢;(3)年齡≥18歲;(4)簽署知情同意書,臨床資料完整者。排除標準:(1)拒絕合作者;(2)存在交流或認知障礙;(3)伴嚴重并發癥或器質性病變者。所有患者及家屬均知情同意,患者自愿加入本次研究。
1.2 方法 調查方法在干預前后,采用調査問卷對患者進行調査。對照組采用單一護士常規健康教育,內容包括“中國公民健康素養66條、心理健康素養10條、青少年健康教育核心信息、中國公民中醫養生保健素養、控煙知識講座、新型冠狀病毒感染的肺炎健康科普小知識和鼠疫防控知識介紹”等。教育方式以護士和患者面對面口述健康宣教為主,護士遵照醫囑及患者情況給予對癥干預。觀察組采取“醫生-護士-治療師”共同參與的團隊健康教育,具體措施如下:
1.2.1 準備階段 教育方向擬定,成立宣教小組。由護士長挑選本科室工作年限超過3年的護士為研究負責人,成立健康教育模式干預小組,負責健康教育。小組成員均自愿參與研究,人員包括康復科副主任醫師2名、高級職稱護士1名、責任護士3名和治療師4名。將88例脊髓損傷患者以病房就近原則分為4個組,每組患者由1名高級職稱護士及1名普通責任護士負責相應的健康教育工作,高級職稱護士指導和監督本組護士工作。
1.2.2 學習階段 基于健康認知的調查。健康教育小組成立以后,為確定健康教育重點,由研究項目負責人組織團隊成員,利用電腦身份標識號(Identity Document,ID)在線進入內蒙古醫科大學圖書館官網進行查閱文獻資料,下載重要資料同時及時歸納總結。收集本次入組患者的詳細信息資料,結合實際情況采用多媒體形式對小組成員進行現場面授培訓。每次培訓時間為50 min,集中學習10次。
1.2.3 健康教育路徑的制定 根據收集整理的資料和分析總結出的問題,結合科室現狀、患者目前病情,在相關職能部門和共同設計參與下,制定出符合康復科目特點的脊髓損傷患者健康教育,小組成員討論后,決定將護理及教育內容盡量細化到臨床路徑表中,并嚴格按照路徑表給予患者進行護理服務,將責任明確到人,及時確認并簽字。依據健康教育路徑表中的內容對患者進行健康教育,具體措施如下:(1)健康教育個性化:患者入住我科后,由2名康復科副主任醫師以多媒體的形式向患者及其家屬講授脊髓損傷的疾病相關知識。講授內容包含:脊髓損傷的發病機制、脊髓損傷的癥狀、康復期患者及家屬配合的重要性、術后并發癥的預防、術后營養飲食需求、大小便護理、術后功能鍛煉的意義和術后日常生活活動能力的鍛煉等知識。(2)心理干預:患者住院后,得知脊髓損傷后,心情極大程度上受到打擊,尤其是完全性脊髓損傷導致部分患者癱瘓,需要終生坐輪椅。患者自感與正常人不同(脊髓損傷患者稱正常人為“直立人”),容易造成社交障礙、自尊心低下等心理變化。①小組護士為患者介紹健康教育臺簽內容,同時將其擺放在患者床頭桌上。采用“面對面、半結構式訪談”的方式,耐心傾聽,并通過互加微信好友、定期隨訪建立與患者的密切關系,給予情感支持,并幫助其正確面對脊髓損傷,通過健康教育,使患者掌握脊髓損傷的病因、機制、二便護理、預后、并發癥、如何自我管理、壓力應對、生活方式等影響脊髓損傷患者病情發展知識。從而改善患者負面情緒,提高患者術后的恢復程度。②物理治療師(Physical Therapist,PT)根據當日治療方案,在手法物理治療過程中穿插進行健康教育內容,口述對病人進行心理療愈,耐心疏導不良情緒,給予患者希望。(3)出院指導:由研究者制定回訪卡及科室聯系方式卡,卡片內容包含:①加強營養。②加強用藥指導。③保持電話暢通,護士站會每2周進行電話隨訪1次,共隨訪8周。其他護理措施嚴格按照路徑表施行。
1.2.4 健康教育的實施 護士完成每日的護理目標要嚴格按照健康教育模式路徑表所規定的內容,每完成一項護理計劃,護理組長簽署執行時間和姓名,做到責任落實到人和事。護理組長每天定期檢查健康教育路徑實施情況,研究組負責人不定期對健康教育路徑表進行監督和檢查。
1.3 觀察指標
1.3.1 基本情況 兩組患者入院當天、出院前1天均要填寫本院下發的問卷,調查疾病知識掌握情況,調查問卷內容包括三方面:健康知識、健康行為、基本技能。知識知曉(行為形成、基本技能掌握)率(%)=答對題目總數÷總題目數×100%,護士對健康教育評價表匯總給予結果評價。
1.3.2 創傷成長評定量表(Posttraumatic Growth Inventory,PTGI) 原量表由Tedeschi等[6]專家學者設計,包括個人力量、人際關系、新的可能性、精神變化及欣賞生活5個維度,共21個條目。每條目采用0~5分的李克特(Likert scale)6點計分法,量表總分為0~100分,評分越高則表明PTG水平越高。
1.3.3 醫學應對問卷(Medical Coping Modes Questionnaire,MCMQ) 中文版MCMQ量表[7]包括屈服5個條目、回避7個條目、面對8個條目,每個條目采用1~4級評分,其中屈服評分在5~2分范圍內,回避評分在7~28分范圍,面對評分在8~32分范圍內,分值越高提示患者越傾向于采取該維度面對疾病。
1.3.4 自我效能量(General Self-Efficacy Scale,GSES) 由德國柏林自由大學的著名心理學家Ralf Schwarzer教授編制,經王才康[8]等學者翻譯修訂的漢化版量表,經測試具有較好的信度和效度,其克朗巴哈α系數為0.873。共10個條目,涉及個體遇到挫折或困難時的自信心。采用李克特4點計分法,各項均為1~4評分。對每個項目,被試者根據自己實際情況回答“完全不正確”“有點正確”“多數正確”或“完全正確”,評分時,“完全正確”記1分,“有點正確”記2分,“多數正確”記3分,“完全正確”記4分。必須答齊全部10題目,否則無效。每條目分數相加之和除以10為總量表分,得分愈高提示自我效能感愈高[9]。
1.4 統計學處理 本研究采用SPSS 25.0進行數據分析。計數資料采用頻數(百分比)進行描述,組間比較采用卡方檢驗。計量資料先進行正態性檢驗,服從正態分布的資料采用均數±標準差進行描述,組間比較采用獨立樣本t檢驗。采用Fisher精確概率法比較兩組滿意度百分比的差異,P<0.05為差異有統計學意義。
2 結 果
2.1 基本情況 觀察組中男42例,女2例。年齡22~56歲,平均年齡(45.25±7.58)歲。對照組中男40例,女4例。年齡24~55歲,平均年齡(42.59±6.23)歲。按照入院先后順序依次交替歸屬為觀察組和對照組,兩組患者年齡、性別、損傷節段、致傷原因比較無統計學差異(P>0.05),具有可比性,詳見表1。
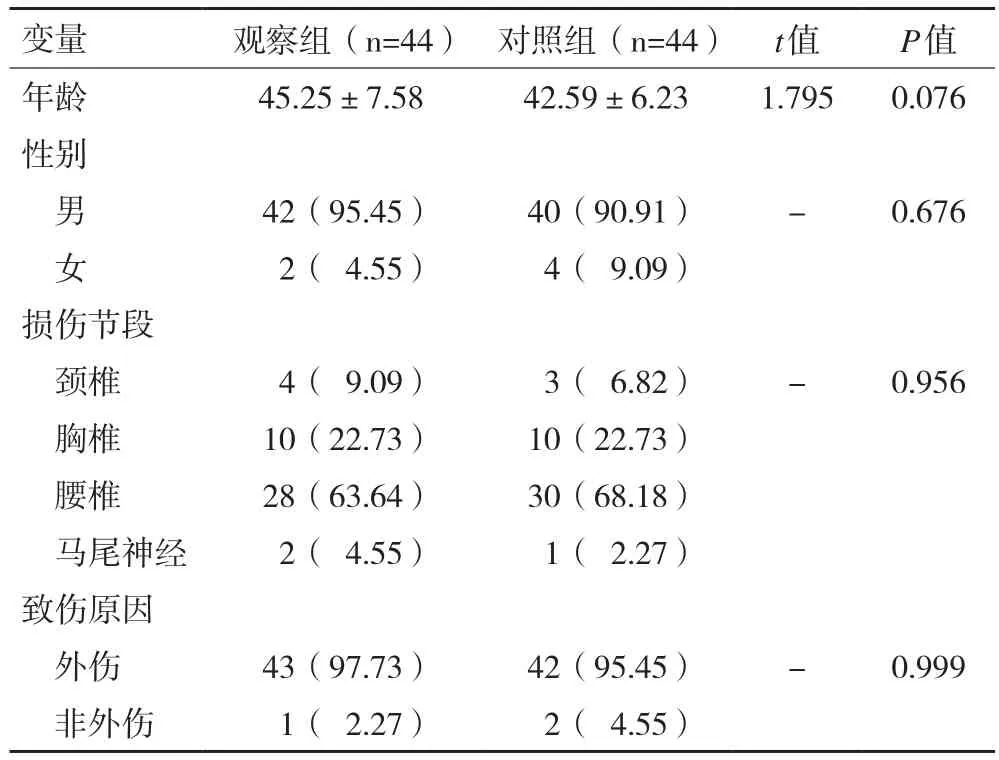
表1 兩組一般資料比較(n=88)
2.2 干預前后健康知識掌握率(%)比較 兩組患者干預前評分比較差異無統計學意義(P>0.05),干預后相比干預前在健康知識評分差值(17.31+9.23)、健康行為評分差值(14.41+8.08)和基本技能的評分差值(13.32+8.02)三項指標方面評分明顯提高,干預組明顯高于對照組干預后和干預前的評分差值,差異具有統計學意義P<0.05,干預效果顯著,詳見表2。
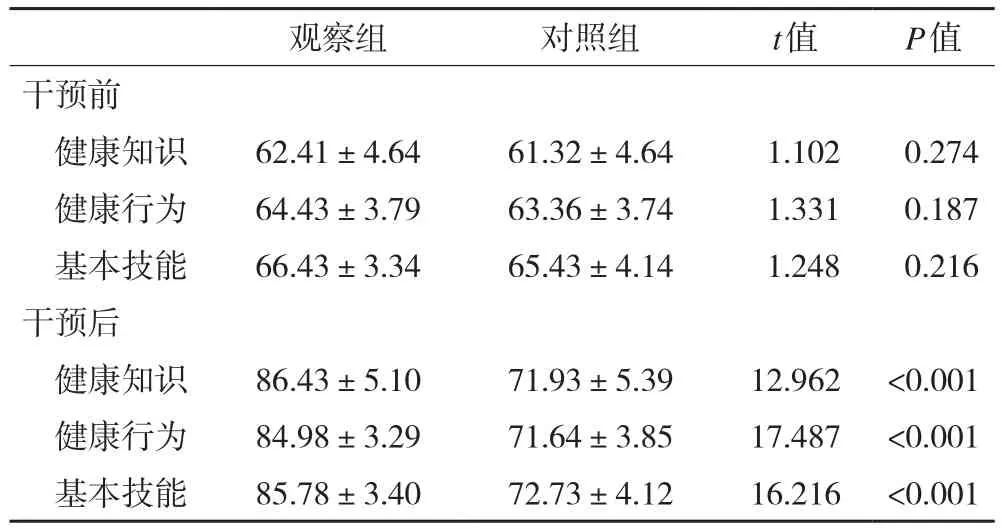
表2 干預前后健康知識掌握率比較(%)
2.3 干預前后PTGI評分比較 兩組患者干預前評分比較差異無統計學意義(P>0.05),觀察組和對照組干預后和干預前的總分評分差值為(20.61+8.19),個人力量評分差值為(4.74+2.74)、人際關系評分差值為(4.33+4.38)、新的可能性評分差值為(6.38+3.44)、精神變化評分差值為(1.78+1.28)、欣賞生活評分差值為(3.05+2.06),干預結果顯示總分及5個維度的評分差值均明顯高于對照組干預前后的評分差值,P<0.05具有統計學意義,干預效果明顯,詳見表3。
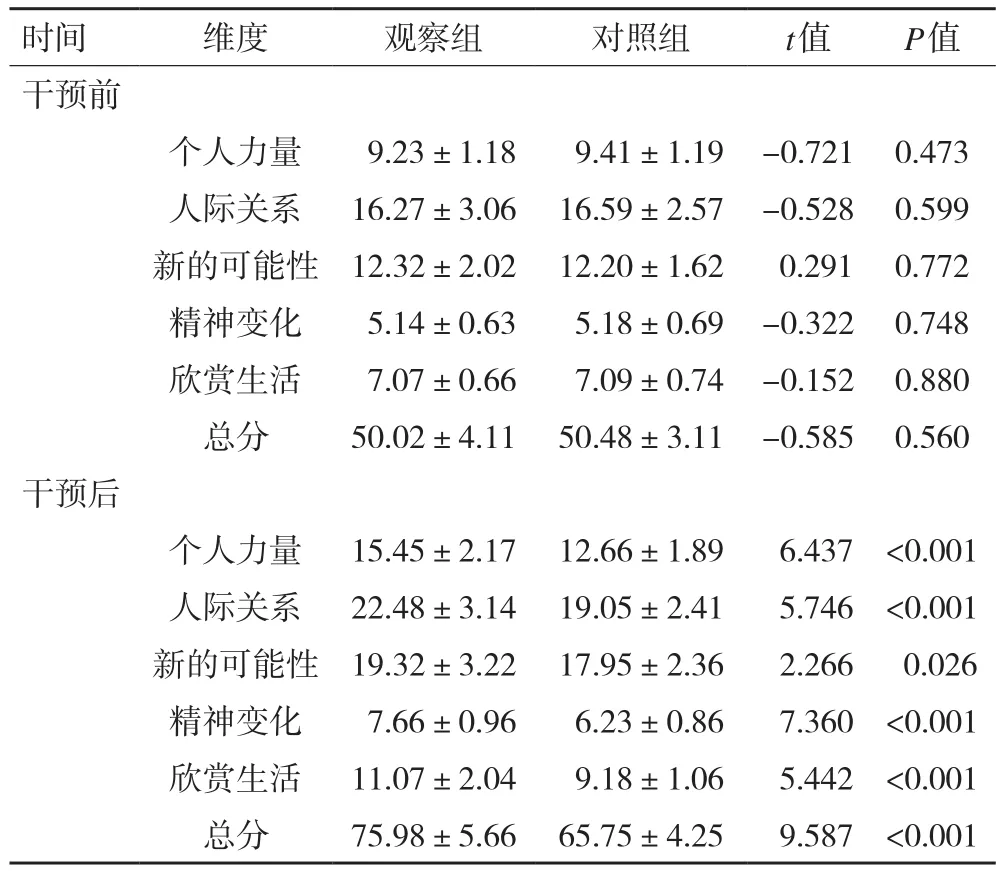
表3 干預前后PTG評分比較
2.4 干預前后MCMQ評分比較 兩組患者干預前醫學應對方式各項評分無統計學差異(P>0.05),觀察組面對的干預后和干預前的評分差值(6.81+4.97)明顯提高,屈服干預前后的評分差值(5.76+5.65)明顯降低,回避干預前后的評分差值(5.23+5.94)明顯降低,P<0.05差異有統計學意義,干預效果明顯。詳見表4。
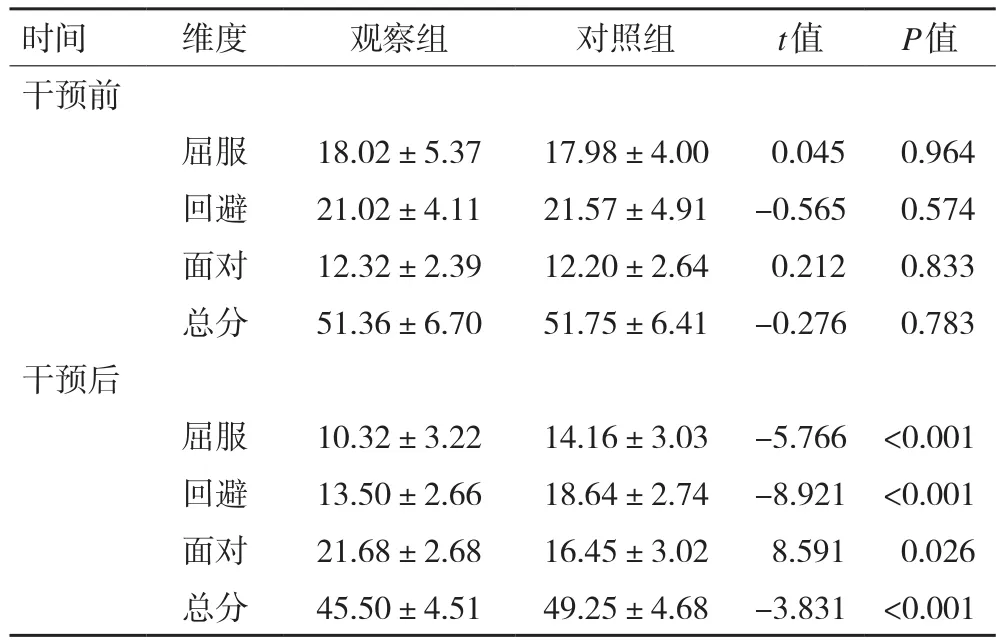
表4 干預前后醫學應對方式評分比較
2.5 干預前后GSES評分比較 兩組患者干預前自我效能各項評分比較差異無統計學意義(P>0.05),觀察組和對照組干預后相比干預前自我效能總的評分差值(34.17+9.34)明顯提高,其中應對問題評分差值(13.94+9.50)、達成結果評分差值(4.81+3.59)、自我效能評分差值(5.01+3.50)、自我管理評分差值(10.41+9.36),干預后相比干預前的評分差值均高于對照組的評分差值,P<0.05差異有統計學意義,干預效果顯著。詳見表5。
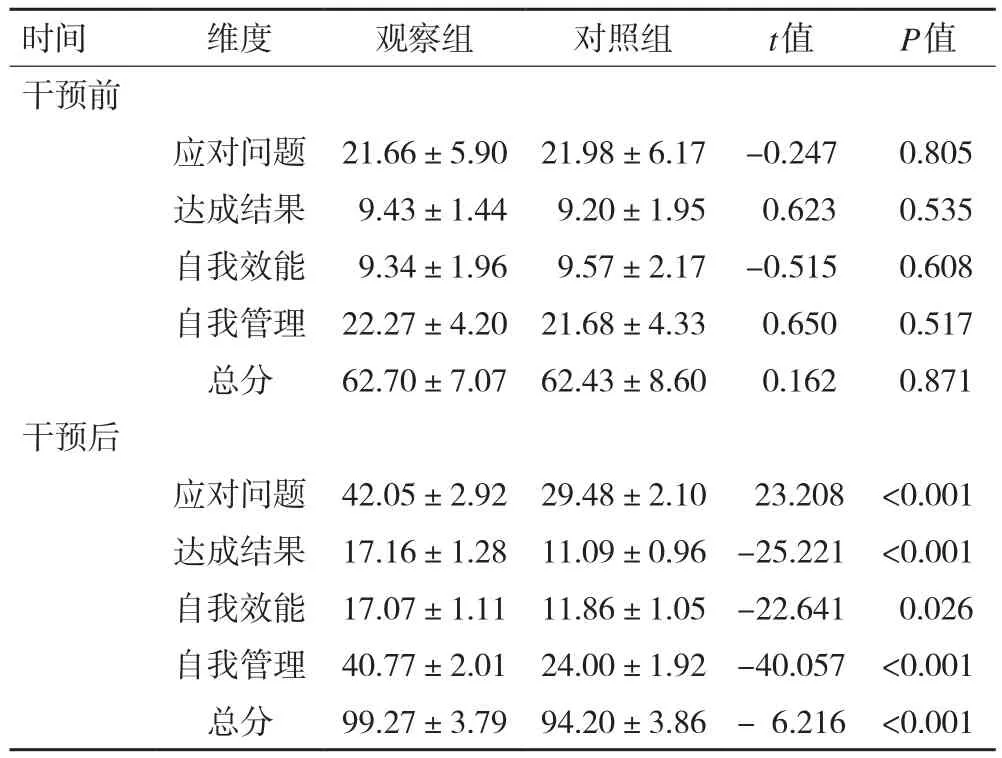
表5 干預前后自我效能評分比較
2.6 滿意度 觀察組滿意度42(95.45%)明顯高于對照組35(79.55%),Fisher精確檢驗具有統計學差異(P<0.05)詳見表6。
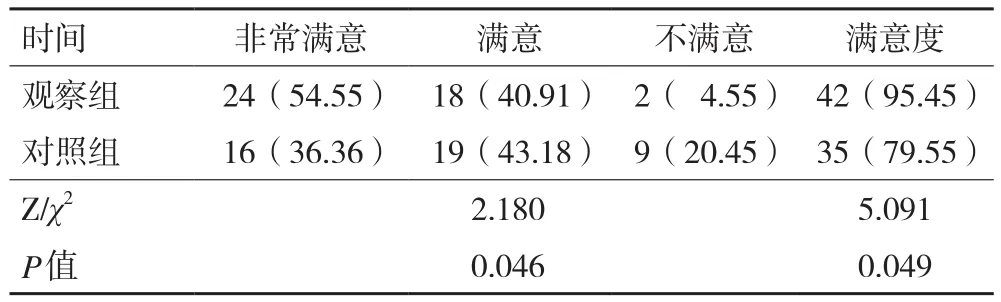
表6 干預前后住院患者滿意度比較
3 討 論
近年來,我國醫療技術為延長患者生命,提高患者的生活質量做出了突出貢獻。脊髓損傷病死率明顯下降,但仍具有一定的致殘率,需依靠后期健康教育及康復治療恢復患者脊髓功能[10]。但由于手術具有創傷性,易導致患者出現不同程度心理障礙,也在一定程度上導致患者生活質量下降。
脊髓損傷(Spinal Cord Injury,SCI)是因為各種原因導致的脊髓節段和功能損害,造成損傷水平以下脊髓功能的障礙。隨著社會經濟的發展,建筑、交通、礦業及體育運動等頻頻造成事故的發生[11]。脊髓損傷患者屬于重度殘疾人,生活難以獨立,給社會和家庭造成極大精神和經濟負擔。近年來隨著康復醫學的快速發展,國家重視對脊髓損傷患者的健康教育,使患者走出病人的角色,生活獨立,盡早脫離對家人的依靠,回歸社會和家庭,提高其生存質量。
“自我效能感”,主要指人們完成任務或工作的信念感,不涉及技能,僅代表人們對完成某項工作自信程度,當人們確信自己能夠獨立完成某活動時,即可產生高度自我效能感,可提升成功率,因此自我效能感用于患者康復進程中,可改善康復結局[13]。“醫生-護士-治療師”團隊合作共同參與的健康教育模式的建立能使脊髓損傷患者更加相信、以積極的心態去面對創傷、面對疾病,提高健康知識和行為的掌握程度,推動其技能的提高[12]。從而提高應對壓力的能力,促進其PTG。結合本次研究分析,健康教育康復自我效能與PTG、MCM等指標呈正相關,提示給予患者制定健康教育,能明顯改善患者生理狀態、提升患者康復自我效能,進而促進康復。
本研究“醫生-護士-治療師”團隊合作共同參與的健康教育對脊髓損傷患者PTG、醫學應對方式及自我效能的影響優于單一護士進行健康教育的效果。針對患者進行個性化健康教育,表2顯示健康教育干預后,干預組脊髓損傷患者的健康知識評分(86.43±5.10)、健康行為評分(84.98±3.29)、基本技能評分(85.78±3.40)顯著高于對照組的健康知識評分(71.93±5.39)、健康行為評分(71.64±3.85)、基本技能評分(72.73±4.12),差異具有統計學意義(P<0.05)。表3結果顯示健康教育干預后觀察組的PTG總分(75.98±5.66)顯著高于對照組(65.75±4.25),本研究結果與國內學者的研究結果一致,差異具有統計學意義(P<0.05)。從而表明與常規護理相比,建立健康教育護理模式能加強患者對健康知識的掌握,改善患者的負面情緒。表4結果顯示醫學應對方式中,干預后觀察組患者的屈服評分(0.32±3.22)及回避評分(13.50±2.66)評分較對照組屈服評分(17.98±4.00)及回避評分(21.57±4.91)有明顯降低(P<0.05),面對評分(21.68±2.68)較對照組(16.45±3.02)明顯提高,差異具有統計學意義(P<0.05)。同時表5觀察組自我效能干預后的評分(99.27±3.79)明顯高于對照組評分(94.20±3.86),差異具有統計學意義(P<0.05)。表明健康教育護理模式的建立能夠提高患者對脊髓損傷疾病的認知,消除患者的疑慮,利于改善患者負性情緒,提高患者應對疾病的信心。
綜上所述,“醫生-護士-治療師”團隊合作共同參與的健康教育優于單一護士進行的健康教育,對患者PTG、醫學應對方式及自我效能都起到了積極的影響。醫務人員可通過團隊合作的健康教育提升患者的信任感、對知識的掌握程度,提高生活活動能力、改善心理體驗,以促進患者積極進行康復行為[13]。因本研究只在一家醫院開展,所選取的方便抽樣法是按照入院先后順序選擇分組,不屬于隨機,在未來的研究中,應開展多中心大樣本研究以便更準確的為臨床提供個性化的健康教育、借力智慧醫療,豐富院外延續服務,在“互聯網+”的智能化大背景下,憑借智慧醫療系統[14-16],幫助患者根據自己的意愿選擇健康教育項目與方案,制訂精準性的計劃,以數據形式反饋患者健康情況,改善預后改善患者生活質量。

