用無創呼吸機治療慢性阻塞性肺疾病合并阻塞性睡眠呼吸暫停低通氣綜合征的臨床效果及患者睡眠質量分析
郭蓉菲
(哈密市中心醫院,哈密,839000)
臨床上慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease,COPD)合并阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)是較為常見的呼吸系統疾病。成年人的COPD合并OSAHS發病率約為3%[1]。當患者患上COPD合并OSAHS后,通常會出現睡眠時打鼾嚴重、睡眠過程中呼吸反復暫停、氣流受限以及睡眠中斷等情況,若患者未及時得到有效救治,可能會導致患者出現肺源性心臟病、肺動脈高壓、低氧血癥等病癥的出現,對患者的生命健康產生了嚴重威脅[2],本文選取我院呼吸科收治的COPD合并OSAHS患者80例作為研究對象,分析在慢性阻塞性肺疾病合并阻塞性睡眠呼吸暫停低通氣綜合征患者的臨床治療中,應用無創呼吸機的臨床效果,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年12月至2019年12月哈密市中心醫院呼吸科收治的COPD合并OSAHS患者80例作為研究對象,按照隨機數字表法分為對照組和觀察組,每組40例。對照組患者給予常規治療,觀察組采用無創呼吸機治療。觀察組中女18例,男22例,年齡23~64歲,平均年齡(51.78±7.42)歲;對照組中女19例,男21例,年齡22~65歲,平均年齡(52.02±7.39)歲。2組患者一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法
1.2.1 對照組患者給予常規噻托溴銨吸入劑進行治療 對照組患者每日接受噻托溴銨吸入劑治療,1次/d,同時給予患者劑量為0.1 g的氨茶堿緩釋片進行口服,用藥2次/d,連續為患者進行治療3個月。
1.2.2 給予觀察組患者無創呼吸機治療 以對照組患者的治療為基礎,每晚給予患者無創呼吸機佩戴進行治療,每次治療時間需在5 h以上,為患者持續治療3個月。
1.3 觀察指標 1)比較2組患者的治療總有效率,臨床總有效率=(顯效+有效)/總例數×100%[3];2)觀察2組患者的癥狀評分變化情況,包括咳痰、咳嗽及呼吸困難,每組分值滿分為20分,分值越高代表患者的癥狀越嚴重;3)比較2組患者的睡眠質量評分,采用匹茲堡睡眠指數量表(Pittsburgh Sleep Quality Index,PSQI)睡眠質量指數來評價患者的睡眠質量,分值越高代表患者的睡眠質量越差。
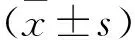
2 結果
2.1 2組患者臨床治療效果比較 治療后,觀察組患者的臨床治療總有效率明顯比對照組高,2組比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者治療效果比較[例(%)]
2.2 2組患者臨床癥狀評分比較 治療后,觀察組患者的咳痰、咳嗽及呼吸困難評分明顯比對照組患者低,2組比較差異有統計學意義(P<0.05)。見表2。
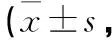
表2 2組患者的癥狀評分比較分)
2.3 2組患者睡眠質量比較 治療后,觀察組患者PSQI評分均低于對照組,2組比較差異有統計學意義(P<0.05)。見表3。
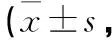
表3 2組患者疼痛程度及睡眠質量比較分)
3 討論
COPD合并OSAHS是臨床呼吸系統的常見病,中老年人群為該疾病的主要發病群體,70歲以上的患者發病率超過30%。COPD患者的臨床癥狀主要表現為早起出現炎癥、呼吸道存在大量分泌物、胸口憋悶等。心腦血管疾病是導致慢阻肺患者死亡的最常見因素之一。而OSAHS患者在臨床上常表現出間歇性低氧癥狀,若患者未得到及時救治,還可能造成呼吸衰竭的情況出現。當COPD合并OSAHS同時出現時,患者的病理以及生理紊亂癥狀會表現得更加明顯。對于健康者,其睡眠狀態時的通氣情況會較清醒狀態有略微的降低,但COPD患者即使是在清醒狀態下,其動脈血氧分壓值已經降低至8.00 kPa,若患者處于睡眠狀態,其動脈血氧分壓會進一步降低,導致患者的情況會更加危險。動脈血氧分壓的降低不僅會導致患者的睡眠質量嚴重降低,還可能造成肺動脈高壓以及心律不齊等癥狀的發生,對患者的健康十分不利。
綜上所述,在COPD合并OSAHS患者的治療中應用無創呼吸機進行治療,能有效促進患者癥狀的改善,提升患者的睡眠質量,值得臨床推廣應用。

