老年脊椎手術患者術中不同肌松程度對手術條件及術后康復質量的影響
張日鳳,朱小兵,吳論,彭學強
中山市中醫院麻醉科,廣東中山528400
老年患者全身麻醉期間的安全及術后康復均是麻醉醫師重點關注的問題,肌松藥殘余是常見的麻醉并發癥,老年患者肌松殘余率更高,危及生命安全。老年患者脊椎手術中維持恰當的肌松,對減少術后肌松藥殘余、提高術后康復質量具有重要意義。目前,常用的肌松監測有4次成串刺激(TOF)和強直刺激后計數(PTC)兩種模式。TOF即連續給予4次為一組的超強刺激,測定4次反應顫搐幅度,可用于判斷非去極化阻滯的深度和恢復;PTC是在外周神經肌肉深度非去極化阻滯時,記錄強直刺激后單次顫搐反應的次數。本研究采用TOF和PTC模式監測手術麻醉患者的肌松程度,評價不同肌松程度對老年患者脊椎手術條件及術后康復質量的影響。
1 資料與方法
1.1 臨床資料選擇擇期全麻下脊椎手術的老年患者60例,男28例、女32例,年齡65~80歲。納入標準:年齡≥65歲;體質量指數(BMI)<30 kg/m2,ASA分級Ⅰ級或Ⅱ級;預計手術時間<4 h;無神經肌肉傳導功能障礙,無困難氣管插管,無使用新斯的明及阿托品的禁忌證。將患者隨機分成中度肌松組和深度肌松組各30例。中度肌松組男14例、女16例,年齡65~80(71±5.3)歲,BMI(29.4±1.6)kg/m2,ASA分級Ⅰ級12例、Ⅱ級18例;深度肌松組男14例、女16例,年齡65~79(69±4.5)歲,BMI(30.2±2.4)kg/m2,ASA分級Ⅰ級13例、Ⅱ級17例。兩組性別、年齡、BMI、ASA分級具有可比性。本研究獲得本院倫理委員會批準,患者均簽署知情同意書。
1.2 麻醉方法術前禁飲食8 h,不使用術前用藥,由經驗豐富的脊柱外科醫生主刀完成手術。患者入室后,進行心電圖、心率、血壓、SpO2、PETCO2、BIS連續監測。采用TOF-Watch SX加速度儀監測肌松,加速傳感器固定于非輸液側手拇指掌側,電極置于前臂尺側近腕部。術中使用溫毯,維持大魚際皮溫在32~34℃。靜脈注射咪達唑侖0.04 mg/kg、舒芬太尼0.5 μg/kg,靶控輸注丙泊酚(血漿靶濃度3 μg/mL)。待患者意識消失后、給肌松藥前,先用TOF-Watch SX加速度儀測定對照值,4次反應顫搐幅度相同,即TOF比值(T4/T1)=100%。根據TOF比值和對TOF刺激的反應次數,判斷非去極化阻滯的深度和恢復。然后靜脈注射順式阿曲庫銨0.1 mg/kg,待TOF為0時行氣管插管,機械通氣,維持PETC02在35~45 mmHg。
中度肌松組采用TOF模式監測肌松。模擬閉環靶控輸注方式,待TOF從0到1出現后開啟微泵,持續輸注順式阿曲庫銨1μg/(kg·min),使TOF維持1~2(即4次成串刺激保持出現1或2個肌顫搐),若TOF<1則暫停泵注,直到TOF≥1后繼續泵注,手術結束前15 min停止泵注順式阿曲庫銨。
深度肌松組首先采用TOF模式,在第1次顫搐反應(T1)消失后采用PTC模式繼續監測肌松,記錄單刺激能夠引出的肌顫搐個數即為PTC計數。持續輸注順式阿曲庫銨2~5 μg/(kg·min),維持PTC<10,記錄及調控時間間隔均為6 min,手術結束前15 min停止泵注順式阿曲庫銨。麻醉維持采用靶控輸注丙泊酚和瑞芬太尼,根據血壓和心率的變化調節用量,維持BIS在40~55。手術結束前15 min追加舒芬太尼0.1μg/kg。手術結束后停用瑞芬太尼,丙泊酚改為血漿靶濃度1 μg/mL,直至TOF比值達到0.7后停用丙泊酚。兩組均在TOF>2時用新斯的明0.04 mg/kg+阿托品0.02 mg/kg進行拮抗。
1.3 觀察指標術畢對肌松滿意度進行評分,10分為術野暴露最優、肌松最佳,0分為術野暴露最差或有體動反應。評分8~10分為優、4~7分為中、0~3分為差。記錄恢復指數(T1從基礎值的25%恢復到75%的時間)、TOF比值恢復至0.7的時間、TOF比值恢復至0.9的時間、術畢氣管導管拔管時間、住院時間。記錄兩組術后麻醉相關并發癥的發生情況,包括呼吸道梗阻、誤吸、低氧血癥、肺部炎癥等。
1.4 統計學方法采用SPSS15.0統計軟件。計量資料以±s表示,組間比較采用配對t檢驗;計數資料用χ2檢驗,等級資料比較采用秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組肌松滿意度比較中度肌松組肌松滿意度優24例、中6例、差0例,深度肌松組分別為25、5、0例,兩組肌松滿意度比較差異無統計學意義(P>0.05)。
2.2 兩組肌松恢復指標比較與中度肌松組比較,深度肌松組恢復指數、TOF比值恢復至0.7和0.9的時間均較中度肌松組延長(P均<0.05)。見表1。
表1 兩組肌松恢復指標比較(±s)
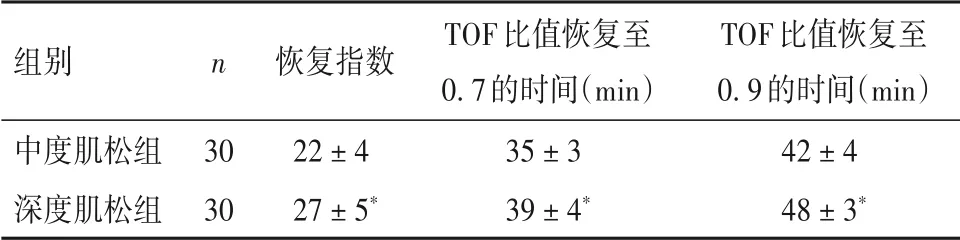
表1 兩組肌松恢復指標比較(±s)
注:與中度肌松組比較,*P<0.05。
組別中度肌松組深度肌松組n 30 30恢復指數22±4 27±5*TOF比值恢復至0.7的時間(min)35±3 39±4*TOF比值恢復至0.9的時間(min)42±4 48±3*
2.3 兩組手術時間、氣管導管拔管時間、住院時間比較兩組手術時間比較差異無統計學意義(P>0.05),深度肌松組氣管導管拔管時間、住院時間較中度肌松組延長(P均<0.05)。見表2。
表2 兩組手術時間、氣管導管拔管時間、住院時間比較(±s)

表2 兩組手術時間、氣管導管拔管時間、住院時間比較(±s)
注:與中度肌松組比較,*P<0.05。
組別中度肌松組深度肌松組n 30 30手術時間(min)132±25 135±18氣管導管拔管時間(min)21±5 28±5*住院時間(d)10±2 14±2*
2.4 兩組術后麻醉相關并發癥比較與中度肌松組比較,深度肌松組術后呼吸道梗阻、低氧血癥并發癥發生率增加(P均<0.05)。見表3。

表3 兩組術后麻醉相關并發癥比較[例(%)]
3 討論
高齡手術患者圍術期風險較高。隨著年齡增長,機體發生退行性變,心排量、肝腎血流量、肝腎功能、體內水分含量均相應減少,藥物在體內的分布、代謝和消除隨之發生改變;神經肌肉接頭亦有不同程度的變化,導致肌松藥對老年人的作用也有不同程度的改變[1]。肌松藥殘余是臨床麻醉中常見的并發癥。研究顯示,殘余肌松可導致嚴重呼吸事件的發生,使患者在麻醉后監測治療室(PACU)內的停留時間延長,影響康復質量,增加患者術后病死率[2]。MURPHY等[3]報道,肌松藥殘余發生率為3.5%~88.0%,而老年患者肌松藥殘余發生率為60.0%~80.0%。過深的肌松會導致肌松藥殘余增加,術后并發癥發生率增加[4-6],危及患者全身麻醉期間的安全及術后康復。因此術中麻醉管理、維持適當的麻醉深度和肌松程度尤為重要,術中合理使用肌松藥、常規行肌松監測、術后常規行肌松拮抗有助于減少術后殘余肌松的發生[7]。目前臨床上常用的肌松監測有TOF和PTC兩種模式,各有不同特點。TOF即連續給予4次為一組的超強刺激,頻率為2 Hz、矩形波,每個刺激脈沖寬度0.2~0.3 ms。兩組刺激間隔為10~30 s,以免影響4次顫搐刺激的幅度,常用自動肌松監測儀的TOF刺激間隔為12 s。使用時,在給肌松藥前先測定對照值,4次反應顫搐幅度相同,即TOF比值(T4/T1)=100%。根據TOF比值和對TOF刺激的反應次數,可以判斷非去極化阻滯的深度和恢復。PTC即強直刺激后計數,在外周神經肌肉深度非去極化阻滯時,經單次顫搐刺激和TOF刺激監測為零,在此無反應期,先給予1 Hz單次顫搐刺激1 min,然后用50 Hz強直刺激5 s,3 s后再用1 Hz單次刺激15次,記錄強直刺激后單次顫搐反應的次數,每隔6 min進行1次。
TOF對殘余的神經肌肉阻滯較單次顫搐刺激敏感,無需與術前對照值比較,可以對神經肌肉阻滯進行準確的動態性監測,且可反復進行。當T4消失或T1低于對照值的10%~20%時,TOF比值則無法計算,即等于0,所以不適用于監測深度神經肌肉阻滯。PTC與T1開始出現時間之間的相關性很好,可以預計神經肌肉收縮功能開始恢復的時間。PTC數目越小,表示阻滯程度越深,一般PTC<10次時TOF刺激反應消失;PTC為5~10次時可視為深度神經肌肉阻滯[8]。
順式阿曲庫銨是新型芐異喹啉類非去極化肌松藥,不釋放組胺,心血管反應小,是較為理想的中時效非去極化肌松藥,廣泛用于臨床麻醉,尤其適合老人、小兒和合并肝腎功能受損、嚴重心血管疾病患者以及ICU患者[11]。本研究采用靜脈泵注順式阿曲庫銨來維持肌松,是因為以TCI模式以藥代學與藥效學的理論為基礎,通過調節血漿藥物濃度控制肌松深度,不僅可以維持穩定的血藥濃度,而且能更好地控制肌松程度及其恢復過程[12],可按臨床所需時間及肌松程度維持滿意的肌松,并具有恢復迅速的優點。
脊椎手術由于患者的安放體位、體型、體力勞動者肌肉發達、術野狹小等原因,術者操作中會感覺肌松“不松”,麻醉醫生常被要求追加肌松藥。術中如一味迎合術者要求追加過量肌松藥,會增加術后肌松藥殘余發生的可能性。術中實施肌松定量監測能夠指導臨床醫師更合理地使用肌松藥,有助于減少術后殘余肌松的發生[9-10]。本研究對老年脊椎手術患者分別采用TOF和PTC監測,術中靶控輸注順阿曲庫銨維持術中不同程度的肌松,術者對兩組的肌松滿意度無明顯差異,說明中度肌松即可為老年患者脊椎手術提供良好的手術條件。中度肌松組恢復指數、TOF比值恢復至0.7的時間、TOF比值恢復至0.9的時間、術畢氣管導管拔管時間均較深度肌松組縮短;術后麻醉相關并發癥呼吸道梗阻、低氧血癥的發生率中度肌松組較深度肌松組減少。這表明中度肌松組術后并發癥少,康復質量更佳。本研究中度肌松組住院時間更短,可能與并發癥少、患者恢復更快有關,相應地也減少了住院醫療費用,因此認為術中維持中度肌松對患者來說是大有裨益的。
肌松藥殘余可能帶來的嚴重后果,比如上呼吸道梗阻、誤吸、低氧血癥以及術后肺部并發癥等,影響患者的康復。本研究結果表明,術中維持中等程度的肌松即可為老年患者脊椎手術提供較好的手術條件,而且殘余肌松并發癥少,更有利于術后康復,縮短住院時間,符合當今的快速康復理念。

