T1聲門型喉鱗癌喉垂直部分切除術的手術切緣與局部復發的關系
張 貴 范栩嫚
聲門型喉鱗癌作為喉癌重要組成部分,約占喉癌一半,其中開放手術、經口CO2激光顯微手術及放射治療是治療聲門型喉鱗癌常用方法。放療對于患者的喉部保存率較高,不影響其術后嗓音,容易被患者接受,且聲門型喉鱗癌局限于喉內,淋巴結轉移率低,因此,如果腫瘤細胞對放療較為敏感,放療能夠取得較好的治療效果[1]。然而放療本身具有較高的并發癥,其治療成本高。經口CO2激光顯微手術是具有并發癥發生率低、成本低、住院時間短等特點的微創手術,更容易被聲門型喉鱗癌患者接受[2]。相關研究發現經口CO2激光顯微手術治療T1聲門型喉鱗癌的局部控制率在86%~96%之間,而經口CO2激光顯微手術中腫瘤的手術切緣往往較短,導致陽性切緣率高達50%[3]。對于聲門暴露不良或腫瘤較大的T1聲門型喉鱗癌患者,則需要進行垂直部分喉切除術,該手術能夠在根除病變的基礎上最大程度地保留喉的吞咽、呼吸和發聲功能[4]。大多數喉垂直部分切除術(VPL)的開放手術為保護器官的功能,盡可能多地保留正常組織,通常以5 mm的距離作為手術切緣陽性的閾值[5]。因此,本研究通過分析T1聲門型喉鱗癌喉垂直部分切除術的手術切緣與局部復發的關系,為臨床治療此類疾病提供理論基礎,現報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年1月至2019年1月在我院實施喉垂直部分切除術的68例T1聲門型喉鱗癌患者一般資料。全部患者均符合《喉癌外科手術及綜合治療專家共識》中關于T1聲門型喉鱗癌診斷標準[6]。納入標準:均經內鏡、影像學和病理學確診為聲門型喉癌T1期;患者的意識清楚、精神正常;患者及家屬知情同意。排除標準:合并嚴重臟器功能障礙;其他類型喉癌;自身原因無法配合此次研究。根據患者術后是否復發分為2組,其中術后無復發組患者45例,術后復發組23例,2組患者一般資料可比(P>0.05),見表1。

表1 2組一般資料對比
1.2 方法
所有患者入院后均實施喉垂直部分切除術,采用低位氣管切開插管并行全身麻醉,于頸前做一弧形切口,并切開正中白線,將帶狀肌向兩旁拉開,切開環甲膜,充分暴露病灶,于病變較輕一側或健側入喉,將病灶以及大部分甲狀軟骨切除,并下拉會厭與雙側喉上切緣縫合,同時封閉胸骨舌骨肌內側和喉側切緣,逐層縫合手術切口。
1.3 觀察指標
記錄并對比2組患者的腫瘤測量結果,包括手術切緣、腫瘤直徑和浸潤深度。手術切緣包括平均手術上切緣(USMs)、平均手術下切緣(LSMs)和平均后外側手術切緣(PLSMs)、最短切緣。腫瘤直徑分為前后徑、上下徑、內徑以及平均直徑。根據其腫瘤切緣距離大小分為腫瘤切緣距離>5 mm和腫瘤切緣距離0~5 mm,不同腫瘤切緣距離腫瘤患者分布比例。
1.4 統計學方法
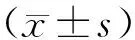
2 結果
2.1 2組手術切緣、腫瘤直徑及浸潤深度對比
2組患者的腫瘤平均前后徑、平均上下徑、平均內徑及平均直徑比較,差異無統計學意義(P>0.05)。在手術切緣分析中,2組患者的USMs和LSMs比較,差異無統計學意義(P>0.05);復發組PLSMs、平均最短切緣明顯低于無復發組,差異具有統計學意義(P<0.05)。見表2。

表2 2組手術切緣、腫瘤直徑及浸潤深度對比
2.2 2組患者不同腫瘤切緣距離占比對比
無復發組患者腫瘤切緣距離>5 mm的比例為84.44%(38/45),明顯高于復發組的34.78%(8/23),而腫瘤切緣距離≤5mm的患者的比例(15.56%)明顯低于復發組(65.22%),差異有統計學意義(χ2=17.152,P<0.00)。
3 討論
在臨床上,經口CO2激光顯微手術和放療以其創傷小、功能保存好、并發癥發生率低的優點,成為治療喉鱗癌的常用方法。然而相關研究發現經口CO2激光顯微手術無法獲得較好的手術切緣,尤其對于聲門暴露不良或腫瘤負荷較大的患者,開放性VPL手術則是一種更為理想的選擇[7]。目前有研究發現不同手術切緣、腫瘤直徑及浸潤深度都會影響T1聲門型喉鱗癌患者局部復發[8]。
本研究發現2組患者的腫瘤平均前后徑、平均上下徑、平均內徑及平均直徑比較,差異無統計學意義(P>0.05)。在手術切緣分析中,2組患者的USMs和LSMs比較,差異無統計學意義(P>0.05);而復發組PLSMs、平均最短切緣明顯低于無復發組,差異具有統計學意義(P<0.05),提示PLSM對T1聲門型喉鱗癌患者的局部復發至關重要。這可能是因為T1聲門型喉鱗癌的腫瘤局限于聲門部,能夠為外科醫生提供了足夠的空間來實現安全的手術切緣,因此VPL手術中USMs和LSMs的數值往往較大;而PLSMs離聲門區腫瘤較近,醫生為確保正常組織和黏膜的喉功能,導致PLSMs通常比USMs和LSMs短,導致腫瘤殘留,容易引起局部復發。此外,最短切緣亦受到PLSMs影響,因此,最短切緣亦對T1聲門型喉鱗癌患者的局部復發至關重要[9-10]。對于局部復發,一般認為腫瘤浸潤深度是關鍵因素[11]。本研究未發現2組腫瘤浸潤深度差異,可能是由于T1聲門型喉鱗癌局限于聲門區,腫瘤浸潤不深,因此,其浸潤深度差異不明顯。腫瘤切緣距離>5 mm中無復發組患者的比例明顯高于復發組,而腫瘤切緣距離≤5 mm中無復發組患者的比例明顯低于復發組,差異有統計學意義(P<0.05),說明最短邊緣<5 mm是局部復發的危險因素,因此對于T1-GSCC患者,VPL中應考慮最短邊緣大于5 mm。Yang等[12]的研究結果與本研究類似。
綜上所述,PLSMs、最短切緣對VPL治療的T1聲門型喉鱗癌患者的局部復發有顯著影響,最短的腫瘤切緣距離應為5 mm。

