俞募配穴針刺聯合益氣化痰方治療卒中后相關性肺炎40例
胡徽星 梁發俊 張靜波 尹苗苗 王震
隨著老齡化加劇,腦卒中患者不斷擴大,大部分腦卒中患者并非死于腦卒中本身,多死于卒中后的并發癥[1]。卒中后相關性肺炎是常見的并發癥之一,發病率約為10%~20%,死亡率高達25%,威脅患者生命健康[2]。目前現代醫學對卒中后相關性肺炎以祛痰、抗感染為主,隨著抗生素的濫用,病原菌的耐藥性明顯提高,顯著增加了卒中后相關性肺炎的臨床治療難度[3]。中醫將卒中后相關性肺炎歸為“咳嗽”“肺癰”的范疇,因卒中而發病,多為內虛于前,衛外不固,外感邪毒,首犯于肺,發為咳嗽、咯痰,肺失宣降,導致氣不化津,聚液成痰,痰濁內生,肺絡痹阻,日久耗傷肺氣,導致肺氣虧虛[4]。中醫當以補肺益氣,祛痰通絡為主要治療原則。為提高該病的療效,本研究對40例患者在現代醫學常規治療基礎上,采用俞募配穴針刺聯合益氣化痰方治療,以期獲得更佳的療效。
1 對象與方法
1.1 對象
病例選自安徽中醫藥大學第二附屬醫院在2017年1月至2019年10月間收治的82例卒中后相關性肺炎患者,根據隨機數字表法將其分為2組,每組各有41例。研究組脫落1例,其中男性27例,女性13例,年齡42~85歲,平均(54.90±6.23)歲,病程3~11個月,平均(7.21±2.09)個月,發病類型分為腦梗死28例、腦出血12例;病情分為輕度16例、中度24例。對照組脫落1例,其中男性24例,女性16例,年齡40~83歲,平均(54.51±6.42)歲,病程3~12個月,平均(7.05±2.24)個月,發病類型分為腦梗死25例、腦出血15例;病情分為輕度18例、中度22例。兩組在臨床資料無明顯差異(P>0.05),具有可比性。所有措施經我院倫理委員會批準(批準號:20161107)。
1.2 納入標準
(1)滿足腦卒中的診斷標準[5];(2)滿足卒中相關性肺炎的診斷標準[6];(3)符合《中藥新藥臨床研究指導原則》中肺氣虧虛證的診斷標準[7],包括咳嗽聲微、咳而伴喘、咯痰、神疲乏力、畏寒自汗、胸悶氣短、食少、舌淡苔白,脈弱;(4)腦卒中恢復期;(5)患者自愿參與本研究,簽訂知情同意書;(6)年齡40~85歲。
1.3 排除標準
(1)腦卒中急性發作;(2)伴有抑郁、偏癱、失語等其他并發癥;(3)肺結核、哮喘、塵肺、支氣管炎、肺腫瘤等其他肺部病變;(4)精神障礙,不能正常交流;(5)機體重要器官心、肝、腎、脾等嚴重病變;(6)自身免疫系統、內分泌系統、造血系統病變;(7)對本研究選用的藥物有過敏史;(8)參與其他臨床試驗。
1.4 脫落標準
(1)各種原因失訪者,未按時隨訪者;(2)病情改變、嚴重并發癥、轉院等原因退出者;(3)研究人員對患者進行評估,不宜繼續治療者。
1.5 治療方法
對照組:給予現代醫學常規治療,包括降壓、降脂、抗感染、抗凝、祛痰、營養支持等。
研究組:在對照組患者治療的基礎上,采用俞募配穴針刺聯合益氣化痰方治療,包括:(1)俞募配穴針刺,選取雙側肺俞、中府、太淵、列缺,患者取坐位,肺俞向脊柱斜刺0.5寸,中府背離胸骨斜刺0.5寸,太淵直刺0.2寸,風池向鼻尖斜刺1.0寸,以患者酸脹感為度,采用平補平瀉手法,得氣后留針30分鐘,每周治療5天,連續治療4周。(2)益氣化痰方治療,方中組成半夏10 g、陳皮6 g、甘草3 g、川貝母6 g、白芥子15 g、白前15g,黨參15 g、茯苓10 g、百部10 g、白術15 g、蟬衣6 g、萊菔子10 g、桔梗10 g。隨癥加減,高熱者加梔子15 g、金銀花10 g;煩躁者加膽南星15 g、郁金15 g;便秘者加枳實15 g、大黃6 g;痰黃者加竹茹10 g、黃芩15 g;每日1劑,煎制2次后混合藥液,熏蒸取汁200 mL,于早晚溫服,連續治療4周。
1.6 觀察指標
1.6.1 臨床療效比較 根據《中藥新藥臨床研究指導原則》中癥狀量化評分標準對咳嗽聲微、咳而伴喘、咯痰、神疲乏力、畏寒自汗、胸悶氣短、食少等癥狀進行評分[7],按照四級(無、輕、中、重)分別記為0~3分,各癥狀評分總和為證候評分。包括:(1)治愈,治療后的癥狀、體征基本消失,病灶被完全吸收,證候評分較之前降低≥95%;(2)顯效,癥狀、體征顯著減輕,病灶被大部分吸收,證候評分較之前降低≥70%,但<95%;(3)有效,治療后的癥狀、體征改善,病灶被部分吸收,證候評分較之前降低≥30%,但<70%;(4)無效,治療后的癥狀、體征無改變,證候評分較之前降低<30%。總有效率=(治愈例數+顯效例數+有效例數)/40×100%。
1.6.2 癥狀體征改善時間 比較運用白細胞分析儀(寶靈曼BM830)測定血清白細胞的水平;記錄兩組患者主要癥狀體征改善情況,包括體溫和白細胞恢復時間、病灶完全吸收時間及住院時間。
1.6.3 肺炎嚴重程度 比較運用肺炎嚴重指數(pneumonia severity index,PSI)評估患者肺炎病情程度[8],包括年齡、合并癥、查體、檢查指標等項目,總分0~90分,分值越高表明病情越嚴重。
1.6.4 炎癥因子 比較于治療前和治療后,抽取患者空腹外周靜脈血3~7 mL,采用酶聯免疫吸附試驗測定C反應蛋白(c-reactive protein,CRP)、血清可溶性髓系細胞觸發受體-1(soluble triggering receptor of myeloid cells-1,sTREM-1)的水平;采用流式細胞儀(貝克曼公司FACSCanto II型)檢測血清中性粒細胞和淋巴細胞的水平,并計算中性粒細胞/淋巴細胞比值(neutrophil/lymphocyte ratio,NLR)。
1.7 統計學方法
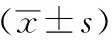
2 結果
2.1 兩組患者治療后的總有效率比較
研究組的療效(95.00%)高于對照組(77.50%),差異有統計學意義(P<0.05)。見表1。

表1 兩組患者治療后總有效率比較
2.2 兩組患者治療后癥狀改善時間比較
研究組患者治療后體溫和白細胞恢復時間、病灶完全吸收時間、住院時間均低于對照組,差異有統計學意義(P<0.05)。見表2。
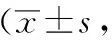
表2 兩組患者治療后體溫和白細胞恢復時間、病灶完全吸收時間、住院時間比較天)
2.3 兩組患者肺炎嚴重程度比較
治療后,兩組患者PSI指數顯著降低,以研究組降低的更明顯(P<0.05)。見表3。
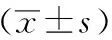
表3 兩組患者PSI指數比較
2.4 兩組患者炎癥指標比較
治療前,兩組患者CRP、sTREM-1、NLR無明顯差異(P>0.05);治療后兩組患者的CRP、sTREM-1、NLR顯著降低(P<0.05);研究組的CRP、sTREM-1、NLR低于對照組,差異有統計學意義(P<0.05)。見表4。
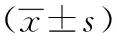
表4 兩組患者CRP、sTREM-1、NLR比較
3 討論
卒中后相關性肺炎,其主要臨床表現為發熱、咳嗽、咯痰,甚至呼吸困難等,是導致腦卒中死亡率增加和預后較差的主要原因之一[9]。卒中后相關性肺炎可能的原因為患者長期臥床、吞咽困難、誤吸、心房纖顫、氣道插管等[10]。卒中后相關性肺炎的發病機制比較復雜,腦卒中和繼發性顱內壓升高可影響中樞神經功能,導致吞咽困難和咳嗽反射消失,肺通氣功能明顯降低,可造成肺水腫或瘀血,若得不到及時有效的診治,可導致急性呼吸窘迫或呼吸衰竭[11]。
卒中后相關性肺炎的主要中醫病機為機體肝腎陰虛,氣血虧虛,外感邪毒,肺失肅降,形成痰、瘀、熱等邪毒,痰熱蘊結于肺,肺絡瘀阻,痰瘀互結,或患者情志不悅,惱怒憂思,引起化火生風,橫犯于脾,脾失健運,痰濁內生,上犯于肺,肺失宣降進一步導致肝失疏泄,肝火犯肺,灼傷肺絡,肺氣耗損,導致肺氣虧虛[12]。本試驗選用針藥結合的療法,以期獲得更好的療效。益氣化痰方中白術、黨參、茯苓用作君藥,黨參能健脾養肺,益氣生津,肺氣充盈,則精氣輸布有源,五臟得以滋養;白術與茯苓聯用,增強補中益氣之效,有效改善肺氣虧虛之癥。川貝母、桔梗、百部、白前、陳皮、半夏用作臣藥;陳皮能燥濕化痰,散結消痞,半夏能降逆和胃,燥濕祛痰,二藥相須為用,增強健脾理氣、祛痰燥濕之效;白前能祛痰降氣,桔梗能開宣肺氣,二藥協同,一宣一降,加強止咳祛痰之效,促使肺臟肅降功能恢復;百部入肺經,能止咳祛痰;川貝母能瀉肺熱,止咳祛痰。萊菔子、白芥子、蟬衣、甘草用作佐使藥,蟬衣能疏散風熱,利咽透疹,熄風止痙;白芥子能消腫散結,祛痰;萊菔子能祛痰下氣,消食;甘草能健脾益氣,調和諸藥。全方合用,共同發揮養肺益氣,止咳祛痰,燥濕理氣,消腫散結的作用,符合卒中后相關性肺炎的病機。同時本研究聯合俞募配穴針刺治療,選取肺俞、中府、太淵、風池等腧穴,其中肺俞為肺臟經氣輸注之處,能調理經氣,宣肺解表[13];中府為肺經募穴,能止咳平喘,清瀉肺熱,健脾益氣,肅降肺氣[14];太淵為肺經原穴,能活血通經,止咳祛痰[15];列缺能解表宣肺,疏通陰陽,止咳祛痰[16]。本研究結果發現,研究組療效比對照組高,體溫和白細胞恢復時間、病灶完全吸收時間、住院時間、PSI指數比對照組低。結果提示,俞募配穴針刺聯合益氣化痰方可提高卒中后相關性肺炎的療效,能進一步降低臨床癥狀,控制病情發展。
CRP是炎癥反應的特異性標志物,在卒中后相關性肺炎患者機體中呈高表達[17]。sTREM-1是種新型炎癥標志物,在單核細胞、巨噬細胞、中性粒細胞中表達,可進入體液激發多種炎癥因子的分泌[18]。NLR參與卒中后相關性肺炎的發生和病情的發展,其水平可用于評估病情的嚴重程度[19]。本研究結果顯示,研究組的CRP、sTREM-1、NLR比對照組低。結果表明,俞募配穴針刺聯合益氣化痰方通過抑制卒中后相關性肺炎的炎癥反應,發揮治療作用。
綜上所述,俞募配穴針刺聯合益氣化痰方可提高卒中后相關性肺炎的療效,可進一步減輕臨床癥狀,控制病情發展,降低炎癥因子水平,具有良好治療效果。

