高原地區巨大肺大皰一例
彭文林 次仁云丹 張鴻鈞
西藏軍區總醫院胸科 西藏拉薩 850000
肺大皰(pulmonary bulla,PB) 是由于肺泡內壓力升高,肺泡壁破裂融合,最后形成巨大的囊泡狀改變,一般繼發于小支氣管的炎性病變。而占據整個一側胸腔的巨大肺大皰比較少見,其治療方法與自發性氣胸不同,若誤診為自發性氣胸,處置不當,可能危及患者生命,因此兩者鑒別診斷有著重要意義。現將我科收治的 1 例左側巨大肺大皰患者報道如下。
1 病例資料
患者女性,29 歲,藏族,自訴既往體健,無吸煙史,無粉塵接觸史。既往無肺大皰病史及其他肺部疾病、外傷史。入藏前無不適感。于 2020 年 3 月30 日乘飛機由重慶飛往林芝(機場海拔2949m),下飛機后隨即出現胸悶伴呼吸困難,并進行性加重,無明顯胸痛,無咳嗽、咯血。遂就診于林芝市人民醫院,行胸部CT檢查提示:左側大量氣胸,左側胸腔壓縮90%以上。予以胸腔閉式引流術,未引流出氣體,患者呼吸困難未見好轉。為進一步治療轉診至西藏軍區總醫院,行胸部CT檢查提示:左側大量氣胸,肺壓縮90%以上(圖1)。遂以“左側氣胸”收入我科住院治療。患者自發病以來,精神、飲食可,睡眠稍差,大小便正常,體重無明顯減輕。入院查體:體溫:36.7 ℃ 脈搏:102 次/min 呼吸:22次/min 血壓:120/80mm Hg 指脈氧飽和度:84%。全身淺表淋巴結無腫大,口唇無紫紺,胸廓無畸形,氣管右移,左側叩診呈鼓音,語顫明顯減弱,呼吸音消失,余未見明顯異常,立即行胸腔穿刺術,未抽取出氣體。結合病史,考慮左側巨大肺大皰可能性較大,完善術前檢查后,行單孔胸腔鏡胸腔探查術,術中見巨大肺大皰充滿整個左側胸腔,肺大皰與前側胸壁黏連(圖2),左肺正常肺組織壓縮至肺門。仔細松解粘連,發現大皰基底部位于左肺下舌段,基底部寬約3cm,一次性切割縫合器切割縫合肺大泡基底部(圖3),切除的肺大皰膜明顯增厚(圖4),期間可見擴張的滋養血管。術中膨肺良好,水試無明顯漏氣。常規關胸,留置胸腔閉式引流管。病理證實為肺大皰組織(圖5)。術后給予吸氧、止血、抗感染、化痰等治療后,并加強肺功能鍛煉。術后患者恢復良好,當天指脈氧飽和度恢復至92%。術后第7 天復查胸部CT 見左肺復張良好(圖6),手術切口愈合良好(圖7),予以出院。

圖1
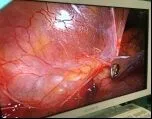
圖2

圖3

圖4

圖5
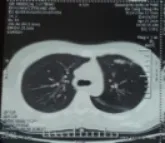
圖6

圖7
2 討論
自發性氣胸是指原因不明的肺或支氣管破裂,導致呼吸道的氣體進入密閉的胸膜腔。自發性氣胸的流行病學情況現在還缺乏大量的準確數據,國外有研究發現,原發性氣胸女性發病率為18/10 萬[1],至今我國國內還沒有研究明確報道自發性氣胸的準確發病情況。關于自發性氣胸,普遍認為可能致病的危險因素較多,國外研究表明,大氣壓力變化和自發性氣胸的發病相關[2]。
國內一般認為胸膜下大泡和肺大皰的破裂是引起自發性氣胸的常見原因。大泡形成的機制系非特異性炎癥所致,細支氣管的非特異性炎癥,使細支氣管形成活瓣機制,炎癥引起纖維組織增生,瘢痕形成,致肺泡內氣體集聚[3]。該患者系青年女性,急進高原引起的氣壓變化致其發病,按常規臨床邏輯判斷,該患者是因為左側肺大皰破裂,導致自發性氣胸。但患者由于肺大皰膜增厚,加之肺大皰的活瓣樣交通結構,致使空氣進入肺大皰后將其不斷吹大,直至到達壁層胸膜,充滿整個胸腔而未破裂。研究認為肺大皰大于一側胸腔的1/3~1/2 稱為巨大型肺大皰[4]。該患者符合巨型肺大皰診斷。
診斷巨型肺大皰除依靠病史外,主要依賴影像學檢查[5]。巨大型肺大皰臨床少見,常易誤診為自發性氣胸。誤診的原因主要是對本病的認識不足,缺乏詳細的病史采集及閱片不夠仔細。下列幾方面,可有助于鑒別診斷:(1)病史及起病方式:肺大皰起病隱匿,病程較長,低海拔地區人群可有胸悶、氣短、咳嗽等癥狀,但高原藏族居民對缺氧耐受力極強,常無明顯不適癥狀或偶有一過性胸悶的癥狀,但很快癥狀緩解或明顯減輕,在病史采集時容易被忽略。由于肺大皰并未破裂患者可無突然加重、胸痛及牽涉痛。而自發性氣胸發病較急劇,可有突然加重的呼吸困難、紫紺、胸痛等,多有屏氣、體力活動、劇咳等誘因。(2)影像學檢查:巨大肺大皰一般具有張力,皰內可有細小的肺紋理,為肺小葉和血管殘留物。在其周圍可有一層壓迫性肺不張,使皰壁顯得較厚,但如本例患者,占據整個胸腔的肺大皰,因與胸壁貼近緊密可不清楚,此類患者若行胸部X 線檢查,可見增粗的肺大皰滋養血管影,有助于臨床診斷。(3)既往有肺大皰病史、急進高原后突發胸悶不適病史,影像學檢查考慮氣胸,但行胸腔閉式引流術不能引出氣體者,多半考慮巨大肺大皰。

