術中采用復合保溫措施對腹腔鏡膽囊切除術患者體溫及生理指標的影響
宋曉慶
蘇州市吳江區第四人民醫院手術室 215231
膽囊切除術屬于臨床較為常見的手術術式,近些年來,隨著醫療技術的不斷發展,尤其是腹腔鏡微創技術在臨床得到越來越多的應用,腹腔鏡膽囊切除術因具有無瘢痕、手術創傷小、恢復快等優點受到廣大醫療工作者及患者的青睞。然而臨床實踐應用中發現,腹腔鏡膽囊切除術雖是微創手術,但對于患者來說仍屬于侵入性治療,術中液體輸注、麻醉以及建立二氧化碳氣腹等諸多操作均會引起患者發生低體溫情況〔1-2〕。低體溫狀態可促使患者心肌耗氧量增加,引發凝血功能異常、麻醉延遲、免疫功能抑制等情況,增加術后出血與感染風險,影響手術效果及術后恢復〔3〕。因此,加強腹腔鏡膽囊切除術患者術中保溫護理對手術順利進行及患者預后恢復具有重要積極作用。鑒于此,選取2017年1月至2019年12月間于該院行腹腔鏡膽囊切除術治療患者100例作為研究對象,通過比較常規保溫方式與復合保溫方式對手術患者體溫及相關生理指標影響,探討分析術中采用復合保溫措施在預防低體溫及凝血功能異常、生理指標穩定性方面效果。
1 資料與方法
1.1 一般資料
選取2017年1月至2019年12月蘇州市吳江區第四人民醫院行腹腔鏡膽囊切除術治療患者100例作為研究對象。納入標準:①符合腹腔鏡膽囊切除術手術指征,②ASA麻醉分級為Ⅰ、Ⅱ級,③均知情且簽署同意書。排除標準:合并溝通障礙、精神障礙及認知障礙或合并嚴重心、肝、腎、腦等重要器官疾病、凝血功能障礙、術前體溫即不正常者、近期服用過抗凝藥物或合并患有血液系統疾病等患者。按照雙色球法將100例入組患者隨機分為兩組,藍色球作為對照組,紅色球作為研究組。對照組資料:男21例,女29例;年齡28~65歲,平均(47.18±7.11)歲;ASA麻醉分級:31例Ⅰ級,19例Ⅱ級。研究組患者中男23例,女27例;年齡28~65歲,平均(46.74±7.43)歲;ASA麻醉分級:30例Ⅰ級,20例Ⅱ級。兩組手術患者的資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組患者術中給予常規保溫護理,主要包括控制手術室濕度介于40%~60%、溫度介于22~25℃,除術野部位其他軀體部位用保暖手術巾包裹,術中常溫輸注藥物、血液等。沖洗液與消毒液無任何處理。研究組采用復合保溫護理措施進行干預,主要包括:①外環境保溫護理:在患者進入手術室前 0.5 h 由護理人員打開室內空調調節室內溫濕度,保證室內濕度在50%~60%,溫度在22~25 ℃;實施麻醉及皮膚消毒時調節溫度介于25~28 ℃,開始手術后,室內溫度介于22~24 ℃;手術臺上鋪加熱保溫墊(38±1)℃,患者加蓋充氣式可控溫保溫毯,并將消毒液加熱至40℃后在行皮膚消毒,鋪設無菌單后在術野外加蓋充氣式可控溫保溫毯。②內環境保溫護理:麻醉后將氣管導管與濕熱交換器連接,通過全自動灌注CO2氣腹機自動加溫CO2氣體至體溫溫度,利用加溫輸液器對輸注藥物或血液進行加溫處理,沖洗液加溫至37 ℃。術前0.5 h給予兩組患者0.5 mg阿托品肌注,入室后建立靜脈通路,給予乳酸鈉格林液與6%中分子羥乙基淀粉輸注,晶膠比為2∶1。常規誘導后行氣管插管,連接多功能麻醉機給予患者間歇正壓通氣,設定呼吸頻率為14次/min,潮氣量為10 ml/kg,術中靶控輸注丙泊酚進行維持麻醉,直至關氣腹前停止丙泊酚輸注。
1.3 觀察指標
1.3.1鼻咽溫度比較 對兩組患者進入手術室時(T0)、氣腹建立前10 min(T1)、氣腹建立后10 min(T2),手術結束放氣后5 min(T3),手術結束3 h(T4)鼻咽溫度進行測量與記錄。
1.3.2生理應激指標比較 記錄T0、T1、T2、T3、T4時刻患者心率、舒張壓、收縮壓變化情況。
1.3.3凝血功能指標比較 于兩組患者手術前、后各抽取3 ml肘靜脈血進行凝血功能檢查,記錄患者凝血指標纖維蛋白原(FIB)、凝血酶時間(TT)、活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)變化。
1.4 統計學方法
2 結果
2.1 兩組患者鼻咽溫度比較
與T0時刻鼻咽溫度相比,研究組T1、T2~T4時刻患者鼻咽溫度比較差異無統計學意義(P>0.05),但對照組患者鼻咽溫度自建立氣腹后(T2)開始降低,且至T3、T4時刻鼻咽溫度仍未恢復至入室T0時刻溫(P<0.05),且T2~T4時刻鼻咽溫度均明顯低于研究組(P<0.05)。見表1。

表1 兩組患者不同時刻鼻咽溫度變化比較
2.2 生理應激指標
與T0時刻相比,兩組患者血壓、心率自建立氣腹后(T2)開始顯著升高(P<0.05),兩組患者心率、血壓直至手術結束(T3)時仍未恢復至術前水平,研究組T2~T4時刻心率均明顯低于對照組,T2~T3時刻血壓均明顯低于對照組,變化幅度相對更小,P<0.05。見表2。
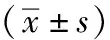
表2 不同時刻生理應激指標比較
2.3 手術前后凝血指標變化比較
手術前兩組患者各項凝血指標差異均無統計學意義(P>0.05);與術前比較,術后對照組FIB升高,TT、APTT、PT均延長,差異均具統計學意義(P<0.05);但研究組FIB、TT、APTT、PT水平均與術前無明顯變化,且顯著低于對照組(P<0.05)。見表3。
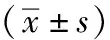
表3 手術前后凝血指標變化比較
3 討論
3.1 腹腔鏡膽囊切除術中采用復合保溫對維持體溫恒定效果
體溫是衡量機體狀況的關鍵指標,保持體溫恒定可以穩定機體各項生理機能與維持機體正常代謝〔4〕。臨床多項研究證實,高達50%~70%外科手術治療患者術中可出現輕度低體溫(即中心體溫低于36℃)情況,已成為圍術期常見癥狀之一〔5-6〕。低溫刺激會引起機體組織代謝下降、免疫功能受抑制,引起機體凝血功能紊亂,增加外周血管循環阻力,導致心動過速、血壓升高等嚴重后果,同時低溫刺激發生寒戰會導致全身耗氧量增加,易誘發心梗、心絞痛等后果,增加手術難度的同時不利患者預后恢復〔7〕。因而,維持術中患者體溫正常是非常重要護理環節。臨床研究已證實手術室溫度、術野暴露、麻醉消毒以及液體輸注等操作均是導致體溫降低重要因素,因而通過設定手術室溫度、給術中輸注藥物液體及消毒液加溫、控制術野暴露面積時間、給患者加蓋加鋪保溫毯等措施均會有效避免患者體溫下降維持體溫恒定〔8-9〕。本文研究顯示,研究組患者采用復合保溫措施,術中體溫平穩無明顯變化,但對照組患者在建立氣腹后體溫明顯下降,發生低體溫潛在風險較高。證實術中采用復合保溫措施可有效避免術中患者體溫下降,有效維持體溫恒定,保證機體生理機能正常。
3.2 腹腔鏡膽囊切除術中采用復合保溫對血壓、心率影響
機體在受到強烈刺激時會出現一種以交感神經興奮與垂體-腎上腺皮質分泌增多為表現的一系列神經-內分泌系統應激反應,導致機體內腎上腺素以及去甲腎上腺素異常增多,進而引起外周血管收縮增加循環阻力,導致心率加快、血壓升高〔10-11〕。低體溫作為一種不良刺激源,也會興奮交感神經系統引起機體做出一系列應激反應。另外,外科手術建立氣腹會直接壓迫腹主動脈與腹內臟器血管,腹內壓增加以及CO2吸收所致高碳酸血癥均會興奮交感神經,釋放兒茶酚胺,增強腎素-血管緊張素系統活性,也會增加外周血液循環阻力,引起心率加快、血壓升高等生理指標改變〔12-13〕。本文研究發現兩組患者血壓、心率自建立氣腹后(T2)開始顯著升高,研究組T2~T4時刻心率均明顯低于對照組,T2~T3時刻血壓均明顯低于對照組,變化幅度相對更小。提示術中應用復合保溫措施可以有效維持體溫恒定,減低低體溫潛在風險,一定程度緩解交感神經興奮性,進而維持血壓及心率等生理指標穩定性,保證機體生理功能穩定。
3.3 腹腔鏡膽囊切除術中采用復合保溫對凝血功能影響
低體溫刺激會增加交感神經張力、刺激外周血管收縮、增加血液黏滯度、增加外周血液循環阻力〔14〕。且有研究報道指出,低體溫刺激會引起血小板功能下降,引起血液凝聚功能損傷,使凝血級聯反應受抑制,減弱凝血因子活性,激活纖溶系統,增加術中失血發生風險〔15〕。本文研究發現,術后對照組FIB升高,TT、APTT、PT均延長;但研究組FIB、TT、APTT、PT水平均與術前無明顯變化,且顯著低于對照組。提示術中采用復合保溫措施可有效避免低體溫對患者凝血功能影響,保證凝血功能正常。
綜上所述,在腹腔鏡膽囊切除術中采用復合保溫措施可有效維持患者術中體溫及生理指標穩定性,避免低體溫潛在發生風險、減輕低體溫刺激所引起的機體不良反應,保證手術安全性。
利益沖突所有作者均聲明不存在利益沖突

