經顱磁電刺激聯合頭皮針治療腦卒中后失眠患者的臨床療效▲
盛 揚 魏海棠 張俊雄 匡思佳
(湖北武漢市漢口醫院康復科,武漢市 430012,電子郵箱:664329637@qq.com)
失眠是腦卒中患者常見的并發癥之一,發生率較高。失眠能導致患者生活質量下降,影響患者神經功能修復,增加腦卒中復發的風險[1]。臨床上多采用鎮靜催眠類藥物治療,但服用該類藥物有依賴性和成癮性的風險,并且有認知損害、順行性遺忘、精神運動損害等不良反應[2]。本研究采用重復經顱磁電刺激聯合頭皮針治療腦卒中后失眠患者取得較好效果,現報告如下。
1 資料與方法
1.1 臨床資料 選擇2017年5月至2019年5月武漢市漢口醫院康復科收治的腦卒中后失眠患者80例作為研究對象。納入標準:(1)均符合全國第4次腦血管病學術會議制定的腦梗死或腦出血診斷標準[3],并經頭顱 CT或MRI掃描證實;(2)參照《中國失眠癥診斷與治療指南2017版》[4]制定的失眠診斷標準:① 睡眠潛伏期延長;入睡時間超過30 min;② 睡眠維持障礙; 夜間覺醒次數≥2次或凌晨早醒;③ 睡眠質量下降;睡眠淺、多夢; ④ 總睡眠時間縮短, 通常少于6 h;⑤ 日間殘留效應; 次晨感到頭昏、精神不振、嗜睡、乏力等。符合5項才能診斷為失眠;(3)近1周內未使用鎮靜催眠藥物;(4)日常生活能力(Barthel指數)[5]評分45~71分;(5)漢密爾頓焦慮量表[6]評分<7分;(6)本次腦卒中前無失眠現象;(7)對本研究知情同意并簽署知情同意書。排除標準:(1)發生腦卒中前有精神、神經癥狀,不配合治療者;(2)合并耳聾、失語癥、嚴重認知功能障礙而無法正常交流者;(3)合并嚴重冠心病、糖尿病、呼吸系統疾病以及疼痛性疾病等導致失眠者;(4)經顱磁電刺激治療禁忌證者,如顱內存在金屬、心臟起搏器及顱內活動性出血等。按照隨機數字表法將80例患者分為對照組和觀察組,每組40例,兩組患者年齡、性別、Barthel指數、漢密爾頓焦慮量表評分、病程、腦卒中類型等資料比較差異均無統計學意義(均P>0.05),具有可比性。見表1。本研究經醫院醫學倫理委員會批準通過。
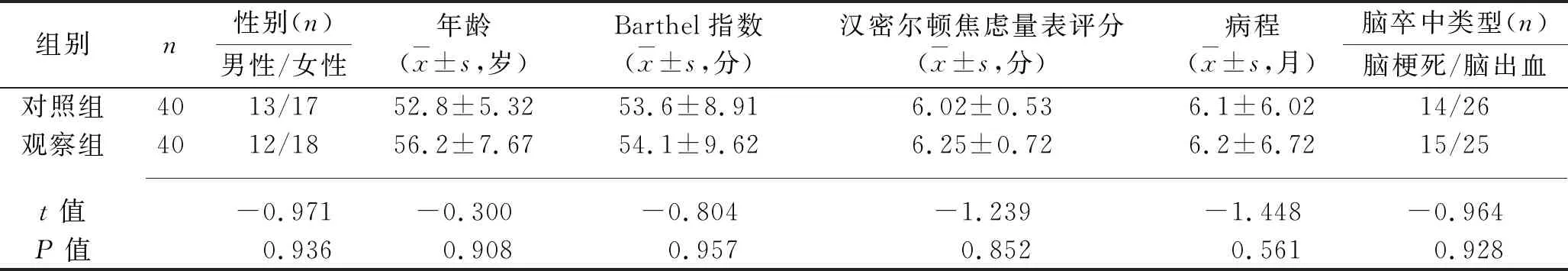
表1 兩組患者一般資料的比較
1.2 方法 兩組患者均給予腦卒中常規治療,根據患者病情給予控制血壓、控制血糖、維持水電解質平衡、神經功能康復訓練等對癥、支持治療。對照組患者給予口服艾司唑侖(華中藥業股份有限公司,國家準字號H42021522)1~2 mg,每晚睡前服用,療程為1個月。觀察組患者采用經顱磁電刺激聯合頭皮針治療:(1)頭皮針治療:取百會、神庭和四神聰穴位。患者取仰臥位,常規消毒穴位,使用一次性無菌針灸針0.30 mm×40 mm(廣州康軒醫療器械有限公司),以30°斜刺快速進針,刺入帽狀腱膜后,緊貼顱骨向后平刺1寸,快速、持續捏轉1 min,留針30 min,1次/d,每周6次,連續治療1個月。(2)經顱磁電刺激:頭皮針治療后20 min,采用經顱磁電刺激儀(上海莫智公司,SENSTIMM-100型)及配套的8字形線圈(單個線圈內徑為7.5 cm),磁電刺激峰值強度為3T,經顱磁電刺激部位為顳葉區,一般采用左高頻刺激,右低頻刺激,高頻頻率為10~15 Hz,沖擊次數為1 200~1 600次,低頻頻率為1 Hz,沖擊次數為600~800次,采用80%~110%的運動閾值治療20 min/次,1次/d,每周6次,連續治療1個月。
1.3 觀察指標 (1)分別于治療前、治療1個月后,采用匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)[7]評價患者的睡眠質量,該量表由主觀睡眠質量、入睡時間、睡眠時間、睡眠障礙、催眠藥的使用、日間功能障礙和睡眠效率7個維度組成,每個維度評分按0~3分評分,7個維度得分相加為總分,總分<6分為睡眠正常,6~7分輕度失眠,>7分為中度失眠,>14分為重度失眠;得分越高代表睡眠質量越差。(2)分別于治療前、治療1個月后進行多導睡眠監測,采用澳大利亞亞康迪Greal系列多導睡眠檢測儀監測患者的睡眠過程,主要的生理參數包括:睡眠總時間(入睡至最后覺醒前的時間累計)、睡眠潛伏期[入睡至睡眠第一期(S1)出現的時間]、睡眠效率(睡眠總時間與總記錄時間之比)、非快眼動睡眠第一期~睡眠第四期(S1~S4)、快眼動睡眠(rapid eye movement REM)。監測2次取平均值。
1.4 療效評價標準 治療1個月后,參照《中藥新藥臨床研究指導原則》[8]進行臨床療效評估。臨床治愈:患者睡眠時間恢復正常或夜間睡眠時間大于6 h,睡眠深沉,醒后精力充沛;顯效:睡眠總時間較治療前增加3 h以上;有效:睡眠總時間較治療前有所增加,但增加時間小于3 h;無效:睡眠總時間與治療前比較無明顯改善。總有效率=(治愈+顯效+有效)例數/總例數×100%。
1.5 統計學分析 采用SPSS 26.0統計學軟件進行數據分析。計量資料以(x±s)表示,兩組間比較采用獨立樣本t/t′檢驗,兩組組內治療前后比較采用配對t檢驗;計數資料以頻數(%)表示,比較采用χ2檢驗,等級資料采用秩和檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者療效的比較 治療1個月后,對照組、觀察組總有效率分別為90.0%(36/40)、92.5%(37/40),兩組療效比較差異無統計學意義(u=0.532,P=0.297)。見表2。
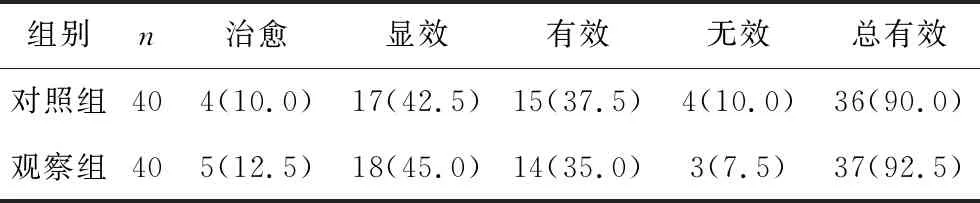
表2 兩組患者療效比較[n(%)]
2.2 兩組患者治療前后PSQI評分的比較 治療前,兩組患者PSQI評分比較差異無統計學意義(P>0.05);治療1個月后,兩組患者PSQI評分均低于治療前,并且觀察組PSQI評分低于對照組患者(均P<0.05)。見表3。
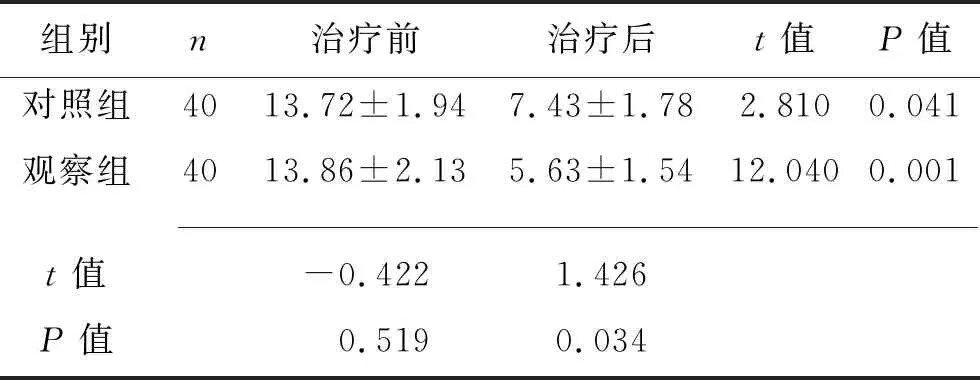
表3 兩組患者治療前后PSQI評分的比較(x±s,分)
2.3 兩組患者多導睡眠監測結果的比較 治療前,兩組患者多睡眠腦電圖各監測指標比較,差異均無統計學意義(均P>0.05);治療1個月后,兩組患者的睡眠總時間、睡眠效率、REM時間、非快眼動睡眠的S2、S3~S4均長于或高于治療前,睡眠潛伏期、非快眼動睡眠的S1短于治療前,并且觀察組患者以上指標改善效果均好于對照組患者(均P<0.05)。見表4。
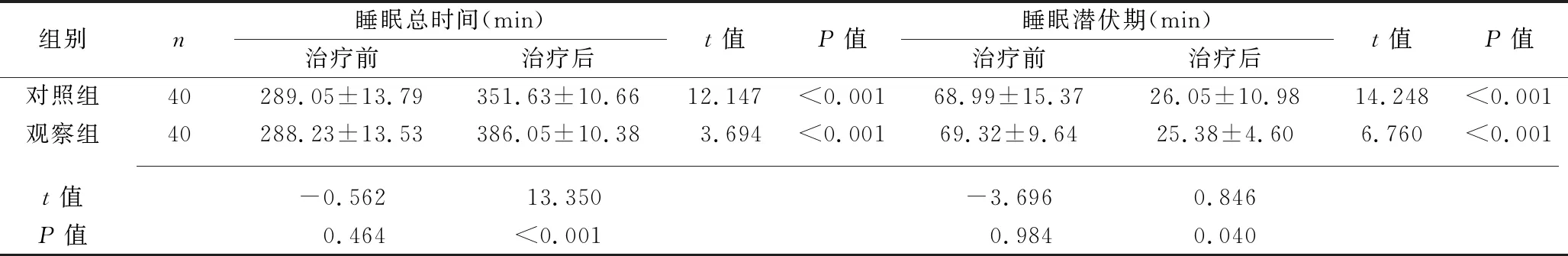
表4 兩組患者治療前后多導睡眠監測各指標比較(x±s)

組別n睡眠效率(%)治療前治療后t值P值REM時間(min)治療前治療后t值P值對照組40 56.32±15.35 65.78±16.131.032<0.001 8.98±1.94 10.12±4.21 8.251<0.001觀察組 40 55.68±13.89 78.25±14.25 1.1320.043 8.89±2.24 13.01±5.141.318<0.001 t值-2.983 8.769 -4.651 2.749P值 0.920 <0.001 0.967 0.013
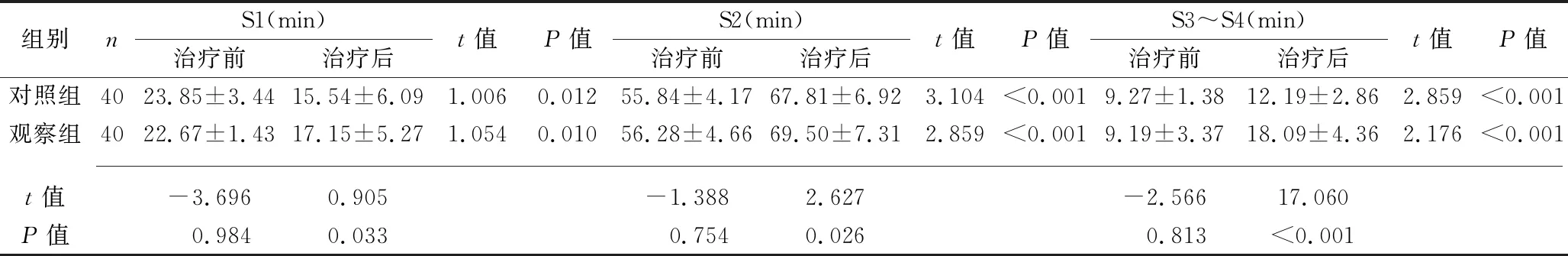
組別nS1(min)治療前治療后t值P值S2(min)治療前治療后t值P值S3~S4(min)治療前治療后t值P值對照組40 23.85±3.44 15.54±6.09 1.0060.012 55.84±4.17 67.81±6.923.104<0.001 9.27±1.38 12.19±2.86 2.859<0.001觀察組40 22.67±1.43 17.15±5.27 1.0540.010 56.28±4.66 69.50±7.31 2.859<0.001 9.19±3.37 18.09±4.36 2.176<0.001 t值 -3.696 0.905 -1.388 2.627 -2.566 17.060P值 0.984 0.033 0.754 0.026 0.813 <0.001
3 討 論
失眠是腦卒中后常見的并發癥之一,其主要原因是腦卒中后大腦局部血流量降低,腦細胞缺血缺氧,進而導致腦細胞變性、軟化和萎縮[9]。目前,口服鎮靜催眠類藥物是治療失眠的最主要方法,但此類藥物易導致“宿醉”現象,即頭暈、乏力、精神萎靡、思維遲鈍等,這在一定程度上影響腦卒中患者的康復訓練,且長期大量使用可出現藥物的依賴性及耐藥性,并可出現反跳現象等問題。因此,尋找有效治療腦卒中后失眠的物理治療方式具有重大意義。
有研究表明,經顱磁電刺激可通過刺激大腦皮層增加腦血流量,改善大腦微循環,促進腦組織代謝[10-12];并且通過刺激患者大腦皮層,重塑受損神經傳導通路,改善患者肢體運動能力[13-15];此外,它能影響局部腦代謝功能和神經遞質水平,尤其是影響單胺類神經遞質的水平,進而改善神經突觸效能[16]。動物實驗研究表明,經顱磁電刺激治療失眠大鼠可使其突觸前5-羥色胺1A和5-羥色胺1B受體敏感性降低,再攝取減少,突觸后5-羥色胺濃度增加,調節睡眠-覺醒周期,從而改善失眠[17]。頭皮針治療選取百會、神庭和四神聰穴位,百會是督脈重要穴位,位于巔頂,督脈“入絡腦”,該穴有醒神開竅,調節腎精,益氣升陽,使腎氣上沖于腦等作用[18];神庭穴可激發督脈經氣,改善睡眠;四神聰穴位于巔頂,前后二穴在督脈,左右二穴旁及足太陽經脈,具有鎮心安神、清利頭目的功效。詹杰等[19]研究發現,百會、神庭及四神聰穴位處的血管、神經豐富,有多經絡匯集,針刺可改善腦血流量,促進腦損傷區域的側支循環建立,并激活受損中樞神經細胞和神經纖維,改善因腦細胞缺血缺氧所致的神經功能缺損。本研究結果顯示,經治療后觀察組療效與對照組相當(P>0.05),但觀察組PSQI評分低于對照組,并且睡眠腦電圖中的睡眠總時間、睡眠潛伏期、睡眠效率、非快眼動睡眠S1、S2、S3~S4、REM時間改善均優于對照組(均P<0.05)。這提示在常規治療基礎上,采用經顱磁電刺激聯合頭皮針治療能有效改善腦卒中后失眠患者的睡眠質量。
綜上所述,經顱磁電刺激聯合頭皮針治療腦卒中后失眠的臨床效果與口服艾司唑侖的治療效果相當,但能更有效地改善患者的睡眠質量。本研究納入患者數量較少、觀察時間偏短,關于經顱磁電刺激聯合頭皮針改善腦卒中后失眠的具體機制仍有待進一步研究。

