147例梅毒合并丙型肝炎患者病原學檢測及流行病學分析
張 玲,林昌鋒,孫 霞,溫 煦,符式景
梅毒是由梅毒螺旋體感染引發的慢性性傳播疾病,可對人體大部分器官造成損害,是目前性病防治的重點內容[1]。丙型肝炎(丙肝)是由HCV感染所引發的慢性肝病,隨病程遷延可引發肝硬化或肝癌[2]。據文獻報道,2018年全國范圍內梅毒和丙肝發病率分別為3.57%和3.20%,且均呈逐年升高趨勢[3-4]。梅毒和丙肝因具有輸血、性傳播、母嬰垂直傳播等相似的傳播途徑,臨床
工作中常見兩者合并感染病例。相關報道顯示,梅毒患者中合并丙肝發生率可達23%[5],已經成為全球重要公共衛生事件。為了解本地區梅毒合并丙肝發病情況,本研究對我院2018—2020年收治的梅毒合并丙肝患者進行病原學檢測和流行病學調查,以期為臨床傳染病防治提供一定參考依據。
1 對象與方法
1.1 對象 選取2018年1月—2020年12月海南省第三人民醫院收治的752例梅毒患者作為研究對象,根據是否合并丙肝將其分為單純梅毒組(n=605)和梅毒合并丙肝組(n=147)。納入標準:①梅毒患者符合《梅毒、淋病、生殖器皰疹、生殖道沙眼衣原體感染診療指南(2014版)》[6]中相關診斷標準,即患者存在不潔性接觸、感染史及典型皮損(除潛伏梅毒),血清梅毒抗體和梅毒快速血漿反應素(rapid plasma reagin, RPR)試驗陽性,部分可伴有梅毒相關臨床癥狀,如外陰瘙癢、尿頻、尿急、生殖器潰瘍等。②合并丙肝患者符合《丙型肝炎防治指南(2015年更新版)》[7]中相關診斷標準,即患者存在半年內的輸血史、血液制品使用史或HCV暴露史,臨床表現為全身乏力、食欲減退、惡心等,抗HCV或HCV RNA檢測陽性。③年齡≥18歲。
1.2 方法
1.2.1 流行病學調查 對所有納入患者進行流行病學調查,包括性別、年齡、職業、文化程度、婚姻狀況、梅毒病情嚴重程度、是否存在高危傳播途徑(靜脈吸毒、輸血、性傳播等)。對患者進行血清梅毒抗體、RPR、HCV抗體、HIV抗體、HBV抗體、支原體、淋病奈瑟菌培養、HSV-1 IgG和HSV-2 IgG等常規傳染性疾病指標檢測。
1.2.2 血清學檢測 采集患者空腹靜脈血,以3000 r/min離心10 min,取上清液,采用ELISA法檢測血清梅毒抗體、HCV抗體、HIV抗體、HBV抗體、HSV-1 IgG和HSV-2 IgG,在酶標儀450 nm、620 nm、720 nm、570 nm、490 nm、650 nm下分別讀取吸光度值(OD),以樣品OD值超過臨界值為抗體陽性判定標準,ELISA試劑盒均購自上海酶聯生物科技有限公司。
1.2.3 微生物培養 男性患者采用無菌棉簽深入尿道2 cm處輕輕捻轉取柱狀上皮細胞,女性用窺陰器暴露宮頸,無菌棉簽輕輕拭去表面分泌物,采用新棉簽伸入宮頸口內1 cm輕輕捻轉取宮頸黏膜上皮細胞,將采集的分泌物和細胞拭子置入無菌管中,將拭子接種在尿素-精氨酸肉湯中,采用支原體培養鑒定試劑盒對支原體進行鑒定,試劑盒購自法國生物梅里埃公司。
1.4 統計學處理 采用SPSS 22.0軟件對數據進行處理。計數資料以例(%)表示,組間比較采用四格表χ2檢驗或R×C χ2檢驗。P<0.05表示差異有統計學意義。
2 結 果
2.1 2組人口學特征、臨床分型及傳播途徑分析 梅毒合并丙肝組和單純梅毒組均以男性患者為主,年齡以18~40歲居多,職業中以農民、工人占比較高。2組梅毒病情分期差異有統計學意義,梅毒合并丙肝組病情更嚴重(P<0.05)。梅毒合并丙肝組輸血傳播途徑比例(63.95%)高于單純梅毒組(31.74%),性傳播途徑比例(21.77%)低于單純梅毒組(30.41%)(P均<0.05),見表1。
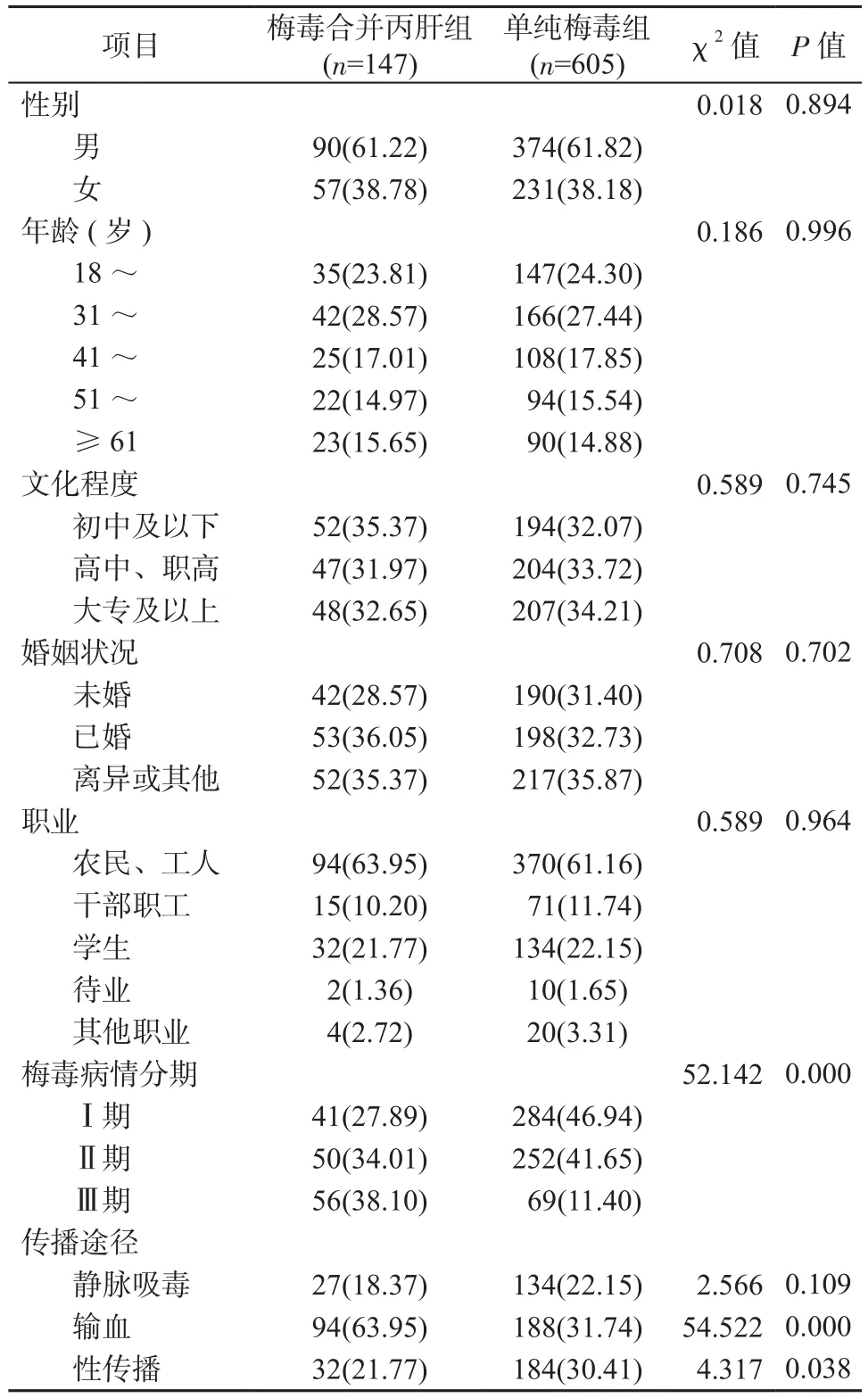
表1 2組人口學特征、臨床分型及傳播途徑[例(%)]Table 1 Demographic characteristics, clinical stage and infection routes in 2 groups[cases(%)]
2.2 梅毒合并丙肝患者構成分析 752例梅毒患者中,合并丙肝患者共147例,占20.08%。梅毒合并丙肝患者占梅毒患者比例呈逐年升高趨勢(P<0.05),見表2。

表2 不同年份梅毒合并丙肝患者構成分析Table 2 Proportion analysis of syphilis patients with hepatitis C in different years
2.3 病原學檢測結果 147例梅毒合并丙肝患者中,39例(26.53%)存在其他傳染性疾病,其中非淋菌性尿道炎16例(10.88%),生殖器皰疹7例(4.76%),乙型肝炎7例(4.76%),艾滋病4例(2.72%),淋病3例(2.04%),尖銳濕疣2例(1.36%),見表3。

表3 147例梅毒合并丙肝患者合并其他傳染性疾病情況Table 3 Conditions of 147 syphilis patients with hepatitis C combined with other infectious diseases
3 討 論
梅毒、丙肝是臨床常見的感染性疾病,兩者潛伏期均較長,臨床表現多樣,具有較長的傳染周期和較強傳染力,嚴重威脅患者健康。研究表明,梅毒和丙肝發病率均呈逐年升高趨勢[8],因此梅毒合并丙肝疾病的防控與診治已經成為臨床重點。目前,梅毒合并丙肝患者流行病學特征存在較大的地區差異,且臨床常忽視此類患者其他傳染性疾病的病原學檢測,給治療帶來較大影響。本研究圍繞梅毒合并丙肝患者的流行病學特征及病原學檢測進行分析,為梅毒合并丙肝的防控和治療提供參考。
本次調查研究顯示,納入的752例梅毒患者中,合并丙肝患者占20.08%,遠高于一般人群中丙肝發生率(3.2%)[9],提示梅毒患者發生丙肝幾率更高。一項梅毒合并丙肝的調查顯示,在納入的52例梅毒患者中,有12例同時合并丙肝,合并丙肝發生率為23%[10],與本研究結果一致。有學者認為,梅毒引發的開放性損傷可加大感染其他疾病風險,這可能是此類患者丙肝發生率較高的重要原因之一[11]。此外,2014—2018年廣西地區梅毒患者調查數據顯示,合并丙肝的發生率呈逐年升高趨勢[12],提示近年來梅毒、丙肝傳播擴散不容忽視,應加強臨床監測和防控。
本次研究發現,2組梅毒病情分期存在明顯差異,梅毒合并丙肝組病情更嚴重,提示HCV感染可能在梅毒病情發展中起到一定作用。有學者認為,合并HCV感染容易加快梅毒病程進展,進而造成更為嚴重的后果[13]。此外,梅毒合并丙肝組輸血傳播途徑比例高于單純梅毒組,性傳播途徑比例低于單純梅毒組,提示兩種傳染病雖然具有相似的傳播途徑,但各傳播途徑占比可能存在較大差異。多項調查研究顯示,梅毒的主要傳播途徑是性接觸,也可經輸血、母嬰等方式傳播[14]。而丙肝早前主要由血液制品使用、靜脈注射毒品等方式傳播,性傳播占比較低[15],但隨著1995年以后我國對采血單位和血液制品的嚴格管理,丙肝通過血液方式傳播感染占比開始降低,反之隨著性觀念開放,性傳播比例逐年升高[16]。而本次研究結果提示梅毒合并丙肝組性傳播途徑比例雖然較單純梅毒組低,但依然是丙肝主要傳播途徑之一。有研究在丙肝患者的陰道分泌物及精液中檢測到HCV RNA,提示性接觸可能是HCV感染的一項重要途徑[17]。但本次研究也發現,梅毒合并丙肝患者和單純梅毒患者人口學特征也有較多相同之處,如均為男性患者多于女性,年齡以18~40歲居多,職業中以農民、工人占比較高,傳播途徑中2組輸血和性傳播分布比例均較高,這可能與18~40歲患者性行為較為活躍、男性從事流動性較大工作者多有關,而農民群體多處于基礎醫療衛生條件較差的農村地區,對丙肝防控知識和意識不足,容易出現醫源性感染[18-20],因此加強農村地區醫務工作者的丙肝防治工作培訓具有重要意義。
此外,臨床常診斷出一種性傳播疾病后,容易忽視對其他病原體的檢測。對147例梅毒合并丙肝患者的其他傳染性病原體進行檢測發現,有26.53%還存在其他傳染性疾病,包括非淋菌性尿道炎、生殖器皰疹、乙型肝炎、艾滋病、淋病、尖銳濕疣等。多種病原體感染可能會使患者臨床表現更為復雜,給診斷和治療帶來較大困難,故臨床在梅毒合并丙肝患者就診時應注意檢測是否存在其他混合感染。
綜上所述,針對本地梅毒合并丙肝患者占梅毒患者比例有逐年升高趨勢,且病情較單純梅毒患者更嚴重,有關部門應引起足夠重視。醫療衛生機構應加強對梅毒、丙肝及其他傳染性疾病的檢測,勞務輸出部門應針對工作流動性較大的務工人員加強道德、倫理及性傳播疾病的健康教育,而對基層地區醫務工作者加強消毒和丙肝防治工作培訓。同時開展傳染病知識宣傳,提高群眾疾病知曉和預防意識。

