生物反饋治療聯合核心肌群訓練對產后壓力性尿失禁的療效
李 俊 郭曉衛 趙金金
盆底肌肉韌帶為常見盆底支持組織,女性盆底通常在產后因盆底支持組織創傷、退化等因素導致支持能力薄弱,繼而出現盆底功能障礙,最常見的為壓力性尿失禁,其已成為女性產后盆底肌功能障礙的主要類型之一,患者通常會在咳嗽、大笑、運動時表現出不自主漏尿,臨床特點為無逼尿肌收縮,但因腹壓增高導致尿液漏出。該病產生與產后盆底肌周圍肌肉、筋膜等軟組織結構松弛性改變有重要關系,如果不及時治療可能會影響患者生活質量及身心健康。已有多項研究證實了生物反饋治療壓力性尿失禁的臨床效果,但該療法的治療效果仍然有限。筆者在多年的臨床治療中觀察到盆底肌群作為核心肌群的重要組成部分,對其開展針對性肌力、穩定、平衡等訓練可以改善患者盆底肌功能障礙情況。本研究通過對產后輕中度壓力性尿失禁患者采用生物反饋療法結合核心肌群(盆底肌群)訓練進行聯合治療,取得了較好的臨床療效,現總結如下。
1 資料與方法
1.1 一般資料 選取2020年1~11月在阜陽職業技術學院臨床實習基地界首市婦幼保健院進行產后壓力性尿失禁康復治療的患者76例,采用隨機數字表法分為對照組與試驗組,各38例。兩組患者年齡、身體質量指數(body mass index,BMI)、產次、孕周比較,差異無統計學意義(P
>0.05),具有可比性。見表1。本研究經患者家屬知情同意并經醫院倫理委員會批準通過。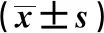
表1 兩組患者一般資料比較
1.2 納入與排除標準 納入標準:①患者經臨床診斷為盆底肌功能障礙伴有壓力性尿失禁,且均符合《現代婦產科學》中盆底肌功能障礙標準,同時符合國際尿控協會制定的壓力性尿失禁標準,尿失禁類型為輕、中度;②患者臨床資料完整,能夠接受治療并積極配合研究者;③無妊娠合并癥者;④患者均為經陰道分娩后42 d進行復診產婦;⑤無其他肝、腎等嚴重疾病者。排除標準:①重度尿失禁類型患者;②非首次發病,有既往病史者;③分娩過程中出現器質性損傷導致的尿失禁患者;④合并妊娠綜合征患者;⑤合并其他嚴重疾病患者。
1.3 治療方法 對照組38例患者行生物反饋治療,方法如下:選用南京麥瀾德醫療科技有限公司生產的生物反饋治療儀(型號MLD B4T),治療時根據對患者盆底肌綜合評定結果,制定個性化盆底肌康復治療方案,包括電刺激、觸發電刺激、Kegel模板訓練、多媒體訓練等。根據評估結果與方案選擇合適治療頻率、強度及脈寬,治療時以產婦耐受為宜,即取患者耐受感覺舒適并不引起疼痛的強度進行治療,每次30 min,隔日治療1次,共治療10次(一個療程)。
試驗組在對照組基礎上進行核心肌群(盆底肌群)訓練,具體如下:①骨盆矯正操,共4個動作,躺臥盆底激活(一類肌肉8個/組×3,二類肌肉8秒/組×3),骨盆前后傾(12個/組×2),俯臥臀部擠壓(12個/組×2),盆底鞏固(一類肌肉8個/組×3,二類肌肉8秒/組×3);②腹部緊實操:3個動作依次進行,跪姿平板支撐(20秒/組×3),瑜伽球橋式(10個/組×3),橫向阻力移動(4米/組×4);③腿部強化操:分5個動作依次進行,站姿盆底激活(一類肌肉8個/組×3,二類肌肉8秒/個×3),坐姿腿部鍛煉(8次/組×1),仰臥屈膝抬腿(9次/組×4),骨盆前后傾(12次/組×2),盆底鞏固(一類肌肉8個/組×3,二類肌肉8秒/個×3);④臀部提升操:分6個動作完成,盆底激活(一類肌肉8個/組×3,二類肌肉8秒/組×3),蚌式開合腿(10個/組×2),側臥側抬腿(12個/組×2),俯身后蹬腿(12個/組×1),臀橋(10個/組×1),盆底鞏固(一類肌肉8個/組×3,二類肌肉8秒/個×3)。以上訓練在治療師指導下完成,上午完成骨盆矯正操與腹部緊實操,下午完成腿部強化操與臀部推升操,隔日訓練1次,共訓練10次。
1.4 療效評定 采用《女性壓力性尿失禁診斷和治療指南 (試行) 》中標準評估臨床治療療效:顯效,尿失禁改善顯著,B超顯示膀胱位置明顯恢復;有效:尿失禁程度改善,B超顯示膀胱位置恢復;無效:尿失禁程度無改善,B超顯示膀胱位置無恢復。總有效率=顯效率+有效率。
1.5 指標評定 于治療前后,評定患者如下指標:①采用國際通用會陰肌肌力評定方法評估患者治療前后盆底肌肌力,該方法將盆底肌肌力分為5級,賦值為0~5分,分數越高盆底肌肌力等級越高;②采用國際尿失禁咨詢問卷 (ICIQ-SF量表評分)對患者進行評估,該法包含漏尿頻率、漏尿量及漏尿影響3個大項,總分21分,分數越高,尿失禁程度越嚴重;③記錄患者72 h漏尿次數,以評定患者治療改善情況。
1.6 統計學方法 采用SPSS 22.0進行統計分析,正態分布計量資料采用x
±s
表示,進行t
檢驗,治療前后比較采用配對t
檢驗;計數資料采用例數和百分比表示,進行χ
檢驗;等級資料利用秩和檢驗中的Wilcoxon檢驗,以P
<0.05為差異有統計學意義。2 結果
2.1 臨床療效比較 試驗組總有效率高于對照組,差異有統計學意義(P
<0.05)。見表2。
表2 兩組療效比較[例(%)]
2.2 ICIQ-SF評分比較 治療前,兩組ICIQ-SF評分比較,差異無統計學意義(P
>0.05);試驗組治療前后ICIQ-SF差值高于對照組(P
<0.05)。見表3。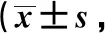
表3 兩組ICIQ-SF評分比較分)
2.3 72 h漏尿次數比較 治療前,兩組72 h漏尿次數比較,差異無統計學意義(P
>0.05);試驗組治療前后72 h漏尿次數差值高于對照組(P
<0.05)。見表4。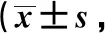
表4 兩組72 h漏尿次數比較次)
2.4 盆底肌肌力比較 治療前,兩組患者盆底肌肌力比較,差異無統計學意義(P
>0.05);治療后,兩組盆底肌肌力比較,差異有統計學意義(P
<0.05)。見表5。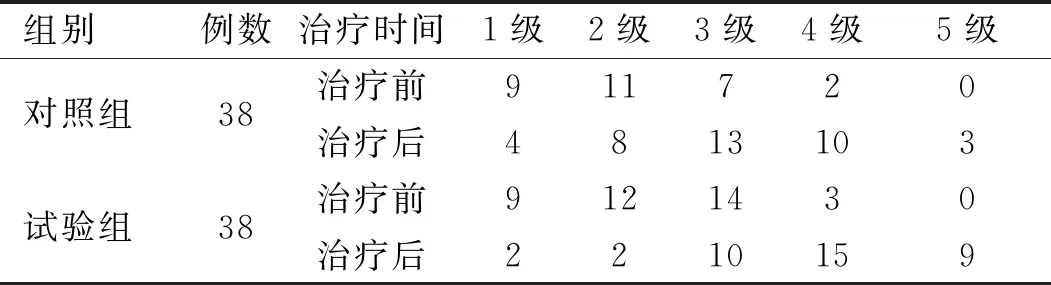
表5 兩組盆底肌肌力情況比較(例)
3 討論
女性產后會出現多種形式的盆底功能障礙,比較常見的有壓力性尿失禁、盆腔器官脫垂及性功能障礙等,當前研究普遍認為導致女性盆底功能障礙的最主要原因為妊娠及分娩過程。在長達10個月的妊娠過程中,胎兒體質量的不斷上升、產婦子宮體積的增長,會對盆底肌肉組織產生慢性牽拉,同時妊娠期間激素水平改變會導致盆底結締組織中膠原纖維的分解代謝,使盆底肌肉的支持力下降。在分娩過程中,產婦由于反復屏氣用力會導致局部肌肉組織過度牽拉,當牽拉超過一定程度時,會導致產后無法恢復到分娩前的狀態,而在分娩過程中的撕裂等損傷則會進一步導致盆底功能障礙情況的加重。壓力性尿失禁作為產后盆底功能障礙最常見的類型,其發病機制尚不明確,妊娠和分娩是導致產后壓力性尿失禁的重要危險因素。機體正常控尿機制與尿道、膀胱頸等周圍支持結構等有密切關系,當周圍結構發生損傷時,則不能對抗增加的腹壓,而腹內壓增高時,壓力難以同等傳遞至尿道及膀胱,繼而引起不自主漏尿等癥狀。一般認為,產后半年是壓力性尿失禁患者康復治療的重要時期,在此階段可通過進行盆底康復治療對盆底功能進行修復,最終達到改善盆底損傷、減輕盆底功能障礙的目的。
本研究中使用的核心肌群訓練是針對起止點位于核心區的肌肉,如腹橫肌、下背肌、骨盆底肌群等進行有針對性的平衡、力量及穩定等能力訓練,通過提高核心區的穩定性,改善軀干的控制能力,最終起到增強盆底肌功能及改善壓力性尿失禁的作用。有研究顯示,核心肌群運動療法聯合生物反饋療法可改善壓力性尿失禁患者的盆底肌力,減少尿失禁量,提高患者生活質量。本研究結果顯示,試驗組患者總有效率高于對照組(P
<0.05),治療1個療程后,試驗組患者盆底肌肌力、72 h漏尿次數、ICIQ-SF量表評分改善情況均優于對照組,提示對壓力性尿失禁患者應用核心肌群訓練治療療效顯著,對改善壓力性尿失禁癥狀有一定的優勢,與上述研究結果一致。究其原因在于,對患者盆底一類肌肉與二類肌肉等盆底肌群進行針對性的平衡、穩定及肌力等訓練,整體改善了患者盆底肌群協同與平衡能力,提高了核心肌群穩定性與控制能力,最終達到了控制排尿過程的目的。本研究中使用的生物反饋療法是一種新興的物理因子治療方法,該方法通過放置陰道電極刺激患者盆底神經與肌肉,提升盆底肌群和尿道周圍橫紋肌的收縮能力,促進尿道與膀胱頸的支持作用。該療法在增強盆底肌肉收縮彈性與強度的同時,可通過專業設備模擬視覺或者聽覺信號,通過圖式的方式讓患者及時獲取治療反饋信息,幫助患者更準確、更及時地自主控制盆底肌收縮訓練,以強化治療效果。生物反饋治療還可以通過促進排尿中樞的反饋機制,穩定膀胱逼尿肌,以達到治療壓力性尿失禁的目的。有研究發現,生物反饋聯合電刺激治療壓力性尿失禁臨床康復效果較好。一項Meta分析結果顯示,生物反饋聯合盆底肌訓練可有效改善尿道括約肌和陰道等盆底肌的收縮,起到對壓力性尿失禁的治療效果。本研究結果與此基本一致。究其原因在于,通過對盆底肌肉、神經等組織進行生物反饋訓練,在刺激患者進行被動收縮的同時,主動反饋患者治療過程中的信息,患者根據反饋信息進行主動控制訓練,改善了盆底肌功能,穩定了膀胱逼尿肌,起到了對壓力性尿失禁的治療作用。
綜上所述,聯合應用生物反饋治療及核心肌群訓練治療產后壓力性尿失禁臨床療效顯著,值得臨床推廣應用。本研究也有不足之處,如樣本量較少、研究周期較短、評定指標不夠完善、對研究結果機制探討不夠深入等問題,后期擬開展更深入的研究以驗證本研究結果。

