立體定向微創手術治療對腦膠質瘤患者臨床療效及NIHSS評分、ADL評分的影響
王宏宇 趙丹丹 張 憶
腦膠質瘤屬于惡性原發性顱內腫瘤,是由大腦和脊髓膠質細胞癌變而成,以顱內血壓升高,壓迫腦組織為主要表現,危及患者生命[1]。傳統開顱手術在該病的治療中應用較為廣泛,但存在肉眼辨識度低的特點,切除腫瘤時不能夠徹底切除,甚至損傷周圍正常組織,對患者造成不必要的傷害[2]。鑒于此,本研究探討腦膠質瘤患者應用立體定向微創手術治療對臨床療效及NIHSS評分、ADL評分的影響。報告如下。
1 資料與方法
1.1 一般資料
選取2018年3月至2019年9月于我院就診的62例腦膠質瘤患者,采用隨機數字表法分為兩組,每組各31例。納入標準:經CT、MRI、病理檢查確診;血常規、肝腎功能正常者;符合手術指征;患者自愿參加本研究。排除標準:合并凝血功能障礙者;預計存活時間<6個月;合并心力衰竭、高血壓、腦梗死、休克等嚴重心腦血管疾病者;對手術使用藥物過敏者;耐受性較差,無法按時隨訪者。對照組男性16例,女性15例;年齡36~71歲,平均年齡(43.26±2.19)歲;腫瘤位置:顳葉17例,額葉12例,枕葉2例;臨床分期:Ⅰ期21例,Ⅱ期8例,Ⅲ期2例;病理類型:膠質母細胞瘤7例,星形細胞瘤24例;病程1~6年,平均病程(3.07±0.54)年。觀察組男性17例,女性14例;年齡37~70歲,平均年齡(43.30±2.20)歲;腫瘤位置:顳葉16例,額葉12例,枕葉3例;臨床分期:Ⅰ期20例,Ⅱ期9例,Ⅲ期2例;病理類型:膠質母細胞瘤6例,星形細胞瘤25例;病程2~5年,平均病程(3.09±0.49)年。兩組一般資料比較,差異無統計學意義(P>0.05)。
1.2 方法
對照組給予開顱手術治療,全身麻醉,先行顱腦開窗術,將周圍浸潤部分和膠質瘤中心充分暴露,切除腫瘤及周邊病變組織,術者依據經驗判斷正常組織和病變組織的界限,最大程度保留正常組織,若存在體積較大或分界不清的組織,可現在瘤內進行切除,待減壓后再分塊切除周邊病變組織,術后止血、逐層縫合。觀察組給予立體定向微創手術治療,局部麻醉,安裝多功能立體定向儀,掃描患者頭部,計算出目標靶點的三維的坐標值,確定開顱點、手術軌跡。全身麻醉,導向針引導下以腫瘤最近處作為手術入路,切開皮層,盡可能避開血管多發區額功能區,將病灶充分暴露,依據預定的范圍將腫瘤全部切除。術后止血、逐層縫合。術后兩組患者均給予3個月抗癲癇治療,并隨訪1年。
1.3 觀察指標
①比較兩組臨床療效,腫瘤完全切除,臨床癥狀消失,各項指標正常為顯效;腫瘤病灶體積縮小>50%,臨床癥狀減少,各項指標趨于正常為有效;腫瘤切除<50%,病情無好轉,甚至加重無效。②比較兩組治療前、治療1年后日常生活能力和神經功能,分別采用日
常活動能力量表(activities of daily living,ADL)[3]評定日常生活能力,共10個方面,分值0~100分,日常生活能力與評分呈正相關;神經功能缺損程度量表(national institute of health stroke scale,NIHSS)[4]評定神經功能,共11個條目,分值0~42分,神經功能與評分呈負相關。③比較兩組神經肽水平,于治療前、治療1年后行腰椎穿刺取5 ml腦脊液,采用放射免疫法測定β-內啡肽(β-EP)和精氨酸升壓素(AVP)水平。④隨訪1年,比較兩組復發情況。
1.4 統計學分析
2 結果
2.1 臨床療效
觀察組臨床總有效率較對照組高,差異有統計學意義(P<0.05)。見表1。

表1 兩組臨床療效比較(例,%)
2.2 日常生活能力和神經功能
兩組治療后ADL評分較治療前升高,NIHSS評分較治療前降低,且觀察組ADL高于對照組,NIHSS低于對照組,差異有統計學意義(P<0.05)。見表2。
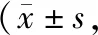
表2 兩組日常生活能力和神經功能比較分)
2.3 神經肽水平
兩組治療后β-EP、AVP水平較治療前下降,但觀察組下降幅度小于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組神經肽水平比較
2.4 復發率
隨訪1年,對照組有7例復發,復發率為22.58%(7/31),觀察組無復發患者,復發率為0.00%(0/31),差異有統計學意義(χ2=5.797,P=0.005)。
3 討論
腦膠質瘤呈惡性浸潤性生長,會對周圍正常組織進行破壞,導致疾病不斷加重。外科手術是目前治療該病的首選治療方式,但由于該腫瘤生長于腦深部和腦功能區,與周圍組織難以區分,腫瘤徹底切除較為困難,是目前神經外科治療的難點[5-6]。常規開顱手術在治療腦膠質瘤時通過憑借手術經驗和主觀視覺實施病灶切除,易損傷周圍正常組織,對腦功能損傷較大,且腫瘤切除不徹底,術后仍有腫瘤細胞殘留在正常組織中,術后復發率較高,不利于患者預后[7-8]。
立體定向微創手術具有術中出血少、創傷小等優點,利于患者術后恢復。β-EP、AVP是1種內源性活性物質,可保護神經系統,手術侵襲性操作會損傷神經功能,導致β-EP、AVP水平顯著下降。本研究結果顯示,與對照組相比,觀察組臨床總有效率較高,治療后ADL評分較高,NIHSS評分較降低,治療后β-EP、AVP水平較高,表明立體定向微創手術應用于腦膠質瘤患者治療中,在改善認知功能、減少復發、提高日常生活能力、保護神經系統方面均發揮了較好的優勢。立體定向微創手術在常規計算機掃描影像技術的基礎上,加入了定向技術,是病灶位置和腦組織結構更加清晰顯示,有助于幫助術者選擇合適開顱點,有效彌補傳統開顱手術的不足,直觀下進行手術操作,可降低手術不良事件的發生率,徹底切除腫瘤病灶,降低術后復發率[9-10]。該術式術前利用立體掃描技術可準確進行診斷,精準的判斷手術路徑,對于腦深部和功能區的小病灶和囊性腫瘤腫瘤均可較精準的切除,可保護神經系統的完整極其功能的正常,利于患者術后恢復[11]。
綜上所述,腦膠質瘤患者應用立體定向微創手術治療效果較佳,能改善患者日常生活能力和神經功能,促進腦脊液神經肽水平恢復,降低復發率,是治療腦膠質瘤較為理想的治療方案。

