腦微出血對急性腦梗死患者神經、認知功能和預后的影響▲
李紅梅 熱西達木·麥麥提 于慶亮
(新疆喀什地區第二人民醫院1 神經內科,2 醫院檢驗科,喀什市 844000,電子郵箱:306591051@qq.com)
急性腦血管病是目前我國居民第一位死亡原因,以急性腦梗死(acute cerebral infarction,ACI)多見。腦微出血是由腦內微小血管病變引起,以微小血管周圍存在含鐵血黃素沉積或吞噬含鐵血黃素單核細胞為特征,具有出血傾向的腦小血管病[1]。研究表明,ACI患者的腦微出血的發生率為53.54%,且不同分型腦梗死患者腦微出血的發生率及嚴重程度不同[2]。出血性轉化為ACI患者常見并發癥[3]。存在腦微出血是否可增加ACI患者溶栓治療的出血風險,并影響患者的神經和認知功能,目前國內外相關研究報告較少。最近研究顯示,腦微出血與認知能力下降和癡呆密切相關[4]。本研究探討腦微出血對ACI患者認知功能、神經功能、出血性轉化及腦梗死再發的影響,旨為ACI預后的判斷提供參考。
1 資料與方法
1.1 臨床資料 收集2018年7月至2019年6月在新疆喀什地區第二人民醫院神經內科住院治療的200例ACI患者的臨床資料,納入標準:(1)符合全國第四屆腦血管病學術會議制定的ACI診斷標準[5];(2)均為發病后2周內入院;(3)臨床影像資料保存完整。排除標準:(1)嚴重心、肝、腎、肺等重要器官功能不全者;(2)既往有腦部疾病史;(3)先天性肢體畸形或既往嚴重軀體疾病影響本次評估結果者;(4)智力、意識、言語障礙等無法配合檢查者;(5)合并帕金森病、多發性硬化等其他已知可能導致認知損害疾病者;(6)接受重組人組織型纖溶酶原激活物治療。根據顱內微出血情況將患者分為無微出血組(n=98)、少量微出血組(n=71)和多發微出血組(n=31)。200例ACI患者中男性103例、女性97例,年齡45~85(62.12±4.58)歲,漢族108例,維吾爾族92例。患者及家屬對本研究知情同意并簽署同意書,本研究經醫院倫理委員會批準。
1.2 研究方法
1.2.1 收集資料:收集患者年齡、性別、民族、不良嗜好(吸煙史、飲酒史)、既往史(高血壓、糖尿病、冠心病、腦卒中、房顫等病史)、抗血小板藥物使用史、腦血管疾病家族史。其中以連續或累計吸煙6個月及以上定義為吸煙史;以連續1年及以上每天飲白酒1兩及以上或啤酒1瓶及以上定義為飲酒史;以未服用降壓藥物時收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg或既往確診為高血壓定義為高血壓史;以空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L或糖化血紅蛋白≥6.5%或隨機血糖≥11.1 mmol/L或既往確診為糖尿病定義為糖尿病史;以既往連續口服抗血小板藥物定義為抗血小板藥物使用史。
1.2.2 頭顱MRI檢查:所有患者于治療前均行頭顱MRI檢查,儀器為美國GE公司生產的1.5T磁共振儀(Signa EXCITE HD)。磁敏感加權成像序列掃描參數為,重復時間=58 ms,回波時間=4.5 ms,視野=24 cm×24 cm,矩陣=256×256,層厚=2.0 mm。圖片分析由兩名有5年以上臨床經驗的影像學醫師完成,意見不統一時由第3名醫師與兩名醫師共同診斷,投票確定最終結果。腦微出血數目為0診斷為無微出血,腦微出血數目為1~4個診斷為少量微出血,腦微出血數目≥5個診斷為多發微出血[6]。
1.2.3 神經和認知功能評估:于發病后2周和6個月分別利用美國國立衛生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)[7]評估患者神經功能缺損程度,總分為0~42分,分數越高提示神經功能缺損越嚴重;利用簡易智力狀態檢查量表(Mini-Mental State Examination,MMSE)[8]評估患者認知功能缺損程度,總分為0~30分,分數越低提示認知功能缺損越嚴重,文盲者MMSE得分≤17分提示認知功能障礙,小學文化者MMSE得分≤20分提示認知功能障礙,初中及以上者MMSE得分≤24分提示認知功能障礙。由同一名臨床經驗豐富的本科室醫生進行量表評估。
1.2.4 神經功能恢復情況:發病后6個月利用改良Rankin量表(modified Rankin Scale,mRS)[9]評估患者神經功能恢復情況,總分為0~5分,分數越高提示神經功能恢復越好。
1.2.5 隨訪:每3個月電話隨訪一次,記錄出血性轉化及腦梗死再發情況。
1.3 統計學分析 采用SPSS 20.0軟件進行統計學分析。計量資料以(x±s)表示,組間比較采用單因素方差分析,兩兩比較采用SNK-q檢驗;計數資料以例數(百分比)表示,組間比較采用χ2檢驗。以P<0.05為差異具有統計學意義。
2 結 果
2.1 200例ACI患者腦微出血分布情況及3組患者臨床特征 200例ACI患者中,無腦微出血病灶98例(49.00%),有腦微出血病灶102例(51.00%)。有腦微出血病灶患者中,共檢出625個腦微出血灶,其中腦葉-皮層下區253個(40.48%)、基底節區232個(37.12%)、幕下區140個(22.40%)。圖1為有腦微出血病灶的ACI患者的頭顱MRI圖像。3組患者年齡、性別、民族、吸煙史、飲酒史、糖尿病史、房顫史、腦血管疾病家族史和抗血小板藥物使用史比較,差異均無統計學意義(均P>0.05),但多發微出血組的高血壓史、冠心病史和腦卒中史患者比例高于無微出血組及少量微出血組(均P<0.05),見表1。
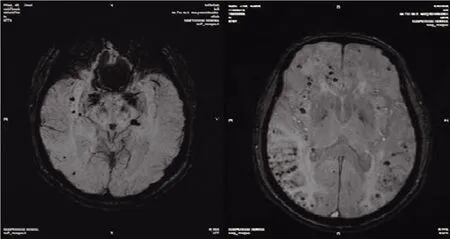
圖1 合并腦微出血的ACI患者的MRI表現
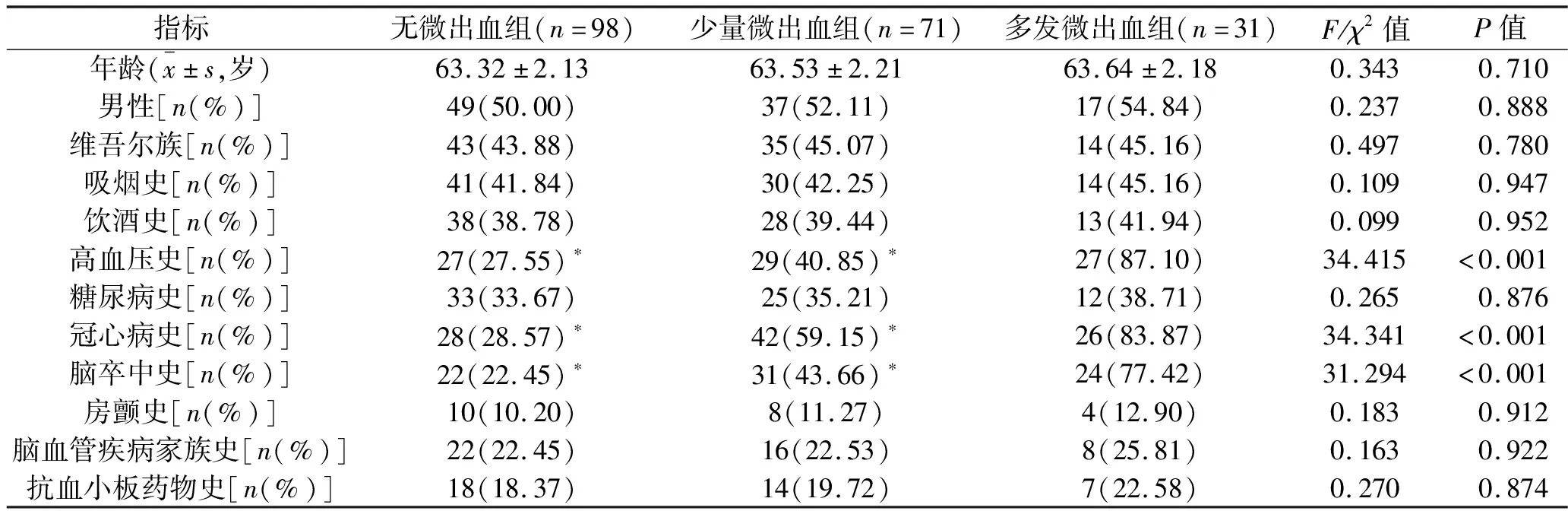
表1 3組患者臨床特征的比較
2.2 3組患者神經和認知功能的比較 發病后6個月,3組患者NIHSS評分低于發病后2周,MMSE評分高于發病后2周(均P<0.05),且無微出血組、少量微出血組、多發微出血組NIHSS評分依次升高;發病后2周及6個月,無微出血組、少量微出血組、多發微出血組MMSE評分依次降低(均P<0.05)。見表2。
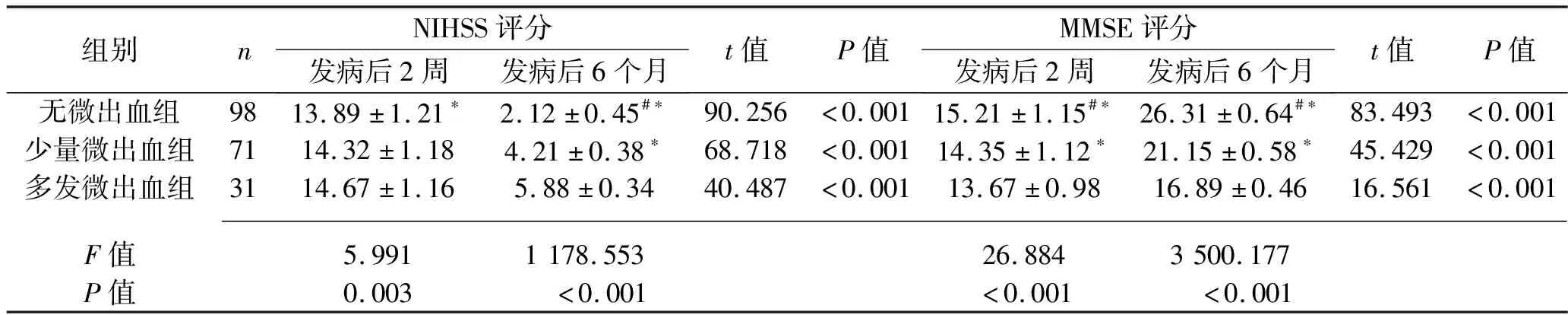
表2 3組患者神經和認知功能的比較(x±s,分)
2.3 3組患者神經功能恢復情況 發病后6個月無微出血組、少量微出血組、多發微出血組MRS評分分別為(4.12±0.48)分、(3.62±0.52)分、(2.73±0.54)分,3組間差異有統計學意義(F=92.090,P<0.001),呈依次降低的趨勢(均P<0.05)。
2.4 3組患者隨訪期間出血性轉化及腦梗死再發情況 隨訪截至2020年6月,無脫落和死亡病例,隨訪率100%。隨訪期間,無微出血組有5例(5.10%)出現出血性轉化,無腦梗死再發病例;少量微出血組有8例(11.27%)出現出血性轉化,有2例(2.82%)腦梗死再發;多發微出血組有12例(38.71%)出現出血性轉化,有1例(3.23%)腦梗死再發。3組患者腦梗死再發率差異無統計學意義(χ2=2.951,P=0.229);多發微出血組出血性轉化發生率高于無微出血組和少量微出血組(χ2=13.245,P=0.002)。
3 討 論
目前認為腦微出血與腦梗死、腦出血、阿爾茨海默病及腦淀粉樣血管病等多種腦血管疾病有關[10]。研究顯示,腦微出血可作為腦出血再發,以及腦梗死患者溶栓、抗血小板及抗凝治療后繼發出血的重要預測指標[11]。傳統MRI掃描技術在診斷腦出血時敏感度低于CT,但MRI中磁敏感加權成像序列對腦出血甚至是腦微小出血后殘余痕跡敏感度較高[12]。以往研究顯示,ACI患者中,腦微出血發生率為35%~70%[13]。本研究的200例ACI患者中,腦微出血發生率為51.00%,與以往研究結果[13]相似。有腦微出血病灶的患者共檢出625個腦微出血灶,主要分布于腦葉-皮層下、基底節區、幕下區。同時本研究結果顯示,多發微出血組患者高血壓史、冠心病史和腦卒中史比例高于其他兩組(P<0.05),多發微出血可能與長期高血壓以及心臟病變導致的小動脈硬化有關[14]。
ACI的治療以溶栓和抗凝治療為主。出血性轉化為ACI患者的自然轉歸過程之一,也可發生于溶栓和抗凝治療后。研究顯示,出血性轉化是ACI患者溶栓治療的并發癥之一,同時也是導致患者病情惡化和死亡的重要原因[15]。ACI多見于中老年人,因此類人群受到血管硬化、脆性增加、狹窄、粥樣硬化改變以及血壓反復波動等因素影響,具有高發病率和復發率的特點[16]。有研究表明,腦微出血與出血傾向有關,且腦內出血部位大多為腦微出血分布較聚集部位[17-18]。本研究結果顯示,3組患者腦梗死再發率差異無統計學意義,但多發微出血組出血性轉化的發生率高于其他兩組(P<0.05),提示腦微出血的存在可增加ACI患者出血性轉化發生的風險。
ACI患者的癥狀與發病部位有關,可伴有不同程度神經和認知功能障礙。但近年來研究顯示,腦微出血與認知功能障礙有關,是導致認知功能障礙的重要因素之一[19-21]。高忠明等[22]研究發現,伴腦微出血的ACI患者溶栓治療3個月后MRS評分低于不伴腦微出血的患者。本研究結果顯示,發病后6個月3組患者NIHSS評分低于發病后2周,MMSE評分高于發病后2周,提示溶栓治療可改善患者神經和認知功能,與以往研究結果[22-25]相似。但發病后6個月,腦微出血數目越多的患者NIHSS評分越高,MMSE評分和MRS評分越低,提示腦微出血可能是影響ACI患者預后的危險因素之一,其可能增加出血風險而影響溶栓療效,從而導致腦神經和認知功能障礙。因此,溶栓治療時應注意患者有無腦微出血,并做好相應預防措施以減少因腦微出血導致的出血風險。
綜上所述,ACI患者腦微出血發生率較高,腦微出血以腦葉-皮層下部位多見,腦微出血與ACI患者神經和認知功能損傷密切相關,腦微出血越嚴重越易發生出血性轉化,且神經和認知功能恢復越差。

