美國運動促進健康老齡化模式研究
米 雪,盧文云
(上海體育學院 休閑學院,上海 200438)
我國自2000年步入老齡化社會以來,老齡人口持續增長。“十四五”時期,我國將進入加速老齡化階段,屆時65歲及以上人口將占總人口的14%以上[1]。老年人慢性病患病率高、失能率高、醫療開支和社會負擔日益加大,是人口老齡化面臨的巨大問題。通過發揮運動對老年人疾病的預防、治療和康復作用,進而促進健康老齡化,既被科學研究證明極為有效,也是世界諸多國家解決人口老齡化問題的共同做法。美國是世界上最早實施健康戰略的國家,在實現健康老齡化進程中逐步形成了一套運動促進健康老齡化模式。中美兩國人口老齡化和老年人患病率較高是共有的社會難題,基于運動促進健康的科學事實,通過分析美國運動促進健康老齡化模式的動因、基本特征和不足,歸納可供建立中國特色運動促進健康老齡化模式借鑒的做法,對我國實施積極的人口老齡化戰略有重要意義。
1 美國建立運動促進健康老齡化模式的動因
1.1 人口老齡化的現實困境
美國自20世紀40年代進入老齡化社會后,老年人口數量持續增加,預計至2060年65歲以上的老年人口將增加至9 470萬[2]。調查顯示,美國65歲以上老年人患一種慢性病的比例約為88%、患兩種慢性病的比例約為50%,其中約21%老年慢性病患者因慢性病致殘[3];老年慢性病占美國醫療總支出的75%,即每人每年約5 300美元,為國家財政帶來了沉重負擔[4]。面對上述困境,如何促進健康老齡化成為美國衛生與健康領域的現實問題。
1.2 運動促進健康老齡化的科學證明
20世紀50年代后,美國社會各界開始關注運動對健康的促進作用。1979年,美國公共衛生及服務部發布《國民健康:外科醫生關于健康促進與疾病預防報告》[5],詳細地介紹了運動對健康的促進作用,首次將國民體力活動上升至國家健康計劃層面,使得運動與健康促進成為研究熱點。大量的研究表明,運動有助于增進老年人健康、提升身體機能、減少慢性病和殘疾患病率(表1)。
盡管運動在老年疾病預防和治療中的作用得到了明確的科學證明,但美國老年人的運動參與情況并不樂觀。美國國家老年機構調查顯示,美國有38%的老年人靜坐少動;75歲以上老年人中,33%的男性和50%的女性不參加任何體育活動[8]。基于老年人運動與健康現狀,20世紀70年代后美國開始探索建立運動促進健康老齡化模式。

表1 有規律運動對老年人健康的促進效應Table 1 Promoting effect of regular exercise on health of aging adults
2 美國運動促進健康老齡化模式的特征
2.1 頂層設計注重跨界整合
跨界整合是美國運動促進健康老齡化模式頂層設計的顯著特征。作為政府主體,美國衛生與公眾服務部(United States Department of Health and Human Service,HHS)總攬美國公民健康工作,相關政府部門和社會組織通過資源整合,形成解決老年人運動促進健康問題的合力。跨界整合主要體現在以下2個方面:一是聯邦政府部門間跨界整合。美國衛生與公共服務部、農業部、教育部等政府職能部門發揮各自優勢,共同成立聯邦機構工作組(Federal Inter-agency Work-group,FIW)和體力活動指南咨詢委員會(Physical Activity Guidelines Advisory Committee,PAGAC),負責健康政策的指導和審查工作。FIW和PAGAC定期組織會議,邀請食品和藥物管理局(FDA)、衛生資源與服務局(HRSA)、總統體育健身和營養理事會(PCSFN)、藥物濫用和精神衛生服務管理局(SAMHSA)、美國聯邦教育部(ED)、美國國家衛生統計中心(NCHS)等政府部門代表參加,共同參與運動促進健康老齡化的政策咨詢工作。二是社會組織間的跨界整合。美國運動醫學會(American College of Sports Medicine,ACSM)和美國醫學學會(American Medical Association,AMA)于2007年共同成立運動是良醫(Exercise is Medicine,EIM)組織。EIM組織通過整合醫學、運動科學、公共衛生、體育等多學科專家資源,設立了老齡化委員會(Older Adults Committee of EIM,OAC),成為指導運動促進健康老齡化模式的重要機構。
2.2 發揮政策的引領保障作用
政策設計是國家健康老齡化戰略目標實現的基礎前提。美國運動促進健康老齡化政策設計具備2個顯著特征:1)政策設計參與主體多元化。政府的政策設計權力下放,社會組織成為政策設計的主要參與者。在政策設計主體參與形式上,形成以“政府獨立設計政策”“政府主導+社會組織協同設計政策”和“社會組織主導+政府協同設計政策”的3種模式。2)具備專門的健康政策議程。政策議程是政策設計的重要環節,指的是決策主體將某一類社會問題納入政策研討范圍,進而將問題上升為政策議題并制定規制治理的系列過程[9]。政策設計團隊通過問題識別、政策分析、確定政策策略、制定政策內容和政策實施5步議程,逐步形成以提升老年人身體健康水平為愿景,以《健康公民》(Healthy People)系列政策為引領,以《國家藍圖:增強50歲以上老年人體力活動》(The National Blueprint:Increasing Physical Activity Among Adults Age50and Older)為核心,以《國民體力活動計劃》(National Physical Activity Plan,NPAP)為支持的國家級政策組合,引領和保障運動促進健康老齡化模式(圖1)。

圖1 美國運動促進健康老齡化政策組合Figure 1 Exercise promoting healthy aging policies in America
引領性政策:《健康公民》。《健康公民》政策設計由聯邦機構間工作組(FIW)獨立負責。1980年美國衛生與公眾服務部正式對外發布了《健康公民1990》(Healthy People1990),標志著運動促進健康成為美國國家戰略。經過4次更新,《健康公民2030》(Healthy People2030)于2020年出臺,設立了“體力活動”和“老年人”2個專欄,將“通過定期運動改善老年人健康”列為計劃在2030年實現的重要目標,是國家在2020—2030年間實施運動促進健康老齡化模式的戰略性指引。
核心政策:《國家藍圖:增強50歲以上老年人體力活動》(以下簡稱《藍圖》)。作為美國唯一一個專門針對運動促進健康老齡化領域的國家級政策,《藍圖》由美國疾控中心牽頭,老年協會、運動醫學會在內的46個社會組織共同參與設計,從組織改革、政策改善、家庭與社區行動、媒體宣傳、醫療衛生系統推進和科學研究等6個方面制定了相應的策略。
支持性政策:《國民體力活動計劃》(以下簡稱《計劃》)。《計劃》由國家體力活動計劃聯盟(NAPA)負責,參與者包括國家疾病防控中心和國家農業部在內的政府機構和23個社會組織。通過制定在商業、健身場地、教育、醫療、傳媒、宗教、公共健康、體育、城市交通等9個領域的行動建議,《計劃》旨在鼓勵地方州政府和社會共同參與,為運動促進健康老齡化模式的市場化運營提供了政策支持。
2.3 發揮醫療衛生系統的關鍵作用
盡管對老年人體育參與行為干預的渠道很多,但比較而言醫療衛生系統在老年人體育參與行為的誘發和保持中的作用更為突出。首先,醫生具備更多接觸和干預老年人運動行為的機會。美國國家健康統計中心(NCHS)統計顯示,美國每人平均每年接受3次診所或家庭初級保健醫生的醫囑[10]。其次,初級保健醫生和其他健康服務提供者提供的運動建議對患者恢復健康的作用顯著。一項關于肥胖患者的減肥效果研究發現,接受醫生運動建議與未接受醫生運動建議的減肥患者比較,前者減掉的體重是后者的3倍[11];Porter S等的研究揭示全科醫生給予患者關于運動的簡單咨詢就能顯著提高其體育活動水平[12]。因此,發揮醫療衛生系統的重要作用就成為老年人運動與健康促進渠道的自然選擇。
美國醫療衛生系統與社會組織、社區、健康管理中心等市場主體共同運作,形成了以運動診療為核心、以運動轉診為協作的老年人運動促進健康就診體系。運動診療即醫生對老年患者進行運動水平評估、開具運動處方和調整運動處方的過程。首先,醫生把運動水平作為老年人臨床生命體征的重要指標,判斷其體質情況和身體功能,以確定鍛煉個體目標和鍛煉需求。在臨床診斷的基礎上,結合患者的體育活動偏好和社區體育資源,考慮安全性、身體能力、社會支持和運動干預目標等多種因素,醫生為其量身定制包括每日運動時長、運動類型、每周運動次數、運動總時長等在內的運動處方。在患者下次就診時,醫生根據患者的運動處方執行情況、身體健康恢復情況和患者所在社區的體育資源等,選擇保持原本處方或開具新的運動處方,直至患者身體健康狀況達到理想水平。在臨床醫生無法為患者開具運動處方的情況下,則展開運動轉診(Exercise Referral Schemes,ERS)[13]。具體流程:臨床醫生確定轉診接收者并開具介紹信;之后,轉診接收者根據就診記錄和身體健康數據為患者制定持續一定時間的個人運動計劃[14]。患者在拿到運動處方后,于就近場所進行10~12周的運動治療;身體情況較嚴重者(如癌癥、糖尿病、高血壓、過度肥胖的患者)會被轉診至健康管理中心,由教練授課和監督完成運動治療。
2.4 利用養老服務網絡提供服務支持
養老服務網絡(the Aging Network,AN)由美國公共與衛生服務部統領、老齡化管理局(Administration on Aging,AOA)管理,成員包括56個地方州老齡化機構(State Unit on Aging,SUA)、629個老齡化區域代理機構(Area Agency on Aging,AAAs)、30 000個城市老齡化服務機構和社區合作伙伴,協助政府解決人口老齡化問題(圖2)。州老齡化機構是養老服務網絡的中樞,主要負責以下工作:1)統籌協調,管理區域老齡化代理機構、城市服務機構和社區的養老服務建設;2)健康傳播,定期通過舉辦宣傳活動、志愿者活動等形式向老年人宣傳運動促進健康的專業知識;3)醫療保險咨詢和援助,開設醫保咨詢窗口為老年人提供了解、購買和理賠運動診療保險的服務;4)健康評估,定期組織老年人參與慢性病醫療檢查和運動水平評估,提高老年人慢性病預防和自我管理意識;5)運動與營養咨詢,與社區合作,定期開設老年人運動與營養咨詢健康講座和咨詢會。
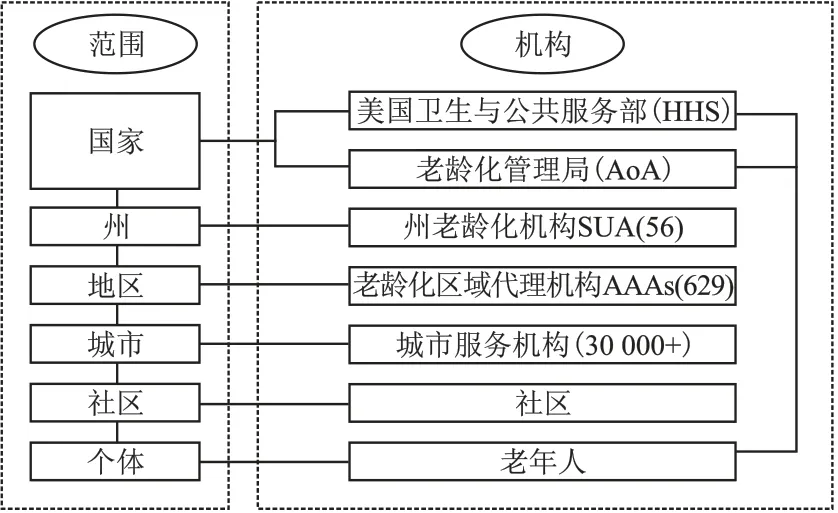
圖2 美國養老服務網絡Figure 2 Aging network in America
2.5 科學研究提供循證助力
從機構設置來看,為重點解決運動促進健康老齡化進程中的循證問題,美國政府部門和社會組織協同合作,形成了政府和社會力量共同負責的格局,建立了以“國立老齡化研究所(National Institute on Aging,NIA)”和“EIM研究學習合作組織(The EIM Research Learning Collaborative,RLC)”為代表的諸多社會科研組織。從研究內容看,政府部門的科學研究主要關注社會和個人的參與問題:1)從政府財政層面出發,為推廣運動促進健康老齡化模式制定詳細的財政分析和規劃,并尋找降低推廣經濟成本的主要方法。2)從個體層面出發,量化老年人對自身運動水平評估、咨詢和規劃的需求。3)從傳播學角度出發,研究運動促進健康老齡化知識的市場細分及廣告宣傳策略。4)從社會行為學角度,分析老年人參與運動干預行為的動機和影響因素;社會組織則更多致力于醫療衛生系統在運動促進健康老齡化進程中的作用:如何將運動評估、運動診治和運動轉診機制普遍納入醫療衛生系統的臨床工作流程?在老年慢性病治療中,運動治療相比藥物治療的效果如何?如何降低醫療衛生系統在督促患者運動方面投入的經濟成本?如何加強醫療衛生系統與社區之間的聯系,從而將醫療資源與社區體育活動資源相聯系?不同疾病基于臨床運動干預的健康效果和成本效益如何?從研究成果來看,政府部門的科學研究集中應用于運動促進健康老齡化政策設計和執行過程;社會組織的科學研究則主要為醫療衛生系統提供科學循證。
2.6 資格制度提供人才支持
人才是運動促進健康老齡化模式運行的基礎性力量。為提供運動促進健康老齡化的人才支撐,美國運動生理學家學會(Clinical Exercise Physiology Association,CEPA)制定了一套完善的臨床運動生理學專家(Clinical Exercise Physiologists,CEP)職業資格認證制度,確保為醫院、健康管理中心、社區、養老院等場所輸送人才。該職業資格認證制度分為3級:第1級是運動生理學家(Exercise Physiologists,EP),具有運動科學、運動康復或相關專業的學士學位即可報考;第2級是臨床運動生理學家(Clinical Exercise Physiologists,CEP),報考條件是具備一級證書以及1 200 h的臨床經驗,或具備相關碩士學位以及600 h的臨床經驗;第3級是注冊臨床運動生理學家(Registered Clinical Exercise Physiologists,RCEP),報考時需具有相關碩士學位且具備1年以上臨床工作經驗,或具有學士學位且具備3年以上臨床經驗。考試通過后,由美國運動醫學會(ACSM)頒發職業資格證書。EP屬于自雇人士,大多與醫療機構、物理治療機構、養老機構簽訂兼職服務合同;CEP可在醫院和物理治療機構從事全職醫生的工作;RCEP除了可成為全職醫生外,還可為運動員進行專業的運動康復治療。運動醫學學會(ACSM)開發并出版了《ACSM運動測試和處方指南》(ACSM’s Guidelines for Exercise Testing and Prescription),成為國家通用的職業資格認證參考書,保證了資格認證制度健康化、規范化和公平化運行。
2.7 實施專門的老年人運動干預項目
專門的老年人運動干預項目是促進健康老齡化的重要手段。美國老年人運動干預項目可劃分為2類:一類是老年人運動行為干預項目。2001年的“惠靈健步走”(Wheeling Walks),是美國較早舉辦的老年人運動干預項目。該項目由羅伯特·伍德·約翰遜基金會(Robert Wood Johnson Foundation,RWJF)資助,以社區為推進平臺,在老年人運動干預方面取得顯著成效。項目結束后,老年人的運動意識明顯提高,32%的參與者達到中等強度體育鍛煉水平[15]。另一類是常見老年慢性病干預項目,例如阿肯色州為改善老年人心腦血管病,于2008年啟動了專門為老年人設計的運動干預感知效能項目(Perceived Efficacy in Patient-physician Interactions,PEPPI)。至今,全州超過800位老年人參與了該項目,且大多數參與者經過測評后發現身體耐受力和心腦血管病得到明顯改善[16]。歸納而言,美國老年人運動干預項目存在如下特點:1)發起者主要為地方政府或社會組織;2)項目運營的資金大多來自地方政府撥款或社會捐款;3)項目一般以社區為基礎實施平臺;4)具備獨立的RE-AIM評估機制,分別是可達性(reach)、功效(efficacy)、采用率(adoption)、實施進展(implementation)和可持續性(maintenance)。
3 美國運動促進健康老齡化模式的不足
3.1 政策的產出與實施進展緩慢
從政策的產出角度來看,美國運動促進健康老齡化政策產出效率低下。雖然如上文所述美國具備從問題識別到政策實施的健康政策議程,然而資本主義制度的預設前提為政府是“必要的惡”,社會應當通過各種利益集團活動影響政策來限制政府權力的發揮,以阻止其“作惡”[17]。因此,在政策設計過程中,不同的利益集團權衡、牽制和相互傾軋成為常態,往往致使政策淪為利益平衡和妥協的工具。從政策設計主體來看,美國采用政府部門和社會組織多元參與的形式,不同主體的利益沖突、責任壁壘和相互磨合,致使政策設計過程拖沓,產出效率低下。自2001年頒布《國家藍圖:增強50歲以上老年人體力活動》后,至今尚未出臺解決當下更為嚴重老齡化和大量老年人死亡問題的國家級政策文件。
從政策的實施角度來看,運動促進健康老齡化政策實施進展緩慢。作為典型的聯邦制國家,美國的聯邦政府和地方州政府之間的關系模糊而松散,分權化是聯邦制的最明顯特征,行政權力由聯邦政府轉移至地方政府,州政府權力得到強化,各州對處理州內事務擁有相當大的自主性。對于運動促進健康老齡化這項福利事業,各州采取的態度不同,造成各州政策實施進展差異巨大;加之代表各利益集團的服務主體在政策實施過程中博弈、掣肘和拆臺成為常態,導致政策實施進程曲折,甚至遭遇夭折。
3.2 過度依賴市場化運營
20世紀80年代以來,美國的社會福利制度深受新自由主義經濟政策影響,倡導減少政府在公共福利事業中的干預行為,強調私人資本在公共福利開支中發揮作用,鼓勵市場化運營[18]。隨著新自由主義經濟政策的深化,政府不斷弱化對“運動促進健康老齡化”這項福利事業的干預,將實施責任移交至市場,致使運動促進健康老齡化模式過度依賴市場化運營。主要表現在以下2個方面:1)供給主體過度市場化。美國聯邦政府的衛生與公眾服務部(HHS)雖然處于統籌和主導地位,但僅負責相關大方向政策的制定,實際服務供給責任盡數下放至非營利性社會組織、醫療衛生系統、養老服務機構和社區等市場化供給主體。然而市場化供給主體不具備政府所特有的權威性和強制性,當公共衛生事件突發時,各個主體無法采取措施及時回應,甚至陷入混亂狀態,致使市場化運營失序。此種現象在美國新冠肺炎疫情爆發期間尤為明顯,由于缺乏政府強制管控,養老院、醫院和社區等供給主體不僅未采取有效的隔離措施,還盲目鼓勵老年人通過參與運動增強身體免疫力,導致大量老年人感染甚至死亡。2)籌資過度市場化。聯邦政府將權力下放的同時也大規模削減對福利事業的支出,鼓勵市場資本參與,導致運動促進健康老齡化模式的運營不得不過度依賴市場資本。籌資類型主要分為2種:①以醫院為代表的資本私有化形式,即醫院從公共部門轉向私人部門,資本家成為實際操控者。為追逐資本利益最大化,資本家往往使用市場化手段提高利潤,面對無利潤可求的項目則置若罔聞。這也是運動干預項目的發起者大多為社會組織,而醫院一般情況下只協助提供專業人才的原因。在新冠疫情爆發時期,面對眾多新冠患者,醫院甚至做出先治療能夠產生更大經濟效益的年輕人而勸說老年人放棄治療的選擇。②以非營利性社會組織為代表的公開募捐形式,即向慈善協會、基金會、企業、個人尋求捐贈。此種形式雖然是維持運營的普遍辦法,然而一旦籌資款項無法達到預期目標,則面臨項目延期、取消,甚至是組織倒閉的情況。
3.3 非均等性的服務供給
美國資本主義的政治本質及自由主義的經濟邏輯決定其運動促進健康老齡化模式存在非均等性服務供給。一方面服務供給具有政治功利性。政治精英常常利用福利政策,收攏那些在選舉中可能提供支持的群體。作為一項福利事業,美國運動促進健康老齡化的服務供給也不例外,那些擁有豐富政治資源的精英階層和中產階層成為服務優先覆蓋的對象,而貧困的、缺少資源的底層人口則往往被忽視。另一方面,服務供給具有經濟功利性。作為運動促進健康老齡化模式最重要的實施平臺,美國醫療衛生系統以市場資本運營為主,私立醫院占比8成[19]。面對私立醫院高昂的就診費用,至今仍有超過2 700萬人沒有參與任何醫療保險,還有約6 000萬人有私人保險的高扣除額計劃[20]。對比那些擁有充足經濟實力購買醫保的精英階層和中層老年人,未參保或參保不充分的底層老年人難以享受醫院的運動診療服務。
4 美國運動促進健康老齡化模式對我國的啟示
面對我國人口老齡化日益嚴峻的挑戰,黨的十九屆五中全會通過的《中共中央關于制定國民經濟和社會發展第十四個五年規劃和二〇三五年遠景目標的建議》提出“實施積極應對人口老齡化國家戰略”,這在歷次黨的全會文獻中是第一次,是以習近平同志為核心的黨中央總攬全局、審時度勢作出的重大戰略部署。美國是世界上最早建立運動促進健康老齡化模式的國家,雖然資本主義的缺陷導致該模式結構性不足,但是尚有一些做法能夠給我國探索建立中國特色的運動促進健康老齡化模式提供啟示,體現在以下幾個方面:
第一,科學規劃運動促進健康老齡化模式的頂層設計。我國業已出臺了《“健康中國2030”規劃綱要》《全民健身計劃(2016—2020年)》《中國防治慢性病中長期規劃(2017—2025)年》和《健康中國行動(2019—2030年)》等健康促進政策,然而政府雖多次明確提出要加強非醫療健康行為干預,但還未頒布具體實施細則及相應法律法規,也并未給出科學可行的老年人體育活動指南。國家衛健委雖在2019年增設了老齡健康司,負責組織擬訂的政策、標準和規范主要傾向于“醫養結合”,但仍缺乏與體育部門聯動合作共同推進運動促進健康老齡化的職能。借鑒美國聯邦機構工作組(FIW)和體力活動指南咨詢委員會(PAGAC)的組建經驗,建立中國特色的運動促進健康老齡化模式需要一套頂層設計和制度安排。1)擴大老齡健康司的職責。建議老齡健康司與健康中國行動推進委員會深度合作,在政策層面重點解決好運動促進健康老齡化的問題,統籌編制規劃、具體實施細則、相應法律法規,以及老年人體育活動指南等相關政策文件,并監督政策的有效貫徹和落實。2)建立政府跨部門協同機制。改變現今“醫養結合”至“體醫養結合”格局,重點聯合衛健委老齡健康司和國家體育總局,明確教育、人社、交通、民政、土地、商務、稅務等政府職能部門的責任分擔機制,形成政府部門跨邊界聯動的工作合力。3)加大中央財政對運動促進健康老齡化模式的強有力投入。將運動促進健康老齡化的專項資金納入健康中國行動委員會和老齡健康司專門預算,發揮財政資金對運動促進健康老齡化服務體系的培育作用,合理加大地方政府向社會力量購買運動促進健康老齡化公共服務的財政支持力度。
第二,整合運動促進健康老齡化的“體醫養”資源。從醫療制度來看,家庭初級保健醫生是美國醫療衛生系統最重要的組成部分,患者由初級保健醫生轉診至醫院的情況較為常見,因此運動轉診制度較為成熟;而在中國,醫院門診治療是患者最直接、最主要的看病方式。由于公共衛生醫療資源緊張[21],加之運動促進健康理念在醫院門診的普及率不高,單靠醫院難以為老年人提供普遍的運動診療。當前我國的養老服務體系呈現以居家為基礎、社區為依托、機構為補充、醫養結合的特點。面對醫療衛生資源緊張和養老服務水平不平衡的情況,著重整合體育、醫療和養老資源,發揮體育部門、醫療衛生系統、養老機構和社區的聯動作用成為建立中國特色運動促進健康老齡化模式的關鍵所在。基于我國“體醫融合”和“醫養結合”的發展情況,借鑒美國實踐經驗,建議各地體育部門通過與醫療衛生系統、養老機構、社區合作,形成以下3種“體醫養結合”的模式推動運動促進健康老齡化進程:1)“養中設醫,醫中融體”的模式,即在養老機構或社區基層養老中心開設醫院或配備專業的醫護團隊,并將運動診療納入養老機構的醫療服務流程。2)“醫中設養,養中融體”的模式,基于綜合性醫院設立老年科或成立專門的老年病醫院,在醫院內將運動診療納入老年疾病預防和治療流程中,發揮醫護人員在老年人運動行為干預的作用。3)“醫養聯合,運動轉診”的模式,在醫院和社區養老機構獨立運營的基礎上,以社區轉診服務中心為主要依托平臺,搭建雙向轉診制度,包括醫療轉診和運動轉診,實現老年人通過運動預防和治療慢性疾病、增強身體健康水平的目標。為確保運動診療和運動轉診機制的通暢運行,建議通過定期培訓提高醫療衛生系統、養老機構和社區運動診療工作人員的專業知識;發揮大數據在運動診療和運動轉診流程的作用,完善養老機構和社區養老中心的數字健康管理系統。此外,為解決老年人拿到運動處方后“去哪兒運動”的問題,需采取以下措施:一是各地體育部門負責摸清城市的運動場地數量、布局和開放使用情況,梳理可供老年人運動的空閑空間資源;二是規劃建設老年人方便可達的公共運動場地,如多功能運動場、健身步道、體育公園等;三是通過政府購買的方式在養老機構內建立運動場地,完善配套的老年人運動設施。
第三,加強運動促進健康老齡化的循證研究。目前,健康中國研究中心和中國老齡科學研究中心是我國最主要的運動促進健康老齡化研究機構,此外也建設了一批老齡科研基地。然而,關于運動促進健康老齡化的循證研究仍需加強。從尋求科學循證的角度出發,解決如何有效建立和推進運動促進健康老齡化模式的實際問題,加快相關科學研究進程是必要手段。建議采取以下關鍵措施:1)將運動健康老齡化研究議題納入國家科學基金和各省市科學基金范圍,鼓勵學者積極申報相關項目;2)在“體醫融合”和“醫養結合”協同創新實驗室合作基礎上,建立若干個運動促進健康老齡化協同示范區,聚集一批老年醫學、體育、大數據、人工智能、經濟學、社會學等領域的專家,從多學科視角共同探討如何高效科學地推動運動促進健康老齡化進程,為政府提供科學決策依據;3)在健康中國研究中心和中國老齡科學研究中心等科研機構組織開展大樣本、群隨機的對照試驗研究,深入挖掘運動干預手段在老年人疾病防控方面的科學依據,將階段性科研成果轉化為醫學循證,并結合中華傳統體育和中醫學,建立運動與中醫藥結合防治老年慢性病的特色處方庫。
第四,強化運動促進健康老齡化的人才隊伍建設。我國高校的運動康復專業每年的招生規模較小[22],面對市場的巨大需求,人才儲備嚴重不足。此外,我國現雖已有康復治療師職業資格認證體系,但康復治療師更關注于運動損傷后的身體康復,專門針對運動促進健康的運動處方師職業資格培訓與認證體系已付諸初步實踐,但仍有待健全。面對我國運動促進健康老齡化進程中人才短缺的困境,建議通過以下幾個措施加以改善:1)擴大“運動促進健康”的教育規模,將運動促進健康的課程納入高校運動康復和康復治療專業的人才培養方案,增強學生對運動促進健康的專業基礎知識。2)將“運動促進健康”與“老年病與運動治療”專題知識納入運動康復師、康復治療師和社會體育指導員的職業資格認證培訓體系,通過繼續教育的方式,加強現有運動康復師、康復治療師和社會體育指導員的運動促進健康專業知識。3)完善運動處方師的職業資格培訓與認證體系,擴充運動處方師培訓的專家團隊,加快建立運動處方師培訓基地,將運動處方師納入人社部職業范圍,在醫院、運動康復診所、社區等地建立相應崗位,實行資格準入、級別考評、激勵和淘汰機制,規范人才市場的運行。4)建立“專業人才進社區”制度,定期選派運動處方師、運動康復師、康復治療師和社會體育指導員進駐養老服務機構、社康中心、社區養老服務中心等地,對養老從業工作人員開展運動促進健康的職前職后教育。
第五,開發和實施老年人運動干預項目。受傳統養生和重醫輕體觀念的制約,我國老年人對運動的認知僅停留在增強體質效用上,并未真正認識到運動對老年慢性疾病的康復治療作用[23]。為改善老年人的重醫輕體現象,北京、上海等地已開展小規模的運動促進健康老齡化干預項目試點,如上海市嘉定區開展“運動-認知雙任務”預防老年癡呆的運動干預項目、上海市楊浦區開展“1+X”高血壓患者的老年人慢性病干預項目。然而,較之美國相關項目推廣范圍大和持續時間長的特點,我國目前尚未全面推廣運動促進健康老齡化干預項目。美國實踐證明,運動促進健康老齡化項目的實施對老年人提高身體健康水平、降低常見老年病患病率具有顯著成效。結合我國老年人多坐少動和患病率高的現實情況,開發和實施可供全國推廣的老年人運動干預項目成為促進健康老齡化的必要手段:1)開發普通的運動行為干預項目,旨在提高老年人的運動參與積極性,培養其運動習慣,增強其身體素質;2)開發常見慢性病的干預項目,發揮中華傳統體育和中醫文化,利用八段錦、太極拳等中國傳統體育保健項目,組合肌肉訓練和平衡功能訓練等,增強老年人肌肉骨骼力量、提高心肺功能和預防跌倒發生[24];3)從項目實施來看,鼓勵社會力量參與項目建設,采用公開招標方式篩選項目委托單位,制定項目運營的督查和評價機制,以社區、養老服務機構和老年大學為基礎推進單元,形成多元合力共同推動項目運行的局面。
5 結語
與資本主義制度相比,中國特色社會主義制度在建立運動促進健康老齡化模式上存在顯著優勢。其一,中國共產黨的領導具備總攬全局的優勢。中國共產黨高度重視人民利益,從切實解決老年人健康問題角度出發,發揮總攬全局、協調各方的核心作用,能夠高效動員社會力量確保政策的落實。其二,中國特色社會主義制度具備集中力量辦大事的優勢。中國政府一以貫之執行集中力量辦大事方略,堅持全國一盤棋,能夠解決建立運動促進健康老齡化模式過程中的關鍵難題。其三,中國特色社會主義制度具備公共服務均等化優勢。中國特色社會主義制度堅持共建共治共享的社會治理格局,重視運動促進健康老齡化服務的均等化,不以服務對象的社會身份、經濟條件來區別對待,能夠廣泛保障老年人權利。基于運動促進健康的科學事實,我們要在適當借鑒他國經驗的基礎上,深刻剖析我國國情,系統總結當前面臨的問題,把握新時代健康中國戰略的契機,在發揮中國特色社會主義制度顯著優勢基礎上,通過科學規劃頂層設計,整合“體醫養”資源,加強運動促進健康老齡化的循證研究,強化專業人才隊伍建設,開發和實施老年人運動干預項目,建立具有中國特色的運動促進健康老齡化模式。

