加速康復外科模式在先天性脊柱側凸患者圍手術期治療中的應用研究
劉昊楠 張學軍 李多依 趙夢奇 張瀚文 郭 東 白云松 祁新禹 石海霞
先天性脊柱側凸是兒童常見的脊柱畸形,主要由椎體發育異常所致,包括椎體形成不良、分節障礙和混合畸形等類型,發病率約為1/1 000[1]。先天性脊柱側凸由于存在較高的畸形進展風險,因此多數患者需盡早接受手術治療。脊柱后路截骨矯形植骨融合內固定術是目前臨床應用最為廣泛的手術方式,該術式雖然能夠有效矯正畸形,重建脊柱力線,但手術創傷較大,術中失血多,因而手術風險也較高[2,3]。近年來為減少圍手術期應激反應,提高患者手術耐受能力,加速康復外科(enhanced recovery after surgery,ERAS)技術的臨床應用逐漸增多[4,5]。目前ERAS主要應用于成人骨科領域,在小兒骨科尤其是脊柱畸形方面鮮有報道。本研究旨在探討ERAS在兒童先天性脊柱側凸患者圍術期的治療效果及臨床應用的可行性。
材料與方法
一、病例收集標準
納入首都醫科大學附屬北京兒童醫院2020年7~10月期間接受治療的患者為研究對象。病例納入標準: ①年齡2~18歲; ②主要診斷為先天性脊柱側凸; ③手術方式為脊柱后路截骨矯形植骨融合內固定術; ④無明顯神經系統癥狀; ⑤未合并嚴重內科疾病。排除標準: ①患者脊柱腫瘤或骨折; ②合并嚴重的椎管內異常,需同期行手術治療; ③存在認知功能障礙或無法交流、配合; ④既往曾行脊柱手術。納入研究的患者圍手術期均以ERAS模式進行管理。按照上述納入和排除標準,本研究共納入30例患者,其中3例因術后螺釘切割二次手術或胸腔積液剔除,因此本組共27例完成研究。
二、ERAS模式
(一)入院管理
①術前宣教:患者入院后由主管護士對患者家長進行宣教,并向其說明需配合完成的工作如患者飲食飲水管理、一般狀況的記錄等; ②營養評估:采用STAMP量表評估患者營養狀態及營養風險,所有患者給予高蛋白飲食[6]。
(二)術前措施
①術前準備:完善術前檢查,必要時請麻醉科、內科等相關科室會診。②飲食、飲水管理:術前1日晚10點左右進食,以碳水化合物和牛奶為主;口服含糖飲品(清質、無渣)維持糖耐量,5~10 mL/kg,總量≤400 mL。所有患者術日晨6點口服含糖飲品(5 mL/kg,總量≤200 mL)之后不再進食。開臺手術患者除抗生素外不再額外補液。非開臺手術患者若等待手術時間較長,可酌情每2 h口服含糖飲料一次(量同前),術前2 h禁飲;若難以估算等待時間,則在術日晨8點再次口服含糖飲品后2 h靜脈補液。③術前給予抗生素輸注。
(三)入手術室后措施
①調高手術室室溫,注意患者保暖。②超前鎮痛:患者麻醉后肛門塞入布洛芬栓劑1~2支。③優化麻醉措施:合理應用鎮靜藥、阿片類鎮痛藥及肌松藥,保證術后患者快速蘇醒,無麻醉殘留效應。④優化術中補液方案:實時監測體液波動,及時調整補液,限制液體輸入。⑤鎮痛:術畢切口局部浸潤麻醉(利多卡因、羅哌卡因聯用),并配以鎮痛泵。⑥減少傷口引流管的留置。
(四)術后措施
①飲食、飲水管理:術后清醒、無惡心嘔吐即可進水,飲水量每30 min不超過20 mL,若患者耐受可則2 h后進少量流食;術后6 h后增加飲食、飲水量,次日增加蛋白質攝入量,術后每日由家長估算進食量(占正常飲食的百分比); ②術后補液:限制液體輸入,根據術前及術中出入量估算輸液量,可根據患者病情酌情調整; ③手術次日盡早拔除尿管; ④鎮痛:術后常規口服布洛芬3~4天(Q8h),小年齡患者難以口服,可改用栓劑塞肛,醫護人員定期評估患者疼痛程度,調整鎮痛方案,出現爆發性疼痛時可酌情使用曲馬多。
三、手術方法
患者均采用脊柱后路截骨、椎體間及后外側植骨融合、椎弓根螺釘內固定聯合的手術方式,術中全程體感及運動誘發電位監測,常規行自體血回收。手術創傷小的患者(如單節段半椎體切除)術畢均未放置引流管,手術創傷較大者則留置引流管。術后予抗炎治療,血色素偏低者予輸血治療。術后3~5天復查全脊柱X線片。
四、評價指標
由醫護人員共同評價治療效果。患者入手術室后測血糖1次,術后3天內定時(Tid)測量血糖。術后5天定時(Tid)評估患者疼痛,≤7歲者采用FALCC評分,>7歲者采用疼痛視覺模擬評分(visual analogue scale,VAS),記錄患者疼痛評分的最高值和平均值[7]。記錄患者圍手術期補液量、術后5天體溫、術后3天C-反應蛋白(C-reactive protein,CRP)和白細胞介素-6(interleukin-6,IL-6)等指標。統計患者肛門排氣時間、飲食恢復情況、住院時間及并發癥。
五、統計學分析
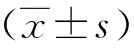
結 果
一、一般資料
住院期間無一例發生心腦血管意外、呼吸衰竭、神經損傷、死亡等嚴重并發癥。6例行腰椎截骨,21例行胸椎截骨。患者平均手術時間(252.6±126.6)min,手術節段3(2,6)個,置入螺釘4(4,12)枚,術中平均失血量(524.8±607.3)mL,約占總血容量的27.6%。患者術后平均Cobb角(9.8±12.1)°,側彎矯正率77.9%,術后無一例輸血。患者平均住院時間(12±2.3)天,術后住院時間(6.3±1.0)天。
二、飲食和液體管理
術前夜間各有2例拒絕飲食或口服含糖飲品,術日當天患者均口服含糖飲品,平均(175±118.8)mL,術前患者平均補液量(121.4±67.0)mL。患者均在術后2 h內飲水,平均(152.4±90.6)mL,22例(81.5%)術后早期進食,但有5例拒絕飲食。手術當天患者飲食量約占正常飲食的11.1%,術后第5天增加至88.5%,見表1。患者術后當日補液量(748.1±187.8)mL,術后第3天26例(96.3%)患者除抗生素外不需額外補液。圍手術期患者禁食水時間為(9.0±3.5)h,5例(18.7%)術后當日肛門排氣,14例(51.9%)術后第1天肛門排氣。
三、疼痛評分
患者術后疼痛程度均較低,術后3天內平均疼痛評分明顯低于最大疼痛評分(P<0.05),說明3天內患者疼痛程度有一定波動,3天后則較為穩定。通過兩兩比較發現,患者術后第1天、第2天以及術后第2天、第3天疼痛評分差異無統計學意義(P>0.05),但術后第3天疼痛評分明顯低于術后第1天(P<0.05),說明通過多模式鎮痛可以逐步、穩定緩解患者疼痛,并能有效防止去除止痛泵(術后2天)后引起的疼痛加劇。本組無一例因爆發性疼痛使用曲馬多。見表1。
四、體溫和血糖
患者術后2天的平均體溫明顯高于術后3~5天(P<0.05),其中3例術后2天內體溫超過38.5℃。患者入室后平均血糖(6.6±1.7)mmol/L,44.4%(12/27)出現高血糖(>6.1 mmol/L)。術前和術后3天的平均血糖差異無統計學意義(P>0.05),圍手術期血糖相對平穩。開臺手術與非開臺手術患者術前發生高血糖的比例差異均無統計學意義(33.3%vs.26.6%,P>0.05)。
五、應激和炎癥指標
患者術后第1天和第3天的IL-6水平分別為102.2 pg/mL和18.5 pg/mL,CRP水平分別為20.7 mg/L和36.2 mg/L。相關性分析顯示患者IL-6水平與術前血糖(P=0.034)、術后當日疼痛評分(P=0.05)、術后進食量(P=0.039)相關;CRP水平與STAMP評分(P=0.027)、術后補液量(P=0.04)、術后平均體溫(P=0.019)和最高體溫(P=0.01)相關。

表1 患者手術后一般情況(x±s)Table 1 General postoperative profiles(x±s)飲食量(%)a平均疼痛評分(分)最大疼痛評分(分)平均體溫(℃)平均血糖(mmol/L)術后第1天30.8±17.22.2±1.53.1±1.637.2±0.356.9±1.1術后第2天45.5±16.71.4±1.32.2±1.637.2±0.407.2±1.1術后第3天67.9±19.90.9±0.91.3±1.036.9±0.367.1±0.5術后第4天77.3±22.70.5±0.60.9±0.836.8±0.32-術后第5天88.5±13.50.2±0.40.3±0.536.7±0.30- 注 a:由家長估算術后每日飲食量占患者正常飲食量的百分比
六、并發癥
術后共7例(8人次)出現并發癥,術后當日2例出現輕度腹痛或腹脹,1例同時發生腹痛、腹脹,1例出現惡心,均未給予特殊處理,次日均好轉。1例手術次日出現顏面水腫,對癥治療后好轉。無一例發生嗆咳、誤吸、傷口感染、嘔吐等并發癥。
討 論
ERAS的基本理念是圍手術期采取一系列優化措施,聯合多學科協作,減少手術患者生理及心理創傷應激,減少并發癥,從而達到加速康復的目的。其具體內容包括:術前宣教和評估;優化麻醉和圍手術期鎮痛;應用微創技術;減少圍手術期禁食水時間;合理營養支持;減少不必要的置管;強化術后早期活動和腸內營養等[8]。骨科領域ERAS最早應用于關節外科,近年來脊柱外科、創傷骨科的相關研究也逐年增多[4,9,10]。
目前兒科ERAS的開展遠滯后于成人,主要與兒童病情評估困難、依從性差、難以配合圍手術期管理、解剖差異大、麻醉及有創操作困難以及藥物使用受限等因素有關[11]。近年來隨著ERAS理念的推廣,小兒外科相關研究也逐年增多[12]。相比于成人,以往兒童ERAS的應用措施相對較少,2015年Shinnick等[13]通過薈萃分析發現兒童ERAS平均納入5.6項措施,遠低于成人的23.8項。考慮到以往研究的缺陷,2018年Short[14]參考成人ERAS措施后制定了兒童腸道手術的ERAS專家指南,主要措施包括19項,是目前證據等級較高的兒童ERAS研究。然而,不同病種的ERAS納入項目并不完全一致。脊柱畸形手術創傷大、失血多,患者圍手術期處于較強的應激狀態,因此,我們對各項納入措施進行了一定的修改。本研究共納入15項措施,與Short等[14]的研究相比有11項相似,如減少禁食水時間、早期拔出尿管等;但其他項目有所不同,如Short等[14]推薦患者早期下地活動,而本組患者早期需臥床休息,以免發生內固定切割、斷裂等并發癥。與成人脊柱外科相比,兒童脊柱畸形患者圍手術期ERAS的具體措施存在一定差異,成人ERAS術前宣教主要針對的是患者及其家屬,目的在于緩解緊張情緒,提高依從性[9]。由于兒童年齡小,認知能力差,住院期間的護理主要由家長承擔,因此宣教對象主要是患者家長。Jawahar等[15]認為兒童ERAS的療效與術前宣教密切相關,因此尤其強調對患者家長的入院教育。此外,多數成人脊柱外科患者營養狀態良好,但許多先天性脊柱側凸患者可能存在發育障礙、營養狀態差等情況,因此我們在入院時對患者營養狀態進行評估,結果發現約80%的患者存在不同程度的營養風險。由于脊柱矯形手術創傷較大,即便患者術前營養狀態正常,術后也可能出現低蛋白血癥,因此本組患者術前均給予高蛋白飲食以減少營養相關并發癥。
優化圍手術期飲食管理、減少禁食水時間是ERAS的主要內容之一。近年來多項研究結果提示兒童和成人術前2 h可口服清飲料,術前6 h可進食淀粉類固體食物[16]。目前成人術前飲食管理已基本達成共識:術前10 h飲用800 mL飲料,術前2 h飲用≤400 mL飲料[16]。由于兒童存在個體差異,因此需按體重進飲。由于清水不能提供能量,對機體代謝無明顯影響,因此我們術前囑患者口服含糖飲品。文獻報道術前口服含糖飲品可改善患者代謝狀態,有助于減少口渴、饑餓等不適感及蛋白質丟失,改善肌肉功能受損,減輕炎癥反應等。本研究應用的含糖飲品主要為運動飲料,多數患者依從性較好,但有2例拒絕飲用。實際上ERAS對術前飲品要求為清飲料即可,包括清水、糖水、無渣果汁、碳酸類飲料等,因此醫生可根據患者喜好選擇適宜的飲品,以提高其依從性[16]。此外,術前飲食我們主要選擇易消化的碳水化合物和牛奶,油脂類食物由于胃排空時間較長,因此不推薦應用。值得注意的是,由于部分兒童機體發育不完全、體質差,術前容易發生呼吸道感染、過敏、發熱等情況,因此為方便手術順序安排,我們沒有安排患者術日晨起進食,而是通過含糖飲品補充能量。通過上述方法,患者術前補液量可明顯減少,多數患者除抗生素外僅需少量補液。
近年來術后盡早恢復患者進食水已成為共識,文獻報道早期恢復進食不會增加患者不良事件的發生風險,且有助于促進早期康復[17]。臨床工作中判斷患者能否進食水存在一定困難,我們采取的措施包括: ①優化麻醉措施,減少術后麻醉遺留效應,患者出手術室前盡量保持相對清醒狀態; ②回到病房后主管醫師根據Steward蘇醒評分表判斷患者清醒情況[18]; ③如評分不符合,以大年齡患者能夠回答簡單的問題(如算數測試),小年齡患者無明顯惡心嘔吐、可辨識父母,有飲水要求。通過上述方法本研究多數患者在術后當日即可進食水,有效促進了胃腸道功能的恢復,本組中有19例(70.4%)的患者術后1 d即恢復排氣,無一例因早期進食水發生嚴重并發癥,說明該措施安全、有效。此外,由于ERAS模式減少了患者禁食水時間,因此我們術后采用限制性補液的方法,有效減少了患者的補液量,且血糖維持在相對穩定水平,患者沒有因應激反應或過度輸液導致明顯血糖升高或波動。
多模式鎮痛是ERAS的重要內容,其主要依賴于不同藥物的協同作用,包括非甾體抗炎藥(nonsteroidal antiinflammatory drugs,NSAIDs)、阿片類藥物、神經調節藥物、椎管內阻滯和局部擴大麻醉等,其中NSAIDs藥物是圍手術期鎮痛的主要藥物[19]。由于兒童用藥限制,能夠使用的藥物患者群體十分有限,布洛芬是少數不良反應少、安全證據多的兒童用藥之一。研究表明疼痛能夠影響患者的凝血和免疫功能,加重炎性反應,改變睡眠節律并影響激素的分泌,因此有效的圍手術期鎮痛十分重要[20]。本研究采用的多模式鎮痛包括超前鎮痛(布洛芬)、術中局麻藥局部浸潤、術后NSAIDs(布洛芬)及阿片類藥物(鎮痛泵)聯合應用,術后患者疼痛基本維持在較低的水平,尤其在去除止痛泵后,患者未出現疼痛加重或爆發性疼痛。良好的鎮痛效果可能與以下因素相關: ①NSAIDS藥物減少了炎癥因子對外周神經的刺激; ②阿片類藥物抑制了中樞性疼痛; ③局麻藥浸潤可維持10~12小時的止痛效果; ④超前鎮痛可有效減少周圍性和中樞性痛覺過敏,降低脊髓的痛覺敏化。此外,布洛芬外還具有解熱效果,因此患者術后體溫穩定,僅3例出現體溫升高。
ERAS的核心內容是減少患者圍手術期的應激反應,IL-6和CRP是反映應激水平的主要指標[21]。本研究發現患者IL-6水平主要與術前血糖、術后疼痛評分和進食量相關;CRP水平則與STAMP評分、術后補液量和體溫相關。兩者均與手術節段、出血量、手術時間無關,說明通過ERAS模式緩解疼痛、促進早期進食、減少補液、維持血糖和體溫穩定等能夠有效緩解患者應激反應。臨床工作中ERAS的各項措施實際上是相輔相成的整體,每一項措施都會對整體療效產生影響。如良好的鎮痛能夠減輕患者應激反應,有助于維持機體內環境穩定,促進患者飲食;反之,早期進食水又能夠減少患者因煩躁、不適等情緒導致的主觀性疼痛。Gustafsson等[22]發現ERAS項目完成越多,患者依從性越好,則治療效果越好。因此,我們認為醫護人員應協同配合,根據患者具體情況制定個體化的治療方案,盡量完成ERAS所包含的各項措施,以提高圍手術期管理水平。
綜上所述,兒童脊柱畸形手術患者應用ERAS模式能夠改善圍手術期管理水平、提高治療效果,是安全有效的治療方法,值得臨床推廣應用。兒童ERAS的基本原則雖然與成人類似,但部分措施存在一定差異,需根據患者的具體情況制定個體化的方案,才能更好地為患者服務。

