早期腸內營養支持治療急性重癥胰腺炎臨床效果觀察
蔣濠何
急性重癥胰腺炎是臨床常見急腹癥,發病較急,且病情發展迅速,會嚴重威脅患者生命安全。急性重癥胰腺炎患者通常會出現胰腺水腫、出血、壞死等炎癥反應,且容易出現營養不良[1]。在急性重癥胰腺炎患者治療期間要保持其正常營養攝入,需要予以其營養支持手段。本醫院對44例急性重癥胰腺炎患者采取了早期腸內營養支持治療,效果較好,報道如下:
1 資料與方法
1.1 一般資料 將2018年6月-2019年6月間在本醫院進行治療的88例急性重癥胰腺炎設為研究對象,以隨機數表法分為研究組(44例)以及對照組(44例)。對照組中男24例,女20例,年齡39~68歲,平均年齡(53.12±5.62)歲;研究組中男26例,女18例,年齡41~67歲,平均年齡(53.67±5.79)歲。兩組患者在性別、年齡等方面比較,差異無統計學意義(P>0.05),存在可比性。
1.2 納入及排除標準 ①納入標準[2]:所選患者均符合急性重癥胰腺炎診斷標準,存在上腹部突發性、持續性疼痛,并存在不同程度腹部刺激特征。對于此次研究患者已知情同意,且通過院內倫理委員會批準實施。②排除標準[3]:胃腸道出血者;存在精神病史者;存在血液系統、免疫系統疾病者。
1.3 方法 兩組患者均予以常規治療,對患者進行胃腸減壓,給予抗生素進行抗感染,糾正水電解質平衡,并予以生長抑素等抑制胰腺分泌。從留置胃管緩慢注入大黃液100 mL后夾閉,2 h后進行胃腸減壓。①對照組患者采取腸外營養支持,當患者排便、排氣5~7 d后再進行腸內營養支持。②研究組患者予以早期腸內營養支持,患者入院后72 h內即可實施。患者取平臥位,在胃鏡支持下,將鼻腸管置于患者胃部當中。對患者體位進行適當調整,盡可能讓患者保持左臥位。由患者口部置入內鏡以及異物鉗,將導管前段夾住,將導管緩慢置入近端空腸當中。當導管到達合適深度位置,確認其保持正確狀態后,將內鏡退出,對導管進行有效固定。置管當日以輸液器先持續緩慢注入500 mL溫生理鹽水。從第2 d開始再注入營養液(以百普力為主)500 mL,注入速度控制為50 mL/h。第3 d結合患者基礎代謝率,適當調整營養液輸注量。
1.4 觀察指標 對比兩組患者炎性因子(TNF-α、IL-6、IL-8)水平;對比兩組患者住院時間。
1.5 統計學分析 此研究數據均通過SPSS 19.0統計學軟件進行分析,計量資料采取t檢驗,計數資料采取χ2檢驗,P<0.05表示差異有統計學意義。
2 結 果
2.1 兩組患者炎性因子水平比較 治療前,研究組患者TNF-α、IL-6、IL-8水平與對照組無明顯差異(P>0.05);經過治療,研究組患者TNF-α、IL-6、IL-8水平均均低于對照組(P< 0.05),見表1。
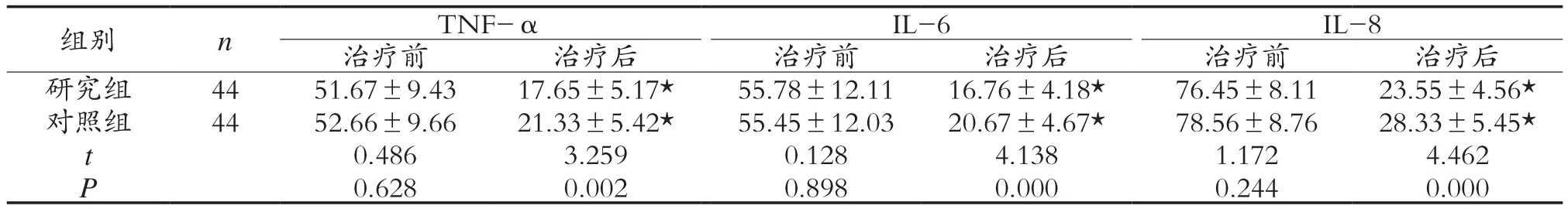
表1 兩組患者治療前后炎性因子水平比較(x± s,pg/mL)
2.2 兩組患者住院時間比較 研究組患者住院時間(14.67±4.34)d,對照組患者住院時間(23.56±5.21)d,研究組患者住院時間要短于對照組,差異具有統計學意義(t=8.697,P=0.001)。
3 討 論
急性重癥胰腺炎患者容易出現消化功能障礙,再加上身體機能弱化,無法正常進食,容易出現營養不良。因此需要采取一定措施予以患者營養支持,確保其正常營養攝入,促進其恢復[4]。
以往急性重癥胰腺炎患者營養支持方案多選用腸外營養支持,雖然能夠及時補充患者營養,但長期應有可能會產生一些并發癥,如胃腸道代謝紊亂、腸道黏膜受損等,會對患者臨床治療產生一定程度影響。早期腸內營養支持主要是通過鼻腸管直接向腸黏膜提供營養物質,這樣能夠降低炎性介質釋放,并抑制胰液分泌,在改善患者營養狀態的同時,也能夠提升患者免疫功能[5]。
急性重癥胰腺炎與炎性因子釋放存在密切關聯[6]。TNF-α、IL-6、IL-8等炎性因子水平愈高,說明患者炎癥反應愈加強烈,其癥狀愈為嚴重,甚至胰腺外臟器功能會受到損害。此次研究當中,經過治療,研究組患者TNF-α、IL-6、IL-8水平均要低于對照組(P<0.05),與相關文獻結果一致[7],說明通過早期腸內營養支持能夠進一步緩解患者病情,有利于控制炎癥反應,降低胰腺外臟器功能損害。早期腸內營養支持能夠讓營養物質直接在空腸內吸收利用,在滿足患者營養需求的同時,也能夠減少胰腺刺激,可避免腸黏膜萎縮,使腸道正常功能得以維持,防止腸道菌群移位,可降低繼發感染風險。研究組患者住院時間短于對照組(P<0.05),說明通過早期腸內營養支持能夠促進患者恢復,有利于改善預后。
綜上所述,早期腸內營養支持治療急性重癥胰腺炎可緩解患者病情,改善患者炎性癥狀,促進患者恢復。

