高壓氧聯合虛擬現實技術對腦梗死伴偏癱患者運動協調能力的影響▲
冼曉琪 楊杰華 區大明 孫 靜
(廣東省佛山市第一人民醫院高壓氧治療中心,佛山市 528000,電子郵箱: xxqi@fsyyy.com)
腦梗死是神經內科和康復醫學科的多發病、常見病,近年來,隨著全國推廣急性腦卒中中心的建立,以及腦梗死急性期溶栓診療技術的成熟和規范,其診治率獲得大幅提高,但是仍有超過80%以上的腦梗死患者存在不同程度的功能殘疾,其中有35%的患者伴有言語認知功能缺陷[1-2]。如何促進腦梗死患者的運動協調功能恢復,提高其生活質量,是現代腦科學的研究難點和重點。本研究根據大腦可塑性和運動再學習等理論,將高壓氧聯合虛擬現實技術運用于腦梗死偏癱病患運動協調功能的康復治療,現報告如下。
1 資料與方法
1.1 臨床資料 選取2017年6月至2019年6月在我院神經內科病區住院的腦梗死伴有偏癱患者120例,其中男性61例,女性59例,年齡40~80(63.1±5.3)歲。納入標準:(1)經頭顱CT或MRI檢查診斷為腦梗死; (2)年齡在40歲到80歲之間; (3)發病在3~45 d內;(4)均為首次發病并伴有偏癱;(5)發病后至入組前未經過任何康復治療;(6)患者病情穩定,無重度認知功能障礙,能準確執行運動指令; (7)四肢無嚴重的骨關節疾病,患側肢體肌力達到1級以上;(8)收縮壓在22 kPa以下且無高壓氧治療絕對禁忌證者。排除標準:(1)原發疾病未控制者;(2)惡性腫瘤患者;(3)智力或交流障礙患者;(4)嚴重的精神障礙患者;(5)視覺障礙患者;(6)體質虛弱患者;(7)存在各種嚴重的并發癥而不能配合完成康復訓練患者。按照隨機數字表法將患者分為高壓氧組、虛擬現實技術組及綜合治療組,每組40例。高壓氧組男性21例、女性19例,年齡42~80(64.5±5.3)歲; 病程25~45(35.2±5.5)d;左側偏癱19例,右側偏癱21例。虛擬現實技術組男性19例、女性21例,年齡40~78(63.1±5.6)歲; 病程24~43(34.2±5.3)d; 左側偏癱17例,右側偏癱23例。綜合治療組男性21例、女性19例,年齡41~79(63.7±5.4)歲; 病程23~43(36.5±5.2)d; 左側偏癱16例,右側偏癱24例。3組患者的性別、年齡、病程、偏癱部位等一般資料比較,差異均無統計學意義(均P>0.05),具有可比性。患者均對本研究知情并簽署知情同意書,本研究通過佛山市第一人民醫院醫學倫理委員會批準。
1.2 方法 3組患者均接受神經內科急性腦梗死臨床入徑管理,在此基礎上,分別給予3組患者相應治療。(1)高壓氧組行高壓氧治療[3-4]:采用國產大型空氣加壓醫用高壓氧艙,升壓時間20 min,當艙內壓力達到0.2 MPa(2ATA)維持穩壓狀態,電腦指令患者戴面罩持續吸純氧30 min后,停止吸氧休息10 min,繼續再持續吸氧30 min,共計吸氧60 min。吸氧結束后開始減壓,時間均為20 min。高壓氧治療1次/d,每周連續治療5 d后休息2 d,連續治療4周。(2)虛擬現實技術組行虛擬現實技術治療[5-6]:虛擬現實技術運用廣州章和電器有限公司生產的BioMaster虛擬情景視聽運動互動模式系統訓練治療。開始治療前對患者進行綜合功能評估,根據評估結果設定針對性訓練方案,根據系統提示在患者需要訓練的部位固定傳感器。根據患者患側肢體肌張力、肌力評估分析,當手動肌力測試(manual muscle test,MMT)≥2級而<3級時,采用助力主動運動模式將患側肢體固定于輔助面板上進行視覺聽覺反饋強化目標助力訓練;當MMT≥3級時,可讓患者偏癱肢體進行主動直接視覺反饋強化步態鍛煉;當MMT<2級時采用助力被動運動強化運動。每次訓練后計算機自動保存治療訓練數據,以備康復技師在下次訓練時調整訓練計劃。每次虛擬現實技術持續訓練30~35 min,1次/d,每周連續訓練5 d后休息2 d,連續訓練4周。(3)綜合治療組行高壓氧聯合虛擬現實技術治療:先給予高壓氧治療,治療后4~6 h內進行虛擬現實技術訓練,高壓氧及虛擬現實技術治療方法同上,每日1次,每周連續訓練5 d后休息2 d,連續治療4周。
1.3 觀察指標 治療前、治療4周后對3組患者進行療效評估,包括:(1)采用改良Barthel指數(modified Barthel index,mBI)[3]評價患者日常生活能力,mBI總分為100分,評分越高表示患者自理能力越好。(2)采用簡氏Fuel-Meyer下肢功能評定(Fugl-Meyer Assessment of Lower Extremity,FMA-L)評分[7]評價患者下肢運動功能,FMA-L總分為34分,評分越高表示患者下肢運動功能越好。(3)采用Berg平衡量表(Berg Balance Scale,BBS)[8]評價患者平衡狀態,量表總分為56分,評分越高表示患者平衡功能越好。(4)采用站起-行走計時測試(Timed Up and Go Test,TUGT)[9]評價患者下肢運動協調功能,評定時患者著日常穿著的鞋子,坐在有扶手的靠背椅上(椅子座高約45 cm,扶手高約20 cm),身體靠在椅背上,雙手放在扶手上。如果使用助行具(如手杖、助行架),則將助行具握在手中。在離座椅3 m遠的地面上貼一條彩條或劃一條可見的粗線或放置一個明顯的標記物。當測試者發出“開始”的指令后,患者從靠背椅上站起。站穩后,按照平時走路的步態,向前走3 m,超過彩條或粗線或標記物處后轉身,然后走回到椅子前,再轉身坐下,背靠到椅背上。測試過程由患者獨立完成,中途不能接受任何軀體的幫助。測試者記錄患者背部離開椅背到再次坐下背部靠到椅背所用的時間(以秒為單位),連續測試3次,取其均數。正式測試前,允許患者練習1~2次,以確保患者理解整個測試過程;除了記錄TUGT外,對測試過程中患者的步態及可能會摔倒的危險性按以下標準打分:1分為正常;2分為非常輕微異常;3分為輕度異常;4分為中度異常;5分為重度異常。所有患者的評價均由同一康復醫師和技師配合完成。
1.4 統計學分析 采用SPSS 17.0軟件進行統計學分析。計量資料以(x±s)表示,多組比較采用方差分析,兩組間比較采用SNK-q檢驗,同組治療前后比較采用配對t檢驗。以P<0.05為差異有統計學意義。
2 結 果
治療前,3組患者的mBI評分、FMA-L評分、BBS評分及TUGT比較,差異均無統計學意義(均P>0.05);治療4周后,3組患者的mBI評分、FMA-L評分及BBS評分均高于治療前,TUGT均低于治療前(均P<0.05)。3組患者治療后的mBI評分、FMA-L評分及BBS評分由高到低均為綜合治療組>虛擬技術組>高壓氧組,治療后的TUGT由低到高為綜合治療組>虛擬技術組>高壓氧組(均P<0.05)。見表1。
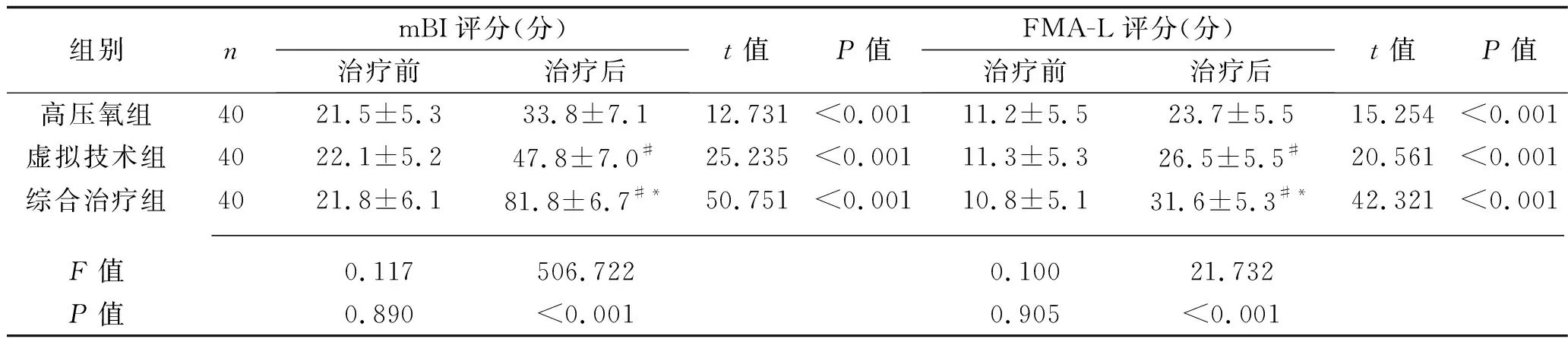
表1 3組患者治療前后觀察指標的比較(x±s)
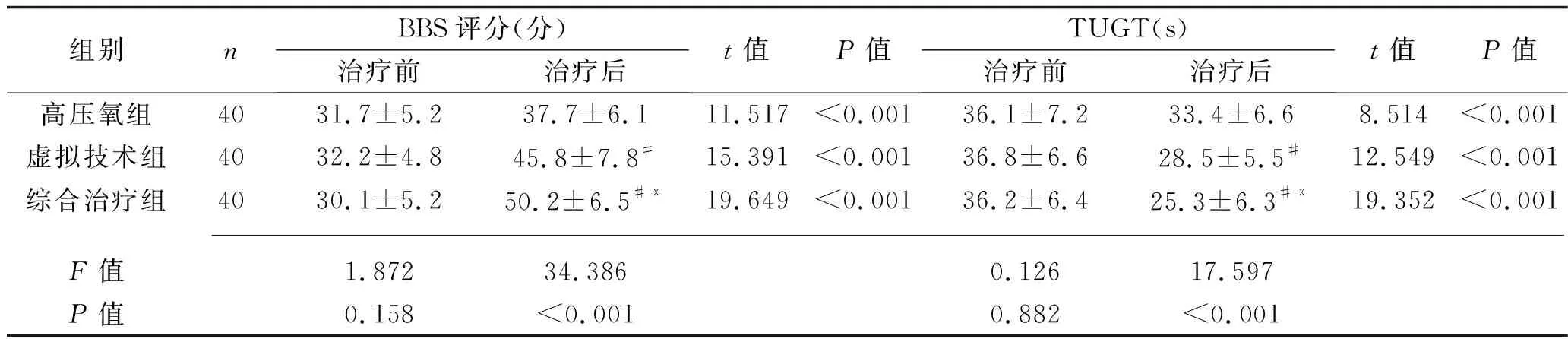
組別nBBS評分(分)治療前治療后t值P值TUGT(s)治療前治療后t值P值高壓氧組4031.7±5.237.7±6.111.517<0.00136.1±7.233.4±6.68.514<0.001虛擬技術組4032.2±4.845.8±7.8#15.391<0.00136.8±6.628.5±5.5#12.549<0.001綜合治療組4030.1±5.250.2±6.5#*19.649<0.00136.2±6.425.3±6.3#*19.352<0.001 F值1.87234.3860.12617.597P值0.158<0.0010.882<0.001
3 討 論
隨著我國人口老年化進程的加快,腦梗死的發病率越來越高,臨床上由于各種原因導致部分急性腦梗死患者不能在發病6~8 h內進行動脈或靜脈溶栓,導致患者遺留各種言語認知運動功能障礙[10-11]。目前我國許多醫院采用康復治療師對腦梗死伴偏癱患者實施一對一的康復訓練模式,但是這種模式存在許多局限性,如康復治療師嚴重不足、康復人力成本高、勞動強度過大以及技能水平差異等,影響患者的康復療效。針對我國目前存在康復治療師嚴重不足、康復人力成本高的現狀,發展與推廣虛擬現實技術和智能化機器人輔助治療腦梗死患者是大勢所趨。
有研究表明,高壓氧療法對急性腦梗死患者認知、運動和抑郁焦慮的康復均具有較好的療效,其機制為通過不同途徑促進大腦多種神經遞質調節和分泌,急性腦梗死患者病情穩定后盡快進行高壓氧治療,有利于降低神經細胞的凋亡[12-13]。急性腦梗死的病理生理改變為血管破裂或腦血管梗死導致腦組織內微循環障礙,使局部腦細胞發生缺血性缺氧-水腫-壞死。高壓氧療法可阻斷腦細胞的缺血性缺氧-水腫惡性循環,其療效優于臨床藥物作用,機制為[3-4]:(1)高壓氧可迅速提高人體血液中的氧分壓,較常溫常壓下提高了17~20倍,迅速糾正急性腦梗死患者的腦部缺氧,阻斷腦細胞缺氧所致的腦水腫,挽救壞死的神經細胞,促進神經細胞的調節分泌功能修復;(2)高壓氧可擴大氧的彌散距離,能夠減少缺血缺氧引起的腦細胞凋亡,降低神經功能缺失;(3)高壓氧治療能通過反盜血機制,提高急性腦梗死損傷局部腦灌注壓,挽救半暗區腦細胞缺血缺氧再損傷; (4)高壓氧具有增強人體組織細胞有氧代謝的作用,減少腦細胞的無氧酵解,能直接降低腦內乳酸鹽濃度,迅速糾正組織細胞酸中毒,改善腦細胞內環境,達到迅速緩解腦水腫的作用。因此,高壓氧治療能提高神經組織細胞有氧代謝,恢復神經正常傳遞和反射通路功能,對促進大腦皮層言語、認知、記憶、運動等多方面神經遞質的調節功能具有重要作用。本研究中,高壓氧組患者治療后mBI評分、FMA-L評分及BBS評分均高于治療前,TUGT低于治療前(均P<0.05),說明高壓氧治療能提高腦梗死伴有偏癱患者的日常生活能力、下肢運動及協調功能,改善患者平衡狀態,其原因可能與高壓氧可以減輕急性腦梗死導致大腦缺氧所致的氧化應激反應、減輕腦組織酸中毒、水腫、微循環障礙等一系列病理變化有關,特別是高壓氧治療能為腦梗死患者身體提供4~6 h氧儲備,對持續改善人體神經細胞的有氧代謝功能、促進神經肌肉功能的恢復贏得時間[14]。
虛擬現實技術在康復醫學領域的應用已經非常成熟,可以緩解目前我國康復治療師不足的難題。虛擬現實技術由計算機硬件和軟件結合形成人工的智能虛擬環境,患者運用視、聽、觸等感覺,在虛擬的智能環境中執行不同目標的任務,讓患者在執行任務過程中提高肢體運動功能和言語認知功能[15-16]。對于腦梗死伴有偏癱患者,運用虛擬現實技術進行強化運動協調功能訓練具有安全可靠的優勢,且虛擬環境中將趣味性和動作技能學習密切結合,增強患者的依從性[17]。由于虛擬現實技術運用的虛擬環境與現實生活工作環境非常接近,可讓患者能夠在安全的虛擬環境中學習運動技能,為患者回歸現實生活環境創造條件。本研究結果顯示,虛擬技術組患者治療后mBI評分、FMA-L評分及BBS評分均高于治療前,TUGT低于治療前(均P<0.05),說明虛擬技術能明顯改善腦梗死伴偏癱患者的運動協調與平衡功能,提高基本生活能力;而且本研究中,綜合治療組患者治療后的mBI評分、FMA-L評分及BBS評分均高于虛擬技術組與高壓氧組,TUGT均低于虛擬技術組與高壓氧組(均P<0.05),說明高壓氧治療與虛擬現實技術治療具有疊加效應,因為高壓氧治療能保障人體組織充足的血氧供應,對患者進行強化訓練時不會加重偏癱側肢體痙攣,特別是虛擬現實技術強化耐力訓練能夠改善下肢肌力和運動協調能力,對步行平衡控制、站立平衡協調具有重要意義;在高壓氧治療后4~6 h內開展虛擬現實技術訓練能為肢體精確完成特定功能活動和耐力訓練強度提供儲備氧。
綜上所述,高壓氧與虛擬現實技術訓練對腦梗死伴偏癱患者的康復效果具有協同增效作用,二者聯合可進一步提高患者下肢運動協調功能、步態協調平衡及日常生活能力,值得臨床推廣。

