微創經皮腎穿刺造瘺引流術對腎積膿的治療效果及對腎功能的影響
李 亮
黑龍江省佳木斯市中心醫院泌尿外科 154002
腎積膿又稱膿腎,是臨床泌尿外科常見急重癥疾病,是因腎組織破壞而引發的全腎膿囊功能喪失。臨床研究顯示[1],該疾病治療延誤將對腎功能造成損傷,甚至引發感染性休克、敗血癥等一系列對患者生命安危構成嚴重威脅的并發癥。相關報道稱[2],腎積膿的治療原則在于徹底引流和避免并發癥,最大限度保存和恢復腎功能。常規經尿道輸尿管置管引流術治療,治標不治本,根治效果不明顯,合適的治療方法是改善預后,提高生活質量的關鍵。隨著微創技術在臨床各領域的推廣,微創經皮腎穿刺造瘺引流術成為處理腎積膿患者膿液、預防擴散感染的常用治療手段[3]。本文收集174例腎積膿患者資料,分析微創經皮腎穿刺造瘺引流術的治療效果及對患者腎功能的影響。
1 資料與方法
1.1 臨床資料 收集174例于2017年3月—2019年3月在我院診治的腎積膿患者臨床資料,運用隨機抽簽方法分為對照組和研究組。對照組87例,男46例,女41例;年齡32~41歲,平均年齡(35.13±2.47)歲;患腎位置:左側49例,右側38例;發病時間5~26d,平均發病時間(15.43±2.17)d。研究組87例,男45例,女42例;年齡33~45歲,平均年齡(34.86±2.53)歲;患腎位置:左側47例,右側40例;發病時間6~28d,平均發病時間(16.12±2.03)d。兩組一般臨床資料,如年齡、性別比例、患腎位置、發病時間等,對比差異不明顯(P>0.05),可比性強。入選標準:符合腎積膿診斷標準[4];患者知情并同意參與本項研究。排除標準:合并嚴重感染性疾病者;惡性腫瘤患者;臨床資料不完整者;凝血功能障礙者。我院醫學倫理委員會已批準本項研究內容。
1.2 治療方法 兩組患者術前均接受術前檢查及抗感染、對癥支持、調節水電解質平衡等圍術期治療。對照組行經尿道輸尿管置管引流術治療,根據患者病情選擇全麻、局部麻醉或腰硬聯合麻醉后,經尿道置入Wolf 9F輸尿管硬鏡,直視下在患側留置5F輸尿管外支架管,需放置輸尿管內支架管者,借助斑馬導絲逆行置入4.7F雙J管。留置18F氣囊尿管,妥善固定外支架管,收集流出的膿液,并送常規細菌培養和藥敏實驗,記錄引流量。研究組患者行微創經皮腎穿刺造瘺引流術治療,麻醉方式同對照組。超聲引導下對腎臟位置、腎積膿程度等情況進行確定,并選取合適穿刺位點,一般選第12肋下腋后線和肩胛下角線之間,同時避開有胸膜、結腸、肺組織、鄰近器官等通道,多以腎下盞為目標腎盞。穿刺點用1%利多卡因局部浸潤麻醉后,做0.8cm長切口。固定好穿刺探頭,將穿刺針插入膿腔,收集隨針芯流出的膿液,膿液處理方式同對照組。借助經穿刺針置入的斑馬導絲,逐級擴張至14~16F,置入造瘺管后,將皮膚固定,記錄引流量。
1.3 觀察指標 (1)臨床治療效果:根據患側腰部叩擊痛情況,體溫、血肌酐和血、尿常規中白細胞水平將患者治療效果分為痊愈、好轉、未愈和死亡。痊愈:無叩擊痛,體溫和血肌酐水平均在正常范圍內,未見血、尿常規中白細胞有升高趨勢;好轉:患側腰部有或無輕叩擊痛,體溫恢復正常或稍偏高(<38℃),血肌酐水平將至正常或稍偏高(<150μmoL/L),血、尿常規中白細胞水平無升高或稍升高(血白細胞計數<8×109/L,尿白細胞計數<30個/HP);未愈:有叩擊痛,體溫>38℃,血肌酐水平偏高(>150μmoL/L)血、尿常規中白細胞水平升高(血白細胞計數>8×109/L,尿白細胞計數>30個/HP);死亡。(2)手術指標:術后血紅蛋白下降、術中出血量、手術用時、置管成功。(3)腎功能:抽取患者術前和術后3d清晨空腹靜脈血各5ml,離心處理后分離血清,采用全自動生化分析儀測定24h尿蛋白(24h UP)、血清肌酐(Scr)和尿素氮(BUN)水平。(4)并發癥:出血、膿毒血癥、引流管脫出。
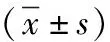
2 結果
2.1 臨床治療效果 兩組均無死亡病例。研究組患者痊愈率(82.76%)明顯高于對照組(64.37%),對比差異顯著(u=3.264,P=0.001<0.05),見表1。

表1 兩組臨床治療效果對比[n(%)]
2.2 手術指標 與對照組相比,研究組術后血紅蛋白下降水平高,術中出血量少,手術時間短,置管成功率高,兩組手術指標比較差異顯著(P<0.05),見表2。
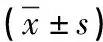
表2 兩組手術指標比較
2.3 腎功能 術前,兩組24h UP、Scr和BUN無顯著差異(P>0.05)。術后3d,兩組24h UP、Scr和BUN水平均下降,且研究組低于對照組,比較差異明顯(P<0.05),見表3。
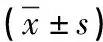
表3 兩組腎功能比較
2.4 并發癥 對照組中,出血和膿毒血癥各1例,引流管脫出2例,并發癥總發生率為4.60%(4/87);研究組中,未見引流管脫出和膿毒血癥患者,出血患者2例,并發癥總發生率為2.30%(2/87);兩組在并發癥情況方面的比較差異不顯著(P>0.05)。
3 討論
腎積膿是一種在腎結石、腎積水等疾病基礎上并發化膿性感染而形成的泌尿科疾病。病理變化在于[5],腎液因腎盂內高壓而滲入腎實質,造成腎實質膿腫和化膿性炎癥反應,腎組織遭到破壞,腎臟功能喪失,細菌入血嚴重者可引發敗血癥。因此,徹底引流,避免各種并發癥,最大限度保護和恢復腎功能是臨床治療腎積膿的主要目標。臨床治療腎積膿的傳統方法為腎切除,因創傷大等諸多因素臨床實踐不多。而目前臨床上針對該疾病的處理步驟為先一期引流,后處理原發病因。經尿道輸尿管置管引流術是傳統引流方法,但在逆行置管過程中,導絲若無法通過梗阻部位,加之管壁脆弱、組織水腫、感染等,反復或暴力操作易造成輸尿管形成穿孔、假道,出現不必要的并發癥。且內置輸尿管支架管雖無須外置收集裝置,但排尿刺激癥狀明顯。隨著微創和引流技術的提升,經皮腎穿刺造瘺引流術因能滿足治療預期目的而成為新的治療標準[6],其能以較快的速度對膿腎進行有效治療。且在超聲定位系統的輔助下,獲取細菌的感染信息,在臨床腎積膿的治療中被廣泛應用,手術適應證范圍廣泛。與經尿道輸尿管置管引流術相比,經皮腎穿刺造瘺引流術具有以下優勢:(1)引流程度大,腎造瘺管較粗,通過直接觀察腎造瘺管引流量,實現對腎功能恢復情況的了解;(2)手術創傷小,在B超引導下,穿刺成功率高,部分患者可在局部麻醉下完成手術,全身情況迅速改善,感染受到控制;(3)術后并發癥少,感染被充分控制后,二期手術可以腎造瘺通道為工作通道[7-8]。
本文中,行微創經皮穿刺造瘺引流術治療的患者臨床療效痊愈率高,術后血紅蛋白下降水平高,術中出血量少,手術時間短,置管成功率高,即手術指標明顯改善。分析其原因,微創經皮穿刺造瘺引流術創傷小,腎造瘺管粗,引流充分,可直接通過觀察引流量,了解腎功能恢復情況。腎積膿患者腎臟功能受損,對患者24h UP、Scr和BUN水平等腎功能指標分析顯示,行微創經皮穿刺造瘺引流術治療的患者術后3d,兩組的24h UP、Scr和BUN水平均下降,提示患者的腎功能得到顯著提高。安全性方面,與行經尿道輸尿管置管引流相比,行微創經皮穿刺造瘺引流術治療術后出血、引流管脫出等并發癥發生率并未增加,比較差異無統計學意義。
綜上所述,行微創經皮腎穿刺造瘺引流術治療的腎積膿患者臨床治療效果提升,手術指標和腎功能改善,安全性高。

