甲狀腺功能與急性心肌梗死患者心肌損害的關系及對術后近期預后的影響
吳宇
【摘要】 目的:探討甲狀腺功能與急性心肌梗死患者心肌損害的關系及對術后近期預后的影響。方法:選擇2017年2月-2019年2月本院486例擬行經皮冠狀動脈介入治療(PCI)術的急性心肌梗死患者,根據術前甲狀腺功能狀態分為甲狀腺功能正常組(n=371)、甲狀腺功能減退組(n=83)和甲狀腺功能亢進組(n=32)。比較術前三組促甲狀腺激素(TSH)、游離三碘甲狀腺原氨酸(FT)、肌鈣蛋白(cTnI)、肌酸激酶同工酶(CK-MB)。分析TSH、FT與cTnI、CK-MB的相關性。隨訪12個月,比較三組主要心臟不良事件(MACE)發生情況。結果:三組TSH、FT、cTnI、CK-MB比較,差異均有統計學意義(P<0.05);甲狀腺功能減退組TSH、cTnI、CK-MB水平均高于甲狀腺功能正常組和甲狀腺功能亢進組,FT低于甲狀腺功能正常組和甲狀腺功能亢進組,差異均有統計學意義(P<0.05);甲狀腺功能亢進組TSH低于甲狀腺功能正常組、FT、cTnI、CK-MB均高于甲狀腺功能正常組,差異均有統計學意義(P<0.05)。急性心肌梗死患者術前血清TSH水平與cTnI、CK-MB水平均呈正相關(r=0.598、0.696,P<0.05),FT水平與cTnI、CK-MB水平均呈負相關(r=-0.512、-0.492,P<0.05)。隨訪12個月,三組MACE發生率比較,差異有統計學意義(P<0.05)。甲狀腺功能減退組的MACE發生率高于甲狀腺功能正常組和甲狀腺功能亢進組(P<0.05)。結論:甲狀腺功能減退可增重急性心肌梗死患者的心肌損害程度,甲狀腺功能對急性心肌梗死患者術后近期預后具有一定預測價值。
【關鍵詞】 急性心肌梗死 經皮冠狀動脈介入治療 甲狀腺功能 主要心臟不良事件 近期預后
Relationship between Thyroid Function and Myocardial Damage in Patients with Acute Myocardial Infarction and Its Effect on Short-term Postoperative Prognosis/WU Yu. //Medical Innovation of China, 2021, 18(15): 0-049
[Abstract] Objective: To investigate the relationship between thyroid function and myocardial damage in patients with acute myocardial infarction and its effect on the short-term postoperative prognosis after. Method: A total of 486 patients with acute myocardial infarction who planned to receive percutaneous coronary intervention (PCI) in our hospital from February 2017 to February 2019 were selected. They were divided into normal thyroid group (n=371), hypothyroidism group (n=83) and hyperthyroidism group (n=32) according to their preoperative thyroid function status. Thyroid stimulating hormone (TSH), free triiodothyronine (FT), troponin (cTnI) and creatine kinase isoenzyme (CK-MB) were compared among the three groups before surgery. The correlation between TSH, FTand cTnI, CK-MB was analyzed. The incidence of major adverse cardiac events (MACE) in three groups were compared after 12 months of follow-up. Result: There were statistically significant differences in TSH, FT, cTnI and
CK-MB among three groups (P<0.05). The levels of TSH, cTnI and CK-MB in hypothyroidism group were higher than those in normal thyroid function group and hyperthyroidism group, and FT was lower than those in normal thyroid function group and hyperthyroidism group, with statistical significance (P<0.05). TSH in the hyperthyroidism group was lower than that in the normal thyroid function group, and FT, cTnI and CK-MB were higher than those in the normal thyroid function group, with statistical significance (P<0.05). There was a positive correlation between serum TSH level and cTnI, CK-MB level before acute myocardial infarction (r=0.598, 0.696, P<0.05), and there was a negative correlation between FT level and cTnI and CK-MB level (r=-0.512, -0.492, P<0.05). After 12 months of follow-up, there was statistically significant difference in the incidence of MACE among the three groups (P<0.05). The incidence of MACE in hypothyroidism group was higher than those in normal thyroid function group and hyperthyroidism group (P<0.05). Conclusion: Hypothyroidism can increase the degree of myocardial damage in patients with acute myocardial infarction. Thyroid function has a certain predictive value for the short-term prognosis of patients with acute myocardial infarction.
[Key words] Acute myocardial infarction Percutaneous coronary intervention Thyroid function Major adverse cardiac events Recent prognosis
First-author’s address: Jiamusi Central Hospital, Jiamusi 154002, China
doi:10.3969/j.issn.1674-4985.2021.15.011
急性心肌梗死在我國是一種發病率和死亡率均較高的心血管急癥,盡管此病的診療方法在持續改善,但治療結局仍不理想,地區差異明顯,在臨床管理上仍有很大進步空間[1]。鑒于甲狀腺功能異常在中老年心腦血管疾病患者中較為常見,甲狀腺功能狀態作為影響急性心肌梗死患者圍術期預后的重要因素已引起越來越多的關注。有研究顯示,甲狀腺功能減退可加劇急性心肌梗死后的多種病理改變,而通過甲狀腺激素替代治療后可明顯糾正[2]。以往研究結果顯示,急性心肌梗死患者發病初期血清甲狀腺激素亦發生快速波動,其血清水平與心功能密切相關[3]。甲狀腺激素水平影響急性心肌梗死患者經皮冠狀動脈介入治療(PCI)術預后,已引起臨床學者的重視[4]。然而上述研究的樣本量有限,主要集中在分析單一甲狀腺激素在急性心肌梗死發生、發展中的作用,并不是評價整體甲狀腺功能對患者的影響。由此可見,甲狀腺功能異常可能對急性心肌梗死患者心肌損害和臨床結果產生十分復雜的影響,而鮮有相關研究報道,尚未形成統一定論。本研究目的在于探討甲狀腺功能與急性心肌梗死患者心肌損害的關系及對術后近期預后的預測價值,期望為優化風險分層,指導精準治療提供高級別證據支持,現報道如下。
1 資料與方法
1.1 一般資料 選擇2017年2月-2019年2月本院486例急性心肌梗死患者。納入標準:(1)具有急性心肌梗死的臨床依據,肌鈣蛋白(cTnI)或肌酸激酶同工酶(CK-MB)至少1項指標超過正常值上限2倍;(2)擬行經皮冠狀動脈介入治療(PCI)術。排除標準:(1)合并嚴重的肝、腎及肺功能不全;(2)由身體創傷或其他心血管手術導致的急性心肌梗死;(3)正在服用影響甲狀腺功能的藥物。根據術前甲狀腺功能狀態分為甲狀腺功能正常組(n=371)、甲狀腺功能減退組(n=83)和甲狀腺功能亢進組(n=32)。本研究經醫院倫理委員會批準,患者及其家屬均知情同意。
1.2 方法 收集患者入院后清晨空腹肘靜脈血5 mL,若行急診PCI術患者術前留取血樣,離心分離血清,儲存于(-20 ℃)冰箱中待測。使用羅氏Cobas 6000自動生化免疫分析儀及其配套試劑,采用化學發光免疫法,檢測血清促甲狀腺激素(TSH)、游離三碘甲狀腺原氨酸(FT)表達水平,參考范圍分別為:0.30~5.00 mIU/L、2.76~6.30 pmol/L。使用酶聯免疫吸附試驗(ELISA)法檢測血清肌鈣蛋白(cTnI)、肌酸激酶同工酶(CK-MB)水平,試劑盒均來源于上海信裕生物技術有限公司,嚴格按照說明書進行檢測操作。
1.3 觀察指標與判定標準 (1)比較各組入院時TSH、FT、cTnI及CK-MB。(2)使用Pearson相關性分析TSH、FT與cTnI、CK-MB水平的關系。(3)以電話回訪和門診復查的方式,隨訪12個月觀察主要心臟不良事件(MACE)發生情況,包括全因死亡、再次心肌梗死、再次血運重建、心力衰竭。
1.4 統計學處理 采用SPSS 18.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗,多組間比較使用單因素方差分析;計數資料以率(%)表示,比較采用字2檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 三組一般資料比較 甲狀腺功能正常組男260例,女111例;年齡45~78歲,平均(65.23±5.81)歲;病變血管數目:單支106例、雙支127例、三支及以上138例;既往史:高血壓226例、糖尿病78例、吸煙153例。甲狀腺功能減退組男57例,女26例;年齡46~79歲,平均(64.82±4.92)歲;病變血管數目:單支25例、雙支30例、三支及以上28例;既往史:高血壓55例、糖尿病17例、吸煙40例。甲狀腺功能亢進組男21例,女11例;年齡48~74歲,平均(62.98±4.63)歲;病變血管數目:單支8例、雙支10例、三支及以上14例;既往史:高血壓21例、糖尿病8例、吸煙16例。三組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
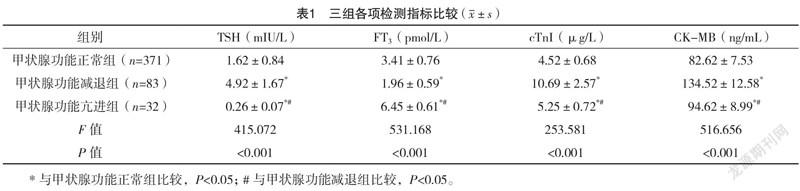
2.2 三組TSH、FT、cTnI及CK-MB比較 三組TSH、FT、cTnI、CK-MB比較,差異均有統計學意義(P<0.05);甲狀腺功能減退組TSH、cTnI、CK-MB水平均高于甲狀腺功能正常組和甲狀腺功能亢進組,FT低于甲狀腺功能正常組和甲狀腺功能亢進組,差異均有統計學意義(P<0.05);甲狀腺功能亢進組TSH低于甲狀腺功能正常組,FT、cTnI、CK-MB均高于甲狀腺功能正常組,差異均有統計學意義(P<0.05)。見表1。
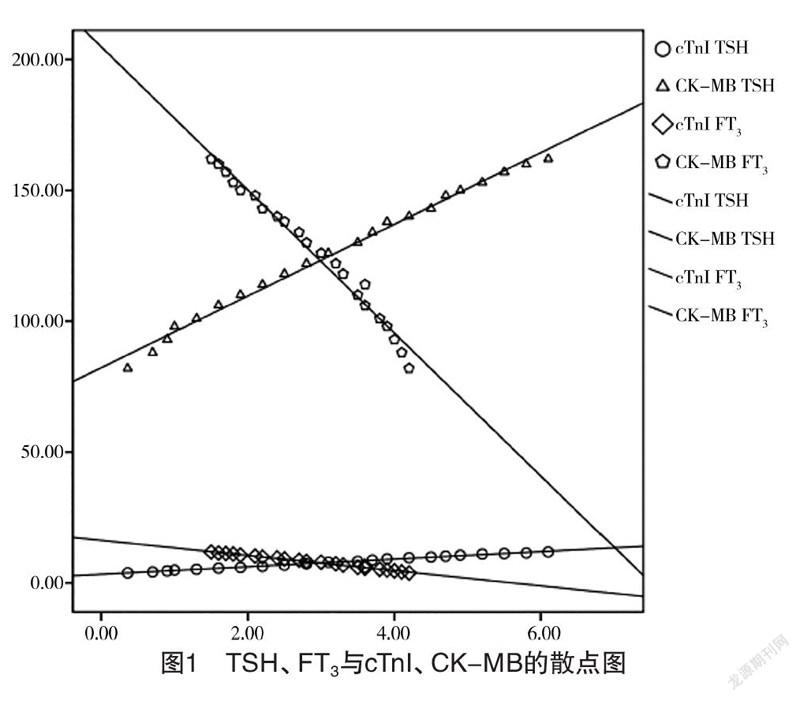
2.3 甲狀腺激素水平與cTnI、CK-MB水平的相關性分析 經Pearson相關性分析,急性心肌梗死患者術前血清TSH水平與cTnI、CK-MB水平均呈正相關(r=0.598、0.696,P<0.05);FT水平與cTnI、CK-MB水平均呈負相關(r=-0.512、-0.492,P<0.05)。見圖1。
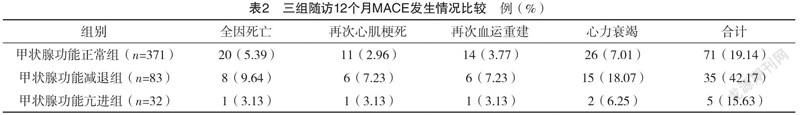
2.4 三組隨訪12個月MACE發生情況比較 三組隨訪12個月MACE發生率比較,差異有統計學意義(字2=20.197,P<0.05)。甲狀腺功能減退組的MACE發生率高于甲狀腺功能正常組與甲狀腺功能亢進組(字2=20.103、7.173,P=0.000、0.009);甲狀腺功能正常組與甲狀腺功能亢進組的MACE發生率比較,差異無統計學意義(字2=0.238,P=0.814)。見表2。
3 討論
甲狀腺功能異常在急性心肌梗死患者中具有較高的發病率[5-7]。既往研究顯示,處于甲狀腺功能減退的急性心肌梗死患者PCI術預后可能更差[8],但停留在單因素研究層面上,僅評價單個甲狀腺激素的作用,而不是全部整體甲狀腺功能的作用。本研究以TSH和FT作為評價甲狀腺功能的指標,分析甲狀腺功能與患者心肌損害程度的關系,并評估了甲狀腺功能對術后主要心臟不良事件的預測價值。從本研究結果可知,甲狀腺功能減退組cTnI、CK-MB水平均高于甲狀腺功能正常組和甲狀腺功能亢進組,且甲狀腺功能亢進組均高于甲狀腺功能正常組(P<0.05),說明甲狀腺功能可能影響急性心肌梗死患者的心肌損害程度。本研究發現急性心肌梗死患者術前血清TSH水平與cTnI、CK-MB水平均呈正相關,FT水平與cTnI、CK-MB水平均呈負相關(P<0.05),與吳九濤等[9]的研究結果相符,有效說明了甲狀腺功能減退可加重急性心肌梗死患者的心肌損害程度。既往研究顯示,甲狀腺激素水平降低可抑制心肌細胞基因表達,延緩梗死后心肌損傷的修復,惡化左心室功能[10-12]。此外,筆者認為,甲狀腺功能減退通常伴血壓和血脂異常,并與冠狀動脈斑塊破裂、血栓形成密切相關,有待進一步闡明甲狀腺功能減退獨立預測不良結局的機制。
本研究結果顯示,甲狀腺功能減退組的MACE發生率高于甲狀腺功能正常組和甲狀腺功能亢進組(P<0.05),提示甲狀腺功能減退與患者術后近期預后有關,可用于預測MACE發生。陳靜等[13]研究報道,甲狀腺功能減退與心臟不良事件發生風險密切相關,尤其是在TSH高水平表達和FT低水平表達的患者,與本研究結果相符。值得注意的,Zdraveska等[14]研究顯示,甲狀腺功能減退評估心力衰竭患者不良預后的價值十分有限,與本研究結果不同,究其原因,考慮在于兩項研究的甲狀腺功能減退患者比例及基礎疾病嚴重程度存在差異。本研究發現甲狀腺功能正常組與甲狀腺功能亢進組的cTnI、CK-MB及MACE發生率比較,差異無統計學意義(P>0.05),由此可見,甲狀腺功能亢進不影響MACE,對術后近期MACE無獨立預測作用,這與以往一些研究結果一致[15-16],不過隨訪時間僅有12個月,無法得知甲狀腺功能亢進是否影響患者的遠期結局。也有研究提示,甲狀腺功能亢進是心血管不良事件、全因死亡和嚴重心律失常的重要危險因素[17-18],與本研究結果不一致,原因可能是由于本研究的甲狀腺功能亢進樣本量不多,隨訪時間不長,未分析β受體阻滯劑的應用率對患者心血管預后的影響。
綜上所述,甲狀腺功能減退可增重急性心肌梗死患者的心肌損害程度,甲狀腺功能對急性心肌梗死患者術后近期預后具有一定預測價值。本研究優勢在于對急性心肌梗死患者甲狀腺功能狀態進行篩查,為改進患者危險分級和治療提供依據。當然,本研究亦存在不足之處,如采取單中心研究,缺乏患者遠期預后數據,只評估了單次甲狀腺功能狀態,有待日后改進研究設計,觀察患者圍術期甲狀腺功能的變化,結合甲狀腺激素治療,以明確甲狀腺功能與急性心肌梗死的關系。
參考文獻
[1]馬劍英,常書福,陳章煒,等.急性心肌梗死合并心肌橋冠脈造影分析[J].中華急診醫學雜志,2018,27(3):323-325.
[2] Lee J M,Ha J,Jo K,et al.Risk factors for hypothyroidism in euthyroid thyroid nodule patients with lymphocytic thyroiditis on fine needle aspiration cytology[J].Korean J Intern Med,2019,34(6):1287-1296.
[3]何東旭,田春陽,宋佳,等.低T3綜合征對急性心肌梗死患者預后的影響[J].中國動脈硬化雜志,2018,26(9):931-935.
[4]王偉,李靜,王亞麗,等.檢測血清同型半胱氨酸、B型腦鈉肽及甲狀腺激素水平在急性心肌梗死患者中的臨床價值[J].中國衛生檢驗雜志,2019,30(16):1928-1931.
[5] Mahmoud A N,Taduru S S,Mentias A,et al.Trends of Incidence,Clinical Presentation,and In-Hospital Mortality Among Women With Acute Myocardial Infarction With or Without Spontaneous Coronary Artery Dissection:A Population-Based Analysis[J].JACC:Cardiovascular Interventions,2018,11(1):80-90.
[6] Kang M G,Hahm J R,Kim K H,et al.Prognostic value of total triiodothyronine and free thyroxine levels for the heart failure in patients with acute myocardial infarction[J].Korean J Intern Med,2018,33(3):512-521.
[7]張彥慧.急性心肌梗死患者冠狀動脈病變程度與甲狀腺功能減退癥的關系[J].中國藥物與臨床,2018,18(4):582-584.
[8]張燕燕,吳軍.甲狀腺功能異常患者血清FGF21水平與甲狀腺激素骨代謝指標的關系[J].河北醫學,2018,26(8):1266-1270.
[9]吳九濤,劉凱,譚傳輝,等.亞臨床甲狀腺功能減退癥對經皮冠狀動脈介入治療患者臨床結局的影響[J].中國循環雜志,2019,34(2):144-148.
[10] Beatriz M,Pilar G I,Juan B.Regulation of Gene Expression by Thyroid Hormone in Primary Astrocytes:Factors Influencing the Genomic Response[J].Endocrinology,2018,159(5):2083-2092.
[11] Zheng Y,Zhao C,Zhang N,et al.Serum microRNA miR-206 is decreased in hyperthyroidism and mediates thyroid hormone regulation of lipid metabolism in HepG2 human hepatoblastoma cells[J].Molecular Medicine Reports,2018,17(4):5635.
[12]藍劍,高剛麗,張瑜.ST段抬高型心肌梗死后促甲狀腺激素水平與左心室重構的相關性[J].心腦血管病防治,2019,19(6):497-500,593.
[13]陳靜,王文堯,王思遠,等.甲狀腺功能異常對急性心肌梗死患者預后的影響[J].中國循環雜志,2019,34(5):461-466.
[14] Zdraveska N,Zdravkovska M,Anastasovska V,et al.
Diagnostic re-evaluation of congenital hypothyroidism in Macedonia: Predictors for transient or permanent hypothyroidism[J].Endocrine Connections,2018,7(2):278-285.
[15] Marcolino M S,Maia L M,Oliveira J A Q,et al.Impact of telemedicine interventions on mortality in patients with acute myocardial infarction:a systematic review and meta-analysis[J].Heart (British Cardiac Society),2019,5(19):1479-1486.
[16]羅紅敏.維生素D受體激動劑并不能降低非繼發性甲狀旁腺功能亢進的透析患者心血管事件風險[J].中華危重病急救醫學,2019,31(2):192.
[17]盧振華,馬勇翔,張靖,等.甲狀腺功能亢進相關心血管疾病的研究進展[J]. 中國醫師雜志,2019,21(10):1588-1591.
[18]梁琦,雷新軍,薛小臨,等.急性心肌梗死經皮冠狀動脈介入治療患者甲狀腺功能與血小板檢測的相關性[J].武漢大學學報(醫學版),2017,38(5):754-758.
(收稿日期:2020-08-14) (本文編輯:田婧)

