伴有心血管代謝疾病的眩暈患者的療效影響因素
晏丹陳娟王曉迪冰丹*
1武漢科技大學醫學院新藥創制研究所(武漢 430065)
2武漢科技大學附屬漢陽醫院心內科 (武漢 430050)
3武漢科技大學醫學院病理學系 (武漢 430065)
4湖北省職業危害識別與控制重點實驗室 (武漢 430065)
5武漢科技大學醫學院(武漢 430065)
6華中科技大學同濟醫學院附屬同濟醫院耳鼻咽喉頭頸外科(武漢 430030)
眩暈和頭暈是臨床上最常見的主訴之一,病因多種多樣,是醫療保健系統重要的疾病負擔[1]。目前已知,超過一半的眩暈是由周圍前庭疾病引起的,而中樞疾病約占既定診斷的25%[2]。除此之外,患者也常常將心血管疾病與頭暈/眩暈相聯系。比起腦血管疾病,心血管疾病引起頭暈/眩暈的可能性相對較小,更多是以頭暈/眩暈疾病的常見共患病而存在。總體而言,心血管疾病發病率高,是全球性的主要死亡原因,代謝性疾病又是最重要的心血管危險因素,此前對于伴有心血管代謝性疾病的頭暈/眩暈患者的研究極為少見,因而本研究聚焦于這一特定亞群的臨床特點和預后分析,以期為臨床診治、咨詢指導提供理論依據。
1 材料和方法
1.1 研究對象與倫理
本研究納入了2018年10月至2020年1月就診于武漢同濟醫院耳鼻咽喉頭頸外科眩暈門診的患者。所有患者均經由耳鼻喉科醫生和神經內科醫生詳細評估和查體。所有自訴心血管代謝性疾病史或目前有相關癥狀者,如胸痛、暈厥等都由心血管專科醫生會診,排除心源性眩暈(或頭暈),以確定心血管疾病僅是頭暈/眩暈的共患病。本研究中頭暈/眩暈疾病的診斷按照相應指南進行,包括前庭性偏頭痛(Vestibular migraine,VM)[3]、梅 尼 埃 病(Menière's disease,MD)[4]、前庭神經炎(Vestibular neuritis,VN)[5]、持續性姿勢知覺性頭暈(Persistent postural-perceptual dizziness,PPPD)[6]、突發感音神經性耳聾伴眩暈[7]、雙側前庭病[8]、遲發性膜迷路積水(delayed endolymphatic hydrops,DEH)[9]、前庭陣發癥(Vestibular paroxysmia,VP)[10]和 Ramsay-Hunt綜合征[11]。排除標準:(1)單純良性陣發性位置性眩暈(Benign paroxysmal positional vertigo,BPPV);(2)橋小腦角腫瘤、卒中等惡性中樞疾病;(3)直立性低血壓;(4)失訪。所謂單純BPPV,是指不合并其他可能導致眩暈疾病的BPPV患者。因為BPPV與其他眩暈疾病在治療上大為不同,其本身有金標準的治療方案,大多數病例可以在不使用藥物的情況下通過復位成功改善,因此本研究將該類患者排除在外。
本研究經華中科技大學同濟醫學院附屬同濟醫院醫學倫理委員會批準(編號:TJ-IRB20200710),免除知情同意。
1.2 量表
頭暈和眩暈的嚴重程度通過中文版眩暈障礙量表(Dizziness handicap index,DHI)、眩暈癥狀量表(Vertigo symptom scale,VSS)和視覺模擬量表(Visual analogue scale,VAS)進行評價。
醫院焦慮抑郁量表(Hospital anxiety and depression scale,HADS)有助于篩查頭暈/眩暈患者的一般心理困擾。它由兩個子量表組成,即焦慮子量表(HADS-A)和抑郁子量表(HADS-D)。
睡眠情況由中文版的匹茲堡睡眠質量指數(Pittsburgh sleep quality indexs,PSQI)評估。 PSQI是一份自我評定的問卷,得分越高,睡眠質量越差。
1.3 結果評估
所有患者都通過在線平臺和/或電話進行隨訪,中位時間為158天(四分位數范圍:91-222天),本研究是通過最近一次隨訪獲得患者的近期結局。主要的結局指標為頭暈和/或眩暈的VAS評分。相較于DHI或VSS,VAS更加便捷、友好,可以綜合了解患者全面的感受。按照VAS評分將患者分為完全緩解組和未完全緩解組。完全緩解被定義為VAS評分為零,否則被定義為未完全緩解。
1.4 統計分析
正態分布的連續變量表示為“平均值±標準差”,通過未配對的正態分布t檢驗比較組間差異;非正態分布的連續變量表示為中位數(四分位數間距),并通過Mann-WhitneyU檢驗進行比較。分類變量以數字(百分比)表示,并通過卡方檢驗或Fisher精確檢驗進行比較。近期結局影響因素分析通過線性回歸模型進行。所有P值均為雙尾,當P<0.05時表明有顯著統計學意義。統計分析采用SPSS 22.0統計軟件包(IBM Corp,Armonk,NY,USA)進行。
2 結果
本研究納入了474名患者,平均年齡(標準差)為56.8歲(12.1歲),女性占多數,有250名(60.5%)。伴有心血管代謝性疾病的頭暈/眩暈患者,最常見的共患病是高血壓[215(52.1%)],其次是高脂血癥[156(37.8%)]、動脈粥樣硬化[73(17.7%)]和糖尿病[70(16.9%)]。在沒有納入單純BPPV患者的前提下,診斷以前庭性偏頭痛(VM)最為常見。確定VM為149人(36.1%),完全緩解率為26.2%(39/149),可能VM有83例(20.1%),其完全緩解率(41.0%)高于確定VM,兩者之間差異具有顯著統計學意義(P=0.028)。而其他疾病,如梅尼埃病、遲發性膜迷路積水、前庭神經元炎、持續性姿勢知覺性頭暈、突發性耳聾伴眩暈、雙側前庭病等在預后方面未見顯著性差異。
如圖1所示,初診時VAS評分為8或以上的參與者人數為236人(57.1%),但在近期隨訪時急劇下降為26人(6.3%)。有142例(34.4%)眩暈和頭暈完全緩解(VAS評分為0),23例(5.6%)參與者眩暈和頭暈狀況無變化,有12例(2.9%)表示癥狀加重。VAS得分從基線時的8分(四分位數間距:6-9分)下降至隨訪時的2分(四分位數間距:0-4分)。下述人群有更高的概率出現頭暈/眩暈完全緩解:男性,具有更好的教育背景,HADS-D得分較低,VSS和DHI評分表明眩暈或頭暈癥狀較輕,睡眠質量較好(表1)。聽功能和前庭功能檢查結果與結局無顯著相關性(數據未展示)。
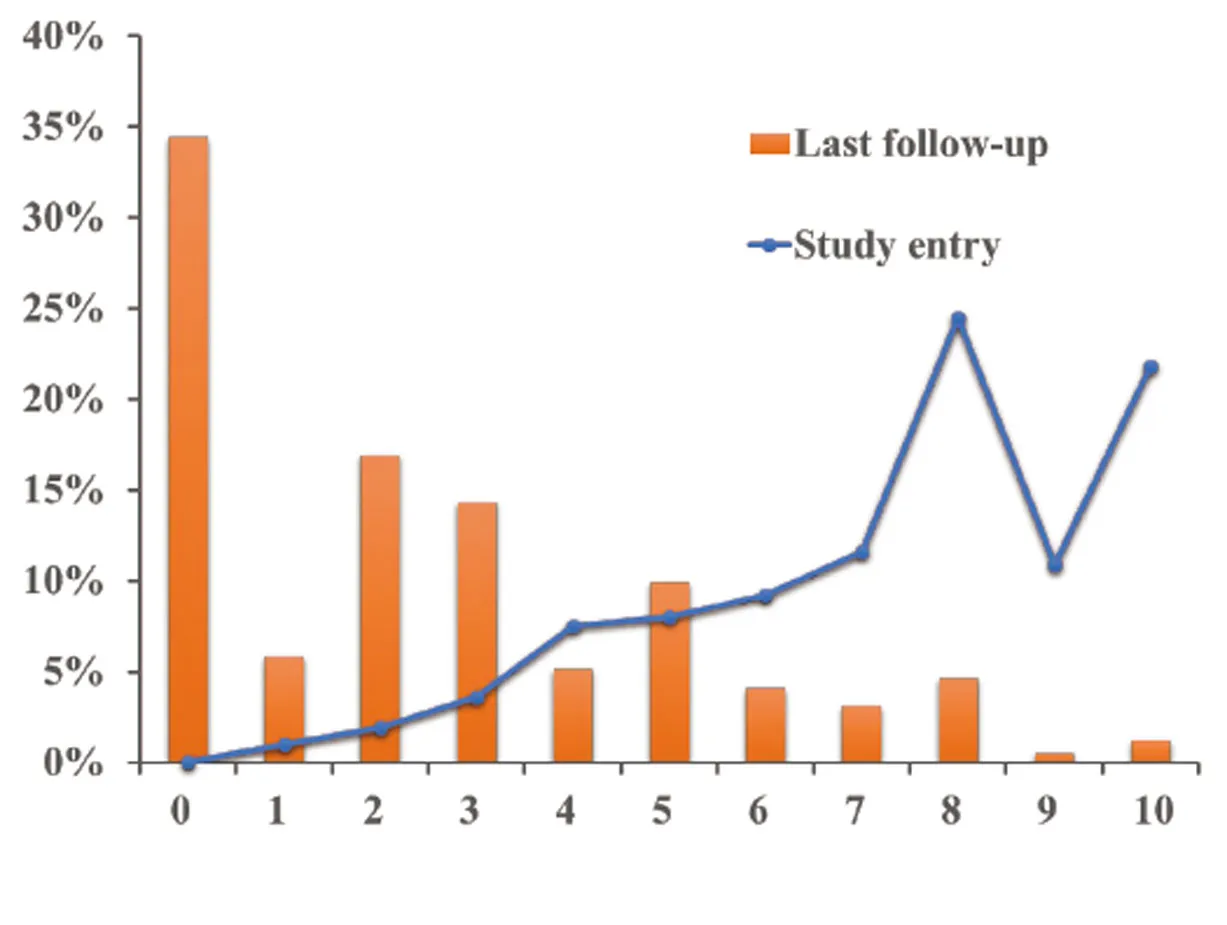
圖1 基線時(藍線)和近期隨訪時(橙色條形圖)VAS各得分組人數占比。VAS得分越高,代表眩暈和頭暈更嚴重。與基線時患者報告的VAS評分相比,隨訪時更多患者獲得了較低的VAS評分,表明眩暈和頭暈有明顯恢復。橫坐標為VAS得分,縱坐標為各VAS得分組占總人數的百分比。Fig.1 The proportion of participants in eachⅤAS score group at the study entry(blue line)and the last follow-up(orange bar).HigherⅤAS score represents worse outcome of vertigo and dizziness.As compared to theⅤAS score reported by participants at the study entry,more participants got lowerⅤAS scores,indicating substantial recovery from vertigo and dizziness.Horizontalaxis:the ⅤAS score.Ⅴerticalaxis:the percentage of each ⅤAS scoregroup(calculated against the totalpopulation of participants in the presentstudy).
通過多因素回歸分析后發現(表2),僅有基線時VSS得分和HADS-D得分與近期隨訪中的VAS評分之間的相關性具有顯著統計學意義。在模型內矯正了其他自變量(年齡、性別、教育背景、HADS-A、DHI和PSQI得分)的影響后,可以看出,VSS得分每增加1分,眩暈頭暈VAS得分增加0.127(回歸系數β=0.127,P<0.05),HADS-D得分每增加1分,眩暈頭暈VAS得分增加0.213(β=0.213,P<0.05)。
3 討論
眩暈/頭暈疾病非常常見。頭暈/眩暈患病率隨著年齡的增長而增加,這類似于心血管代謝性疾病的情況。共病的存在可能會改變眩暈/頭暈疾病的性質、進展和對治療的反應,因此對于臨床醫生來說,充分了解有共病存在的眩暈/頭暈疾病,對幫助制定恰當治療計劃以改善患者結局、治療依從性和生活質量都至關重要。
已知內耳與心血管系統有所關聯。既往有一些研究關注心血管危險因素與眩暈/頭暈疾病共病時的臨床特征,但是結論并不一致,而且多數研究把眩暈疾病限定為BPPV,也少有研究明確這一特定群體的預后影響因素。本研究納入的患者為排除了單純BPPV的其他良性眩暈/頭暈疾病,這一領域較少有人涉足。之所以將BPPV列入排除標準,是因為無論是作者的實踐還是既往研究都顯示BPPV作為一種急性疾病,對恰當的復位有很好的治療反應,表現為很高的治療前癥狀評分和很低的治療后評分,這種癥狀評分的銳減可以在極短的時間內完成,與其他良性眩暈/頭暈疾病大有不同。在本研究中,作者經過近半年的隨訪,觀察到伴有心血管代謝性疾病的眩暈/頭暈患者的癥狀緩解明顯,線性多因素回歸分析提示初始較高的VSS評分和HADS-D評分顯著影響了隨訪時眩暈/頭暈癥狀的VAS評分。
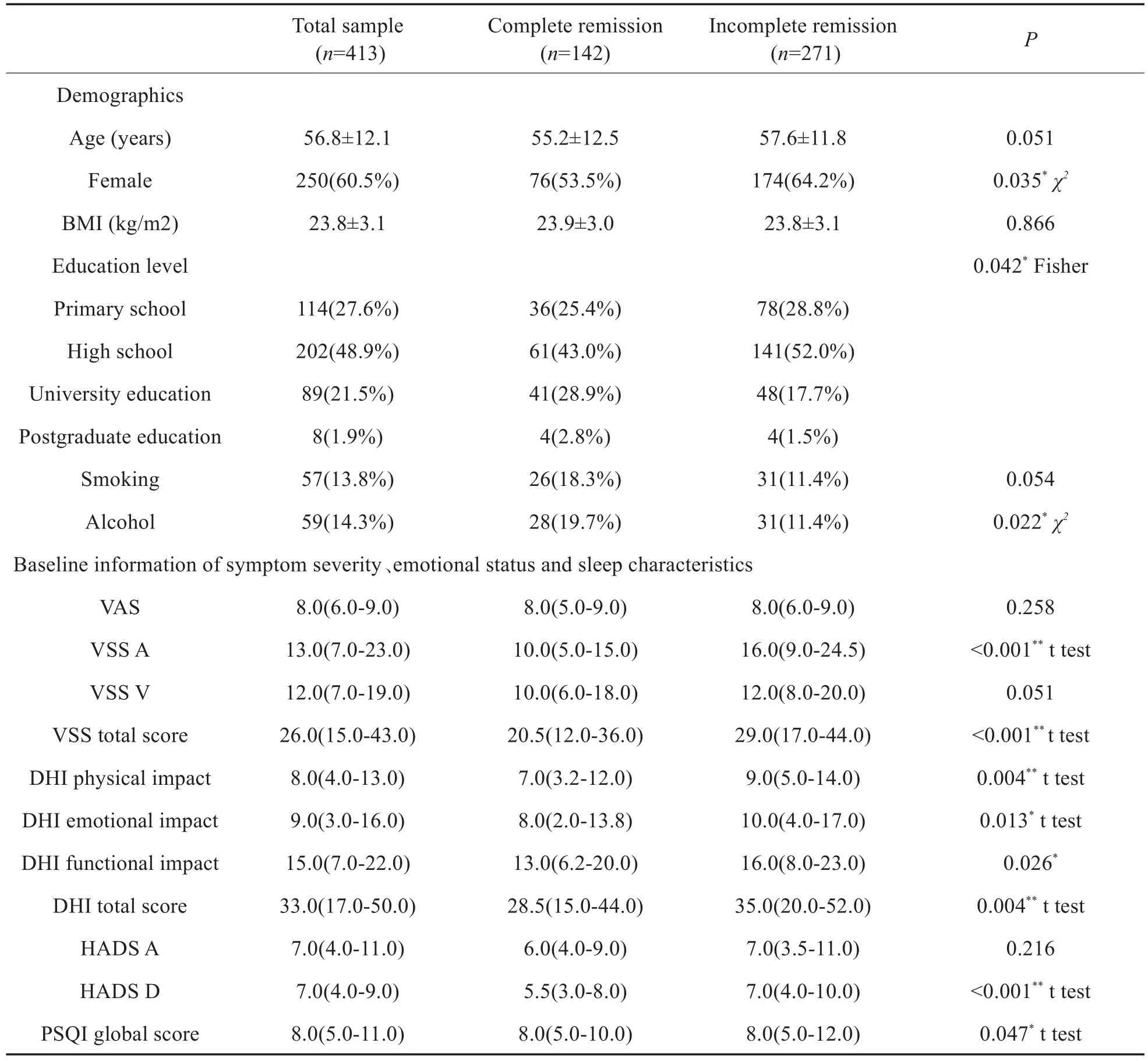
表1 完全緩解和未完全緩解的患者一般臨床特征Table 1 Clinical characteristics of patients with complete remission and incomplete remission
基線時眩暈/頭暈癥狀嚴重程度能夠獨立影響近期結局,這一發現與此前文獻的結論相一致。本研究在患者首次就診時選擇了多種評估癥狀的量表。眩暈癥狀量表(VSS)是其中之一,漢化版VSS由22個問題、34個項目組成。可分為兩個子量表:評估眩暈癥狀的VSS-V和自主焦慮癥狀的VSSA。得分越高說明癥狀越嚴重。本研究為研究近期結局影響因素所采用的多因素回歸模型中顯示,基線時VSS評分似乎比DHI評分對因變量(即隨訪時VAS評分)的影響稍大,表現為VSS的標準化回歸系數為0.127,而DHI為0.107。這可能因為我們未納入BPPV,而DHI項目的設定在位置性眩暈方面較VSS更為突出。
本研究顯示基線時抑郁程度與近期結局有顯著相關性。早在公元一世紀就已經有公開報道將前庭疾病與精神癥狀聯系起來,包括驚恐障礙、焦慮和抑郁[12]。前庭綜合征患者患抑郁癥、焦慮癥的可能性明顯高于一般人群[13]。眩暈和精神癥狀之間存在著復雜的相互作用。眩暈可能會導致精神癥狀,但精神癥狀也可以是以眩暈或頭暈為表現的。兩者可以互為促進彼此發生發展的危險因素。其中的機制目前尚不清楚,可能與前庭相關神經解剖區域和情緒狀態相關通路大量重疊有關[14]。Neuhauser等對前庭性眩暈的流行病學調查研究中顯示,多變量分析中自我報告的抑郁、耳鳴、高血壓和血脂異常對過去一年內前庭眩暈的發生有獨立影響[15]。篩查眩暈/頭暈患者的精神癥狀,并積極治療這些癥狀,有利于完善治療方案、提升生活品質、改進預后[16]。
在一項長期隨訪的眩暈/頭暈疾病預后研究中顯示:梅尼埃病比前庭偏頭痛的改善明顯更好[17];前庭偏頭痛可能與較差的預后相關。這與本研究的發現是相一致的。梅尼埃病的病理生理改變僅僅局限于內耳,而前庭型偏頭痛是機制復雜的大腦疾病,這可能是導致兩者預后差異的重要原因。
本研究因為是回顧性分析,有其固有的難以避免的局限性,如樣本可能存在選擇偏倚。故只能確定近期結局影響因素的相關性而不能做出因果推斷。未來需要進一步的前瞻性隊列研究。
4 結論
伴有心血管代謝性疾病的眩暈/頭暈患者的近期結局與就診時癥狀嚴重程度和抑郁程度有獨立相關性,醫生有必要將情緒管理納入綜合治療中。
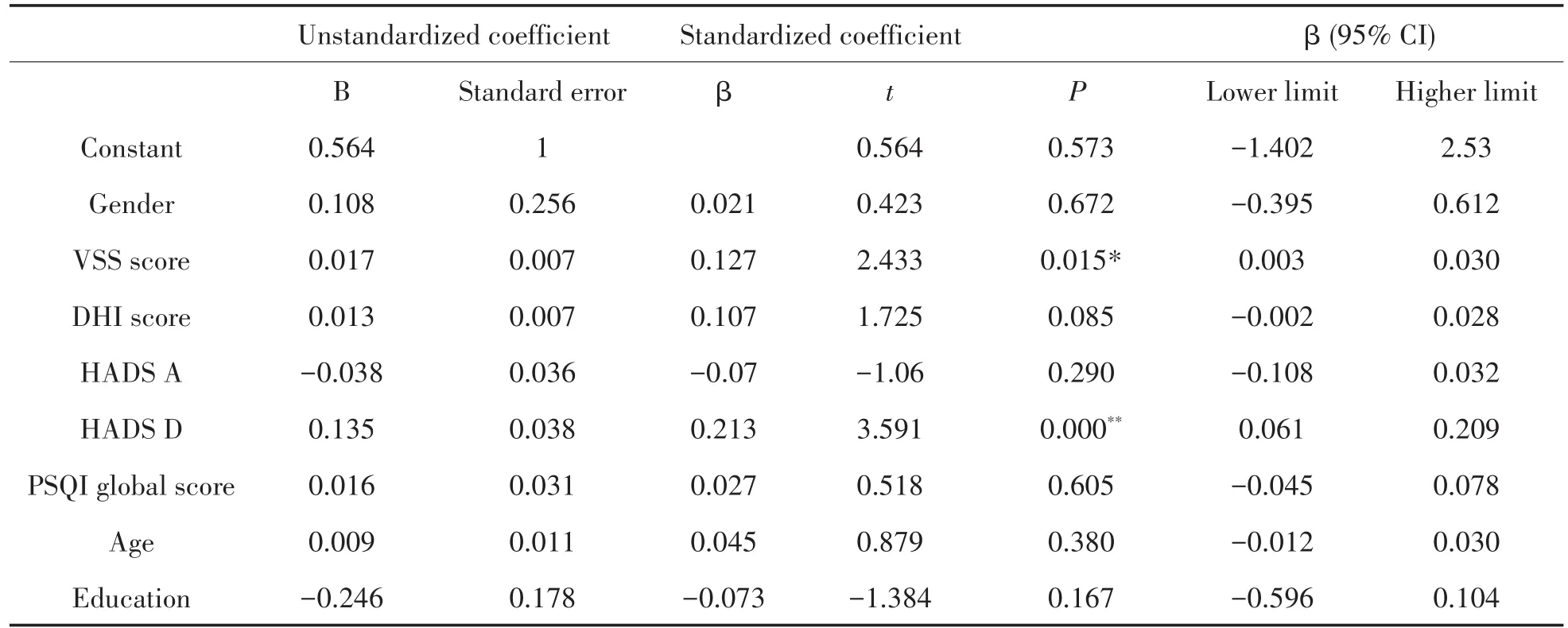
表2 伴有心血管代謝性疾病的眩暈/頭暈患者基線特征與近期隨訪VAS評分的相關性Table 2 Correlation between baseline characteristics and theⅤAS scores in the last follow-up

