2型糖尿病病人血清尿酸與肌酐比值和頸動脈內膜-中層厚度的相關性分析
邵 晨
腦卒中是我國糖尿病病人常見的大血管并發癥,糖尿病病人的卒中風險是非糖尿病病人的2~4倍[1],其病理基礎是動脈粥樣硬化[2],相關研究顯示頸動脈內膜-中層厚度(intima-media thickness,IMT)對腦梗死的發病有預測作用,同時有助于腦梗死病情的評估[3]。血清尿酸(serum uric acid,SUA)是嘌呤代謝的終產物,主要通過腎臟隨尿液排出,SUA的清除通常受腎功能影響,因此,本研究選擇血清尿酸與肌酐比值(SUA/SCr)作為分析指標,旨在通過分析2型糖尿病病人中SUA/SCr與頸動脈IMT的相關性,探討SUA/SCr在糖尿病大血管并發癥的臨床預測意義。
1 對象與方法
1.1 研究對象 回顧性分析2017年7月至2019年5月入蚌埠醫學院第二附屬醫院內分泌科診治的2型糖尿病病人127例,其中男63例,女64例,年齡(62.82±9.32)歲。根據病人頸部血管彩超結果,按照頸動脈IMT水平分組,IMT≤0.9 mm為正常組(G1組),1 mm≤IMT<1.50 mm為內膜增厚組(G2組),IMT≥1.50 mm則表示動脈粥樣硬化斑塊的形成,若為強回聲斑塊則為穩定斑塊組(G3組),若出現潰瘍斑塊,混合回聲等回聲與低回聲為不穩定斑塊組(G4組)。其中G1組31例,G2組32例,G3組33例,G4組31例。各組間年齡、性別均具有可比性。
1.2 診斷標準及排除標準 糖尿病診斷依據1999年WHO制定的糖尿病診斷標準和分型標準進行判定。病人有糖尿病的典型癥狀,隨機血漿葡萄糖≥11.1 mmol/L或空腹血漿葡萄糖水平≥7.0 mmol/L;依據WHO標準采用口服葡萄糖耐量試驗(OGTT),2 h血糖水平≥11.1 mmol/L,如無癥狀者需再測一次予以證實后才能確立診斷。
排除標準:(1)年齡<18歲,糖耐量異常或1型糖尿病病人,其他類型糖尿病病人;(2)近期泌尿系感染或結石病人;(3)慢性腎臟疾病病人,如腎病綜合征、慢性腎小球腎炎;(4)近期使用過影響尿酸代謝或腎毒性藥物的病人,如利尿劑等;(5)糖尿病急癥,如糖尿病酮癥酸中毒、高血糖高滲性昏迷;(6)伴發急性腦血管病、睡眠呼吸障礙、嚴重肝硬化、血液系統疾病、心肌梗死、心功能不全、心律失常、嚴重感染以及免疫系統疾病病人。
1.3 方法 收集所有病人一般臨床資料及入院后次日清晨的空腹靜脈血,檢測SUA、SCr、總膽固醇(TG)、三酰甘油(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、糖化血紅蛋白(HbA1c)和空腹血糖(FBG)。
1.4 統計學方法 采用t檢驗、χ2檢驗、方差分析和q檢驗、多元有序logistic回歸分析。
2 結果
2.1 各組間各代謝性指標的比較 各組間糖尿病病程差異有統計學意義,G1組、G2組
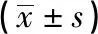
表1 各組間各代謝性指標的比較

分組nTG/(mmol/L)LDL-C/(mmol/L)HDL-C/(mmol/L)UA/(μmol/L)SCr/(μmol/L)SUA/SCrG1組312.92±0.302.43±0.510.98±0.16316.13±30.4168.40±18.784.18±0.43G2組323.03±0.323.44±0.68??0.83±0.13??320.63±50.9468.84±22.805.05±0.97??G3組333.04±0.353.62±0.69??0.72±0.10??△△324.67±47.6771.3±15.804.95±1.26??G4組313.09±0.413.75±0.82??0.67±0.10??△△338.20±50.4071.06±21.715.21±1.03??F—1.2523.8837.261.350.185.66P—>0.05<0.01<0.01>0.05>0.05<0.01MS組內—0.1210.4680.0162090.301396.9420.954
2.2 頸動脈IMT影響因素的logistic回歸分析 logistic回歸分析結果提示病程、HbA1c、LDL-C、SUA/SCr可能是IMT的風險因素(P<0.05~P<0.01),HDL-C是IMT的保護性因素(P<0.01)(見表2)。

表2 IMT影響因素logistic回歸分析結果
3 討論
我們的研究表明HbA1c、糖尿病的病程以及LDL-C為IMT的風險因素,而HDL-C為保護性因素。在血糖變化方面,我們并沒有看到FBG和IMT的相關性,而病程和HbA1c卻與IMT相關,這充分說明糖尿病大血管并發癥的慢性過程及血糖波動對于大血管并發癥的影響,涉及的機制可能為氧化應激、循環中葡萄糖的持續增加,動脈壁中蛋白質基質糖基化的延長過程,然而血管壁膠原纖維的周轉率較慢,因此血糖變化對大血管的影響需要數年才能得到明顯的有害或有益的臨床結果[4];目前認為LDL-C是動脈粥樣硬化的一個高危因素[5],HDL-C參與膽固醇的逆向轉運過程,而逆轉運的直接作用是清除動脈管壁上附著的膽固醇,HDL-C的增加是動脈硬化的保護性因素[6],我們的研究結果與以往的研究結果相符。 目前認為SUA對動脈粥樣硬化的形成和心腦血管疾病臨床過程發揮重要作用[7-9],但是我們的研究并未在這部分病人中看到SUA的差異性,這和我們選擇的樣本量較小有關,考慮到SUA的改變可能受到腎功能的影響,我們對SUA/SCr進行了比較,結果發現SUA/SCr是IMT的風險因素,這說明SUA/SCr的變化較SUA可能更為敏感。近期的研究[10]表明,SUA/SCr在預測2型糖尿病病人慢性腎臟病發病方面優于SUA,而我們的研究進一步證實在糖尿病大血管并發癥方面,SUA/SCr的變化較SUA更為敏感。SUA水平的升高可以誘導胰島素抵抗[11],另一方面,高胰島素血癥也可以通過減少腎臟對SUA清除增加SUA水平[12],我們的研究結果看到SUA/SCr與HbA1c變化的一致性,可能是兩者相互作用的結果。
綜上所述,我們的研究表明在2型糖尿病病人中糖尿病病程、HbA1c、LDL-C、SUA/SCr是IMT的風險因素,HDL-C是IMT的保護因素,在2型糖尿病伴有大血管并發癥的病人中SUA/SCr的變化較SUA更為敏感。

