不同劑量右美托咪定對顱腦損傷患者術(shù)中腦氧代謝的影響
劉定國,宋東青
(河南省直第三人民醫(yī)院 麻醉科,河南 鄭州 450000)
創(chuàng)傷性顱腦損傷分為頭皮、顱骨和腦損傷,主要與交通事故、高處跌落、重物撞擊有關(guān),產(chǎn)生的損傷程度及范圍不同,其臨床表現(xiàn)也不一致,顱腦損傷早期由于頭皮裂傷或顱內(nèi)動靜脈破裂失血,患者可出現(xiàn)意識障礙或休克,傷后常見癥狀有頭痛、嘔吐或雙側(cè)瞳孔縮小,對光反射消失,并出現(xiàn)呼吸脈搏淺弱、血壓下降等反應(yīng)。重癥顱腦損傷患者可伴有創(chuàng)傷性腦水腫、顱內(nèi)血腫等[1],顱內(nèi)壓升高,腦部血液循環(huán)發(fā)生改變,腦組織缺血缺氧,給患者的生命造成了較大的威脅。研究認為,重型顱腦損傷的致殘率和致死率均超過50%,存活患者也常伴有嚴重的癱瘓、失語、殘疾等情況,給家庭及社會均造成極大負擔(dān)[2]。臨床上治療顱腦損傷通常采用手術(shù)方式,而麻醉過程是其中最重要的環(huán)節(jié)之一,在兼具麻醉深度的同時需對患者進行腦保護,避免腦組織缺血缺氧。右美托咪定作為一類新型的α2受體激動劑,具有較好的鎮(zhèn)痛、抗交感作用。本研究選取2017年10月至2019年5月河南省直第三人民醫(yī)院神經(jīng)外科收治的88例顱腦損傷并接受顱內(nèi)血腫清除術(shù)或骨瓣減壓術(shù)的患者作為研究對象,探討不同劑量的右美托咪定對于顱腦損傷患者術(shù)中腦氧代謝的影響。
1 資料與方法
1.1 一般資料選取2017年10月至2019年5月河南省直第三人民醫(yī)院神經(jīng)外科收治的88例顱腦損傷并接受顱內(nèi)血腫清除術(shù)或骨瓣減壓術(shù)的患者作為研究對象,所有患者均經(jīng)頭顱CT檢查確診為顱腦損傷,格拉斯哥評分為3~8分。根據(jù)術(shù)中右美托咪定的使用劑量將患者分為A、B、C 3組。A組29例,男17例,女12例,年齡(57.43±5.81)歲;B組34例,男20例,女14例,年齡(58.29±5.63)歲;C組25例,男14例,女11例,年齡(57.57±5.48)歲。3組性別、年齡比較,差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。本研究經(jīng)河南省直第三人民醫(yī)院醫(yī)學(xué)倫理委員會審核批準通過。
1.2 選取標準(1)納入標準:①確診為顱腦損傷且于24 h內(nèi)入院并符合開顱手術(shù)指征;②術(shù)前各項檢查提示生命體征無異常、無麻醉藥物禁忌;③患者或家屬簽署知情同意書。(2)排除標準:①合并有心臟病、血液系統(tǒng)疾病、呼吸系統(tǒng)疾病、惡性腫瘤;②使用過α2受體激動劑等干擾研究結(jié)果的藥物。
1.3 麻醉方法所有患者均于術(shù)前8 h禁食、術(shù)前6 h 禁飲,全身麻醉誘導(dǎo)前30 min給予患者5 mg嗎啡肌內(nèi)注射,入室后常規(guī)開放靜脈通路,監(jiān)測患者心電圖、心率、血氧飽和度、呼氣末二氧化碳、體溫以及BIS,開放右前臂靜脈后注射5 mL·kg-1復(fù)方乳酸鈉,行利多卡因局部麻醉,通過橈動脈穿刺置管術(shù)對動脈壓進行監(jiān)測,行頸內(nèi)靜脈穿刺并將置管逆行至頸內(nèi)靜脈球部。麻醉誘導(dǎo)前10 min時通過輸注泵緩慢靜脈泵注右美托咪定,其中A組0.3 μg·kg-1,B組0.6 μg·kg-1,C組0.9 μg·kg-1,10 min后將利多卡因1.5 mg·kg-1、咪達唑侖0.1 mg·kg-1、舒芬太尼0.5 μg·kg-1依次緩慢靜脈輸注3 min,監(jiān)測BIS值,低于75時給予維庫溴銨0.12 mg·kg-1靜脈注射,并進行面罩加壓吸氧去氮3 min,待BIS值低于55立刻進行氣管插管,進行機械通氣后設(shè)置呼吸機潮氣量為8~10 mL·kg-1,呼吸頻率為每分鐘10~12次,吸呼比為1∶2,維持呼氣末二氧化碳在30~35 mmHg(1 mmHg=0.133 kPa)。麻醉誘導(dǎo)期間各項指征發(fā)生變化則及時給予對癥處理。
1.4 觀察指標分別于輸注前(T0)、輸注完畢(T1)時,通過頸內(nèi)靜脈逆行穿刺術(shù)采集患者橈動脈血和頸靜脈球部血進行血氣分析,檢測頸靜脈球部血氧飽和度(SjvO2)、動脈-頸內(nèi)靜脈血氧含量差(Da-jvO2)以及腦氧攝取率(CMRO2)。

2 結(jié)果
B組T1時SjvO2高于A組、C組,差異有統(tǒng)計學(xué)意義(P<0.05);B組T1時Da-jvO2低于A組、C組,差異有統(tǒng)計學(xué)意義(P<0.05);B組T1時CMRO2低于A組、C組,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
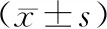
表1 3組腦氧代謝比較
3 討論
顱腦損傷是臨床中常見的一種損傷類型,也是致殘率及致死率較高的疾病之一[3],其主要是由于外力作用于腦部造成腦組織直接或間接受損,根據(jù)損傷原因及損傷程度分為原發(fā)性腦損傷與繼發(fā)性腦損傷兩種,原發(fā)性腦損傷難以逆轉(zhuǎn),是于損傷當時造成的腦挫裂傷導(dǎo)致的臨床效應(yīng),屬于腦組織直接損傷;繼發(fā)性腦損傷指的是腦組織受損以后,發(fā)生腦水腫或顱內(nèi)出血,導(dǎo)致顱內(nèi)壓升高,引起腦疝及腦移位等。由于多數(shù)繼發(fā)性腦損傷是可以干預(yù)的,因此,預(yù)防和解除顱內(nèi)血腫及腦水腫對臨床救治顱腦損傷起著關(guān)鍵性作用[4]。臨床上治療顱腦損傷主要包括顱內(nèi)血腫清除術(shù)或骨瓣減壓術(shù)等,手術(shù)過程中吸引、電切、電凝等刺激性操作可能引發(fā)腦組織發(fā)生不可逆的缺血缺氧性損傷[5],故麻醉過程中不僅需保證麻醉深度,同時需對患者進行腦保護,平衡腦氧代謝,避免腦缺血的潛在危險。右美托咪定是一類臨床上應(yīng)用較廣泛的新型α2受體激動劑,其作用點位于中樞神經(jīng)系統(tǒng)的腎上腺素神經(jīng)元和交感神經(jīng)末梢處的α2腎上腺素受體,通過減少去甲腎上腺素的釋放發(fā)揮鎮(zhèn)痛鎮(zhèn)靜作用,同時右美托咪定可抑制交感神經(jīng)興奮,降低兒茶酚胺等物質(zhì)釋放,減輕神經(jīng)元損傷從而發(fā)揮腦保護作用。此外,右美托咪定對患者的呼吸抑制影響較小[6],兼具有效性與安全性。腦氧供需平衡是指腦氧供和腦氧耗達到一定程度的平衡,可通過SjvO2、Da-jvO2、CMRO2等指標反映,一般當SjvO2低于50%說明大腦出現(xiàn)低灌注,而低于40%則提示大腦可能已發(fā)生缺血,Da-jvO2差值越大反映大腦代謝增強、腦氧耗也隨之升高,CMRO2反映腦氧供需平衡關(guān)系,過低和過高均提示腦氧處于失衡狀態(tài),不利于腦組織的正常氧供。對于顱腦損傷患者來說,其腦內(nèi)能量代謝狀態(tài)對預(yù)后起決定性作用。有研究發(fā)現(xiàn),患者在發(fā)生顱腦損傷后,腦內(nèi)乳酸水平在10 min內(nèi)即可升高,達到平時水平的5~6倍,葡萄糖水平降低50%,提示患者受傷處在短時間內(nèi)即可產(chǎn)生大量乳酸堆積,會嚴重干擾腦氧代謝,減少腦組織能量供應(yīng),引起和加重腦組織損傷[7]。代謝發(fā)生異常的原因主要有:(1)鈣離子調(diào)節(jié)異常,腦損傷發(fā)生后,鈣通道大量打開,細胞內(nèi)鈣離子水平大量升高,引起鈣超載,一方面大量鈣離子進入線粒體,阻斷三羧酸循環(huán),減少ATP產(chǎn)生,另一方面鈣離子過多,損傷線粒體,導(dǎo)致能量代謝異常形成惡性循環(huán);(2)高糖酵解反應(yīng),腦組織損傷后,正常細胞葡萄糖供能嚴重不足,導(dǎo)致其他糖類分解增多,產(chǎn)生乳酸堆積;(3)腦缺血,缺血過程從腦血管缺血發(fā)展到大腦皮質(zhì)缺血,最后出現(xiàn)全腦缺血。
本研究結(jié)果表明,應(yīng)用0.6 μg·kg-1右美托咪定負荷量的B組在同時段的SjvO2高于應(yīng)用0.3 μg·kg-1右美托咪定負荷量的A組和應(yīng)用0.9 μg·kg-1右美托咪定負荷量的C組,B組同時段Da-jvO2低于A組和C組,B組同時段CMRO2低于A組和C組,說明0.6 μg·kg-1右美托咪定負荷量有利于大腦降低氧耗,維持腦組織氧供需平衡,提高腦組織的耐受性,避免缺血缺氧性損傷,可促進顱腦損傷患者術(shù)中腦氧代謝平衡,并發(fā)揮一定的腦保護作用[8]。
綜上,麻醉誘導(dǎo)前使用0.6 μg·kg-1的右美托咪定負荷量對于平衡顱腦損傷患者術(shù)中腦氧代謝效果較好,同時具有一定的腦保護作用。
- 河南醫(yī)學(xué)研究的其它文章
- 漸進式阻力訓(xùn)練對乳腺癌患者改良根治術(shù)后上肢淋巴水腫及生活質(zhì)量的影響
- 信息-知識-信念-行為模式在中上部進展期胃癌患者護理中的應(yīng)用
- 基于多學(xué)科團隊與加速康復(fù)外科理念的護理干預(yù)在超低位直腸癌患者圍手術(shù)期的應(yīng)用
- 循證護理干預(yù)策略在短暫性腦缺血發(fā)作患者中的應(yīng)用價值
- 基于4R模式的延伸護理服務(wù)在原發(fā)性肝癌患者肝動脈栓塞化療術(shù)后的應(yīng)用
- 醫(yī)院-社區(qū)-家庭三位一體護理干預(yù)在卒中后失語患者中的應(yīng)用

