盆腔調強放療聯合TC化療方案對高危子宮內膜癌患者的療效
袁輝華
(夏邑縣人民醫院 腫瘤科,河南 商丘 476400)
子宮內膜癌為女性常見惡性腫瘤之一,發病率占女性生殖道腫瘤的20%~30%,致死率僅次于卵巢癌、宮頸癌[1-3]。手術切除為臨床治療高危子宮內膜癌的重要手段,但對患者身心均會造成巨大影響,患者術后生存質量下降。近年來非手術治療逐漸得到廣泛關注,臨床可采用放療、化療單獨及聯合治療方案控制腫瘤發展,紫杉醇聯合卡鉑(TC)化療通過抑制腫瘤細胞生長、繁殖,促進腫瘤細胞凋亡,控制病情進展,但部分患者治療效果仍欠佳。放療為局部療法,可有效控制照射野內病灶,提高腫瘤局部控制率。基于此,本研究選取夏邑縣人民醫院收治的76例高危子宮內膜癌患者,探討盆腔調強放療聯合TC化療的臨床療效。
1 資料與方法
1.1 一般資料選取2017年11月至2019年5月夏邑縣人民醫院收治的76例高危子宮內膜癌患者,根據治療方案分為聯合組(38例)、化療組(38例)。化療組年齡26~66歲,平均(45.97±8.11)歲;病理分型鱗癌3例、透明細胞癌4例、子宮內膜樣腺癌23例、漿液性腺癌8例。聯合組年齡25~67歲,平均(46.97±7.94)歲;病理分型鱗癌2例、透明細胞癌5例、子宮內膜樣腺癌22例、漿液性腺癌9例。兩組年齡、病理類型差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會批準。患者家屬對本研究知情并同意。
1.2 選取標準
1.2.1納入標準 (1)符合子宮內膜癌相關診斷標準[4];(2)臨床分期為Ⅲ期;(3)預計生存期>6個月。
1.2.2排除標準 (1)合并血液、免疫系統疾病;(2)卡氏功能狀態(Karnofsky performance status,KPS)評分<70分;(3)合并嚴重肝、腎功能損傷,影響藥物代謝;(4)存在精神障礙性疾病,無法配合治療;(5)存在放化療禁忌證;(6)合并其他惡性腫瘤;(7)對紫杉醇、鉑類藥物過敏。
1.3 治療方法根據病情兩組均于化療前給予苯海拉明、地塞米松、西咪替丁等進行預處理。(1)化療組接受TC化療方案治療:500 mL生理鹽水聯合紫杉醇注射液(悅康藥業集團股份有限公司,國藥準字H20063787)135 mg·m-2,靜滴,d1;500 mL生理鹽水聯合卡鉑(云南植物藥業有限公司,國藥準字H10950273)300 mg·m-2,靜滴,d2。21 d為1個療程,連續治療2個療程。(2)聯合組于化療組基礎上增加盆腔調強放療:TC化療2個療程后進行盆腔調強放療,進行CT模擬定位增強掃描,范圍為第3腰椎椎體上緣水平至坐骨結節下5 cm,層距3 mm,根據規范勾畫靶區,進行5~7次調強放療,放射量為1.8~2.0 Gy,總劑量為50~56 Gy,每日1次,每周5次。
1.4 觀察指標(1)兩組疾病控制率(disease control rate,DCR)。依照WHO實體瘤近期療效標準進行評估:完全緩解(complete remission,CR)即腫瘤全部消失;部分緩解(partial remission,PR)即腫瘤體積縮小≥1/2,維持>1個月;穩定(stable disease,SD)即腫瘤體積縮小<1/2或增大≤1/4;進展(progressive disease,PD)即腫瘤體積增大>1/4。DCR為CR、PR及SD例數占總例數的百分比。(2)兩組血清CHI3L1、HE4水平。于治療前、治療2個療程后采用無菌真空采血管抽取患者空腹靜脈血5 mL,離心分離10 min(3 500 r·min-1,半徑8 cm),取上清液并保存于-80 ℃的冰箱內,采用酶聯反應吸附測定法檢測血清幾丁質酶3樣蛋白1(chitinase 3 like 1,CHI3L1)、人附睪蛋白4(human epididymis protein 4,HE4)水平,由相同檢驗科醫生完成操作,所用試劑盒、儀器均由武漢博士康生物工程有限公司提供。(3)兩組不良反應(胃腸道不適、骨髓抑制、放射性損傷、神經感覺障礙)發生率。(4)兩組近期生存質量。參照宮頸癌治療功能評估量表(functional assessment of cancer therapy-cervix,FACT-Cx)[5]評價患者治療前、治療2個療程后生活質量。該量表包括社會/家庭狀況(7個條目)、生理狀況(7個條目)、功能狀況(7個條目)、情感狀況(6個條目),各條目0~4分,得分越低,生存質量越差。

2 結果
2.1 DCR聯合組DCR[73.68%(28/38)]較化療組[50.00%(19/38)]高(P<0.05),見表1。

表1 兩組DCR比較(n,%)
2.2 CHI3L1、HE4水平治療前兩組血清HE4、CHI3L1水平相比,差異無統計學意義(P>0.05);治療2個療程后聯合組血清HE4、CHI3L1水平低于化療組(P<0.05)。見表2。
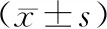
表2 兩組CHI3L1、HE4水平比較
2.3 不良反應發生率聯合組出現胃腸道不適5例、骨髓抑制4例、放射性損傷3例,化療組出現胃腸道不適6例、骨髓抑制3例、神經感覺障礙1例。聯合組不良反應發生率[31.58%(12/38)]與化療組[26.32%(10/38)]相比,差異無統計學意義(χ2=0.256,P=0.613)。
2.4 近期生存質量治療前兩組社會/家庭狀況、生理狀況、功能狀況、情感狀況評分相比,差異無統計學意義(P>0.05);治療2個療程后聯合組生理狀況、功能狀況、情感狀況評分較化療組高(P<0.05)。見表3。

表3 兩組近期生存質量比較分)
3 討論
子宮內膜癌發生機制尚未完全明確,臨床尚無特效治療方法,手術切除為主要治療方法,但對于中晚期及合并內科疾病,無法耐受手術者,臨床可給予適當放療、化療方案,控制病情進展,阻止遠處轉移。不同放療、化療方案,治療效果存在一定差異。
TC化療為臨床治療子宮內膜癌的常用方案,可對腫瘤細胞DNA復制、轉錄起到抑制作用,通過損傷腫瘤細胞膜結構,發揮抗腫瘤效果,但部分患者用藥后病情改善不理想[6]。本研究結果顯示,聯合組DCR高于化療組,兩組不良反應發生率差異無統計學意義,提示盆腔調強放療聯合TC化療方案治療高危子宮內膜癌患者效果較好,且安全性高。原因在于,盆腔調強放療通過調整劑量強度、劑量率,于三維適形放療基礎上,促使高劑量射線分布同腫瘤形狀相一致,可于提高腫瘤靶區放射劑量情況下,最大限度保護靶區周圍正常器官及鄰近組織,提高局部腫瘤控制率[7]。另外,TC化療方案所用紫杉醇為新型抗微管類藥物,具有放射增敏作用,聯合應用可提高疾病治療效果。
相關研究指出,CHI3L1為腫瘤細胞生長因子,對惡性腫瘤增殖、浸潤具有促進作用,HE4分布于生殖系統表皮,為臨床判斷子宮內膜癌的重要標志物[8]。由本研究結果可知,治療2個療程后聯合組血清CHI3L1、HE4水平低于化療組,提示盆腔調強放療聯合TC化療方案治療高危子宮內膜癌患者,可進一步降低患者血清CHI3L1、HE4水平,抑制腫瘤進展。此外,治療2個療程后聯合組生理狀況、功能狀況、情感狀況評分均較化療組高,提示盆腔調強放療聯合TC化療方案可有效提高高危子宮內膜癌患者生存質量,進一步顯示了聯合治療的臨床應用價值。
綜上所述,在TC化療方案基礎上聯合盆腔調強放療,可進一步提高高危子宮內膜癌患者療效,有效抑制腫瘤進展,提高患者生存質量。

