超聲引導下腹橫肌平面阻滯在小兒疝氣手術中的臨床應用
(遼寧省營口經(jīng)濟技術開發(fā)區(qū)婦嬰醫(yī)院,遼寧 營口 115007)
腹股溝疝是臨床上十分常見的一種病癥,患兒的腹股溝區(qū)域或者陰囊區(qū)域存在可恢復性的包塊,手術修補是治療該病非常理想有效的方法[1]。手術治療需要配合有效的麻醉方案,以便提升臨床手術治療的價值。對患兒進行麻醉,傳統(tǒng)方法一般選擇氯氨酮靜脈麻醉,但是這種麻醉方案的效果相對來說并不理想。主要是因為實施小兒疝氣手術的時間不長,加之小兒自身配合性較差,因此在單純應用氯胺酮靜脈麻醉時,麻醉藥量相對較大,使得手術中患兒發(fā)生呼吸抑制的概率較高,而且手術以后可能導致患兒恢復時間較長,這些會對整體效果產(chǎn)生影響[2]。目前,神經(jīng)阻滯復合靜脈麻醉應用在小兒腹股溝疝手術當中開始得到臨床的重視,本文基于此主要分析應用超聲引導之下進行腹橫肌平面阻滯在小兒疝氣手術當中的效果,并選擇我院的92例小兒疝氣患兒進行分組對照研究,報道如下。
1 資料與方法
1.1 一般資料 本文調(diào)查時間為2017年2月至2018年8月,所有選擇的研究對象為來我院進行治療的小兒疝氣患兒,選擇92例患兒按照奇、偶數(shù)方法分為觀察組和對照組,每組患兒平均為46例。觀察組當中男患兒22例,女患兒24例;患兒的年齡為1~4歲,平均年齡(2.4±0.5)歲;患兒的體質量為8~30 kg,平均體質量(15.8±2.4)kg;ASA分級為1~2級。對照組中男患兒23例,女患兒23例;患兒年齡為1~4歲,平均年齡(2.3±0.7)歲;患兒體質量8~29 kg,平均體質量為(14.8±3.1)kg;ASA分級為1~2級。手術前對所有患兒進行腹部檢查,患兒均無皮膚損壞和感染的情況,沒有感染性病癥和免疫性病癥的狀況,也沒有出血性疾病和肝腎功能障礙的病癥。所有研究對象家屬簽署知情同意書,臨床資料經(jīng)過倫理委員會的檢驗并認可批準。入組后檢驗兩組患兒的一般資料,兩組患兒之間無差異(P>0.05)。
1.2 納入和排除標準
1.2.1 納入標準 ①本文所有患兒均被診斷為小兒疝氣,診斷符合疝氣標準;②所有患兒存在疝氣修補術的指征;③所有患兒完善心肺功能、肝腎功能、凝血指標檢驗以后無麻醉禁忌證;④所有患兒及家屬在醫(yī)師告知下自愿配合完成手術麻醉等[3]。
1.2.2 排除標準 ①合并有心功能不全和肝腎功能障礙的患兒;②對本研究所使用麻醉藥物過敏或不耐受的患兒;③對小兒疝氣手術不耐受的患兒;④存在凝血功能障礙的患兒;⑤年齡不足6個月的患兒;⑥中途因各種因素無法完成治療而退組的患兒[4]。
1.3 方法 所有研究對象手術之前需要常規(guī)禁食、禁飲,為患兒開放靜脈通路,在其進入手術室以后,持續(xù)性地為其進行血壓、心率等常規(guī)指標的監(jiān)測。通過靜脈為患兒注射KLS合劑,包括:100 mg的鹽酸氯氨酮(生產(chǎn)企業(yè):浙江九旭藥業(yè)有限公司;批準文號:國藥準字H20023609)、0.3 mg的東莨宕堿(生產(chǎn)企業(yè):山東濰坊制藥廠有限公司;批準文號:國藥準字H20058488)、100 mg的鹽酸利多卡因(生產(chǎn)企業(yè):山東圣魯制藥有限公司;批準文號:國藥準字H37021309),共計8 mL,確保0.15 mL/kg。待觀察組患兒入睡以后,在超聲引導之下對其進行腹橫肌平面阻滯,選擇超聲的探頭為7.5 MHz,對患兒的患側髂脊和12肋之間的腋前線水平側腹肌進行掃描,以便對患兒的腹橫肌平面聲像圖進行確定,之后進針,突破腹外斜肌和腹內(nèi)斜肌以后達到腹膜肌的平面,在回抽沒有血液的前提之下,選擇0.33%的羅哌卡因注射液(企業(yè)名稱:廣東華潤順峰藥業(yè)有限公司;批準文號:國藥準字H20050325)注入,以1.5 mg/kg為標準。大約再過15 min為患兒進行手術切皮。對照組患兒則不進行超聲引導下腹橫肌平面阻滯,患兒在手術當中根據(jù)實際情況追加KLS合劑,手術結束后對小兒進行全身麻醉蘇醒評分,如果患兒麻醉評分超過4分,則可以離開麻醉蘇醒室[5]。
1.4 觀察指標 對所有研究對象的麻醉優(yōu)良率進行評價比較,并對其麻醉不良反應發(fā)生情況進行比較;比較兩組研究對象麻醉以后的平均動脈壓(mean arterial pressure,MPA)和心率(heart rate,HF),并對兩組研究對象術中KLS合劑用量、術后蘇醒時間、術后疼痛評分(采用VAS評分方法進行,滿分為10分,分數(shù)越高說明患兒疼痛越嚴重)等進行比較[6]。
1.5 統(tǒng)計學分析 啟動統(tǒng)計學軟件IBM SPSS25.0對所有計量資料和計數(shù)資料進行統(tǒng)計學分析,采用P<0.05檢驗兩組數(shù)據(jù)之間的差異性。
2 結果
觀察組麻醉優(yōu)良42例,麻醉優(yōu)良率為91.30%,對照組麻醉優(yōu)良34例,麻醉優(yōu)良率為73.91%,P<0.05,存在統(tǒng)計學差異;觀察組麻醉不良反應6例,不良反應發(fā)生率約13.04%,對照組麻醉不良反應17例,發(fā)生率為36.96%,P<0.05,差異存在統(tǒng)計學意義。對兩組調(diào)查對象切皮以后的MAP和HR進行比較,觀察組MAP為(88.20±2.40)mm Hg,對照組為(90.60±3.20)mm Hg,觀察組HR為(102.20±10.50)次/分,對照組為(114.50±13.80)次/分,觀察組的維持狀況優(yōu)于對照組,P<0.05。比較兩組研究對象的術中KLS合劑使用量、術后蘇醒時間、術后疼痛評分,觀察組分別為(2.40±0.70)mL、(22.40±4.50)min、(1.80±0.60)分,對照組分別為(3.20±0.80)mL、(35.80±5.40)min、(3.50±1.10)分,觀察組的情況明顯優(yōu)于對照組,P<0.05,差異存在統(tǒng)計學意義。見表1。
表1 本文兩組研究對象的麻醉效果比較(±s)
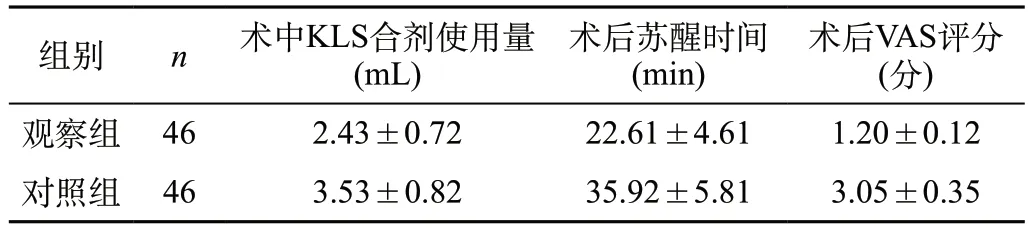
表1 本文兩組研究對象的麻醉效果比較(±s)
3 討 論
與單純的靜脈全身麻醉相比,神經(jīng)阻滯復合靜脈麻醉方案的麻醉用量相對較小,手術以后患者能夠在較短時間內(nèi)恢復,而且不會產(chǎn)生較長的陣痛時間,所以目前該方法在小兒腹股溝手術中的使用效率也相對較高[7-9]。在超聲引導之下進行腹橫肌平面阻滯可以有效發(fā)揮對前腹壁神經(jīng)進行阻滯的效果,這種腹壁區(qū)域的阻滯方法可以提供良好的腹壁鎮(zhèn)痛作用,因此也開始成為一種新型的鎮(zhèn)痛技術[10]。通過本文的相關調(diào)查和結果能夠證實這種麻醉方案的可行性。有通過臨床研究進行驗證的過程中能夠證實,腹壁前側的支配神經(jīng)主要在腹內(nèi)斜肌和腹橫肌之間筋膜平面通過進入腹壁前側來實現(xiàn)相關的作用,所以在超聲引導之下進行腹橫肌平面阻滯可以對于患者的腹壁前側神經(jīng)進行阻斷。進行腹橫肌平面阻滯為小兒進行腹股溝疝修補術的平面基本一致,在實際的操作過程當中,可能對觸診小兒的Petit三角產(chǎn)生阻礙,而且穿刺針在進入小兒腹橫肌平面也不具備明顯的感覺,再加之小兒腹壁薄弱,因此容易導致在具體的麻醉干預過程當中出現(xiàn)阻滯失敗或者誤傷等不良狀況。最近幾年,隨著臨床技術的不斷發(fā)展,采用超聲技術進行相關的誘導已被逐漸應用在臨床之上,這與常規(guī)的盲穿相比,能夠在很大程度上提升穿刺的成功率,因此也能夠證明這種方案應用的可行性。
綜上所述,對小兒疝氣手術患兒在常規(guī)麻醉的基礎上,通過超聲引導進行腹直肌平面阻滯能有效地提升麻醉優(yōu)良率,降低麻醉風險對患兒的影響,穩(wěn)定患兒的各項生命體征,促進麻醉效果的提高。

