綜合康復護理在老年腰椎管狹窄術后的運用價值分析
李秀萍 ,李秀峰 ,王志東
(1.臨沂市人民醫院,山東臨沂 276000;2.臨沂市中心醫院,山東臨沂 276400)
腰椎管狹窄是比較常見的一種腰椎疾病,以間歇性跛行、下肢麻木、乏力以及腰腿疼痛等癥狀為主要表現,其發病與硬膜囊、脊髓以及神經根壓迫,導致神經功能障礙有關,好發于中老年人,并且往往合并雙側或單側放射性神經痛,使患者出現嚴重的腰椎功能障礙,不僅影響患者的日常活動,還降低了患者的生活質量[1]。當前在治療老年腰椎管狹窄時,常用手術方式,但是因為患者年齡較大,身體各項機能衰退,再加上合并多種基礎疾病,術后發生并發癥的風險較高,也增加了護理難度。而在老年腰椎管狹窄患者的術后恢復中,康復訓練是比較關鍵的一個環節,對減輕患者痛苦,改善預后有著極其重要的意義。因此,該文選擇該院2017年6月—2018年9月期間收治的96例老年腰椎管狹窄患者為研究對象,對綜合康復護理在老年腰椎管狹窄術患者中的臨床運用價值進行了探討,報道如下。
1 資料與方法
1.1 一般資料
選擇該院收治的96例老年腰椎管狹窄患者為研究對象,隨機分為兩組,每組48例。對照組病程2~10年,平均(5.6±2.3)年,年齡 62~78 歲,平均(69.2±6.4)歲,其中20例為女性、28例為男性;觀察組病程2~11年,平均(5.7±2.4)年,年齡 63~79 歲,平均(69.3±6.5)歲,其中21例為女性、27例為男性。入選標準:(1)符合臨床診斷標準;(2)患者及家屬知情,且簽署同意書;(3)患者意識清醒。排除標準:(1)精神分裂或意識障礙者;(2)不愿意參與研究者;(3)臨床資料缺失者。兩組的年齡、性別等資料比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 對照組 對照組患者采用常規護理,即協助患者合理擺放體位,按照醫囑要求給予患者鎮痛藥物,并且對患者進行病房護理、飲食指導等。
1.2.2 觀察組 觀察組患者則行綜合康復護理:(1)健康教育。運用簡單易懂的語言,給患者講解康復訓練的相關知識,使患者了解到康復訓練的有效性和重要性,并且給予患者關心和鼓勵,對患者的不良情緒進行疏導。(2)體位護理。去掉病床上的枕頭,使患者保持平臥位,術后3 h,協助患者改變體位,術后6 h,將軟枕放在患者的臀部、肩部以及雙膝之間,增加患者舒適度,使脊柱保持穩定,指導患者休息時選擇合適的體位,并且對患者的受壓部位進行按摩,預防壓瘡。(3)胃腸道護理。對患者的腹部進行適當按摩,指導患者合理安排日常飲食,多食用新鮮的蔬菜和水果,保持大便通暢,預防便秘。(4)傷口引流護理。對于全椎板或半椎板切除減壓術者,由于手術創傷較大,往往需要留置負壓引流器,應該使負壓引流管保持通暢,預防脫出和扭曲,并且對引流的量、顏色以及傷口滲液、滲血等情況進行觀察。(5)康復訓練。①臥床期。術后第2天,指導患者交替屈伸舒緩髖膝關節,5 min/次,每組30次,每天3組;對股四頭肌和下肢進行訓練,收縮股四頭肌,每次5 s,每組10次,每天6組;指導患者保持患肢筆直并適當抬高,堅持循序漸進的基本原則。術后1周,協助患者開展腰背骶棘肌訓練,即取仰臥位,朝上抬起臀部和背部,將雙足、雙肘以及頭作為支撐點,每組 10~15次,每天 3~4組;仰臥位時,抬高雙下肢,每次 4~10 s,每組 4~10 次,每天 2 組,對腹肌功能進行鍛煉。②離床期。術后4周開展下床站立、坐起以及行走訓練;術后6周,以保護性屈伸脊柱訓練為主,即取坐位,使腰部輕度側彎、旋轉以及前屈后伸等,每個動作持續5 s,每組5~10次。③行走期。患者在進行行走訓練時,可采用步行器保護或家人攙扶,步態平穩,走路速度慢,并且將患者的恢復情況作為基本依據,適當增加訓練強度。(6)出院指導。術后3個月內,叮囑患者多注意休息,合理安排日常飲食,增強機體抵抗力和免疫力,正確佩戴腰背支具,使脊柱保持穩定,適當開展功能鍛煉,并且定期到醫院復查。
1.3 觀察指標
觀察以下指標:(1)術后并發癥,包括下肢靜脈血栓、褥瘡以及切口感染等;(2)運用日常生活能力量表(ADL)評價患者日常生活能力,得分與生活質量呈正比關系;(3)記錄住院時間;(4)運用生活質量量表(GQOL-74)評價患者生活質量,包括物質生活、社會功能、心理功能以及軀體功能四個方面內容,得分越高,則生活質量越好;(5)運用自制滿意度調查表評價患者滿意情況,有不滿意、基本滿意以及滿意三個等級可供選擇;(6)運用 Zung焦慮自評量表(SAS)和抑郁自評量表(SDS)分別評價患者的焦慮、抑郁情緒,得分越高,則負面情緒越嚴重。
1.4 統計方法
采用SPSS 20.0統計學軟件進行數據分析,組間計數資料和計量資料分別用百分率(%)和(±s)表示,比較分別行χ2檢驗和t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組并發癥發生情況比較
術后,觀察組1例切口感染、1例褥瘡,發生率為4.17%,而對照組3例切口感染、2例褥瘡、2例下肢靜脈血栓,發生率為14.58%,組間對比差異有統計學意義(χ2=9.286,P<0.05)。
2.2 兩組負面情緒變化情況對比
兩組干預前的各項評分比較差異無統計學意義(P>0.05);干預后,與對照組相比,觀察組的 SDS 和SAS評分均下降,組間對比差異有統計學意義(P<0.05),見表 1。
表1 兩組各項評分比較[(±s),分]
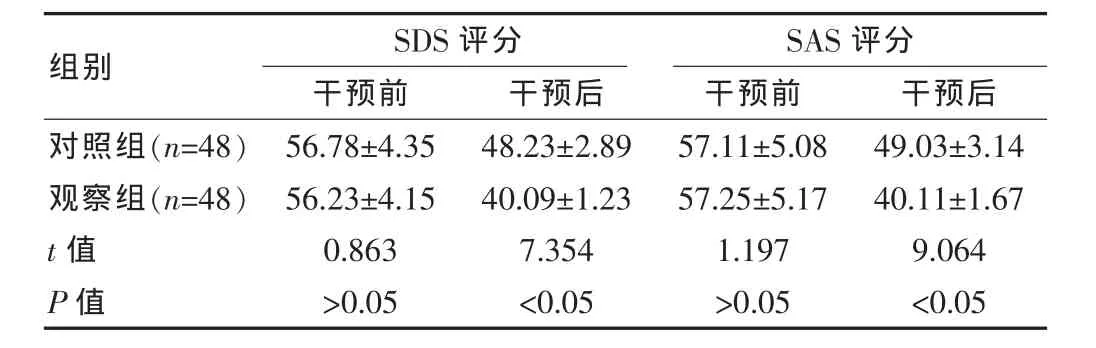
表1 兩組各項評分比較[(±s),分]
組別SDS評分干預前 干預后images/BZ_202_1859_2994_1905_3033.pngSAS評分干預前 干預后對照組(n=48)觀察組(n=48)t值P值56.78±4.35 56.23±4.15 0.863>0.05 48.23±2.89 40.09±1.23 7.354<0.05 57.11±5.08 57.25±5.17 1.197>0.05 49.03±3.14 40.11±1.67 9.064<0.05
表2 兩組各項指標比較(±s)
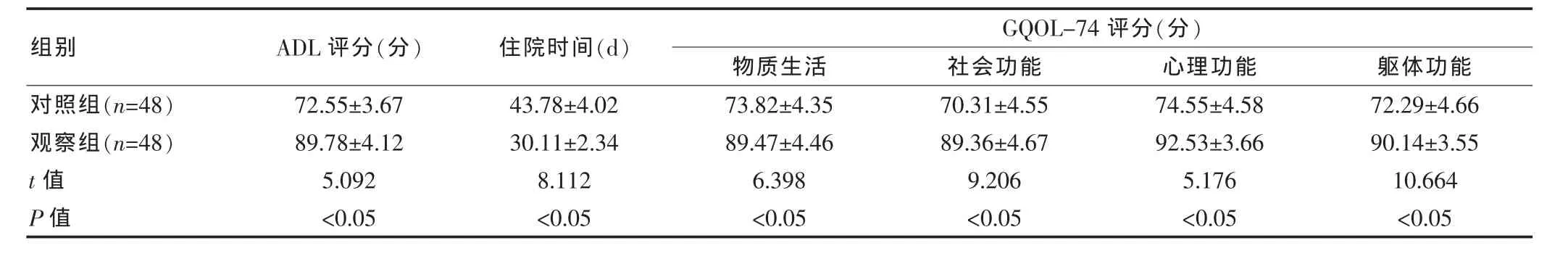
表2 兩組各項指標比較(±s)
組別ADL評分(分) 住院時間(d)GQOL-74評分(分)物質生活 社會功能 心理功能 軀體功能對照組(n=48)觀察組(n=48)t值P值72.55±3.67 89.78±4.12 5.092<0.05 43.78±4.02 30.11±2.34 8.112<0.05 73.82±4.35 89.47±4.46 6.398<0.05 70.31±4.55 89.36±4.67 9.206<0.05 74.55±4.58 92.53±3.66 5.176<0.05 72.29±4.66 90.14±3.55 10.664<0.05
2.3 兩組臨床指標對比
與對照組相比,觀察組的GQOL-74評分和ADL評分均較高,且住院時間短,組間比較差異有統計學意義(P<0.05),見表 2。
2.4 兩組護理滿意度比較
觀察組30例滿意、16例基本滿意、2例不滿意,滿意度為95.83%,而對照組18例滿意、22例基本滿意、8例不滿意,滿意度為83.33%,組間對比差異有統計學意義(χ2=6.383,P<0.05)。
3 討論
老年腰椎管狹窄具有疼痛劇烈、反復發作、病程長的特點,不僅危害患者健康,還降低了患者的生活質量,增加了家庭和社會的負擔[2]。在老年腰椎管狹窄患者的手術治療中,術后康復是比較關鍵的一個環節,在一定程度上與治療效果的提高有著密不可分的關系[3]。但是常規護理缺乏積極性和主動性,無法滿足患者的康復需求,不能有效改善患者的生活質量和日常生活活動能力。有研究發現,科學系統的康復鍛煉指導,不僅可以使老年腰椎管狹窄術后患者的肢體功能得到改善,還能充分調動患者的積極性和主動性,減輕患者癥狀,對患者盡早回歸社會生活有著極其重要的意義。而綜合康復護理作為新型的一種護理模式,包括康復訓練、體位護理、出院指導以及胃腸道護理等多個方面內容,其中給予患者心理干預和健康指導,能夠使患者正視自身病情,消除緊張和焦慮情緒,使患者的配合度提高,從而加快康復速度[4]。而胃腸道護理和體位護理,不僅可以增加患者的舒適度,還能改善胃腸道功能,促進血液循環,從而有效預防壓瘡[4]。同時,根據患者的實際情況,制定針對性的康復訓練方案,不僅可以增強患者多個部位的肌肉力量,減少下腰痛的發生次數,避免發生肢體痙攣和肌肉萎縮等情況,有助于恢復正常肢體功能,還能減輕突關節張力,穩定脊柱和腰椎,使患者的日常生活能力提高[5]。通過給予患者出院指導,可以確保康復訓練的持續性和有效性,使腰椎穩定性增強,避免發生神經根粘連情況,從而提高腰背肌、腹肌等部位的功能[6]。需要注意的是,在康復鍛煉指導的實施過程中,要充分考慮到患者的個體差異性,根據患者的實際情況,制定有針對性的鍛煉方案,靈活調整持續時間和訓練強度,并且堅持循序漸進的基本原則,避免患者過度勞累。此外,功能恢復作為長期的一個過程,對于出院后的患者,要加強隨訪,指導患者繼續堅持鍛煉,并且注意運動和勞動的動作幅度,確保科學的營養攝入,從而恢復肢體功能。
綜上所述,臨床上給予老年腰椎管狹窄患者手術治療后,運用綜合康復護理,不僅可以減少術后并發癥,縮短住院時間,還能促進腰椎功能恢復,從而改善患者生活質量,值得推廣。

